右室流出道间隔和心尖部起搏的临床观察
于向东,张文娟,万 征,朱可佳,程 晔,张 亮
(天津医科大学总医院心内科,天津 300052)
右室心尖部(right ventricular apex,RVA)因其是右室内最低位置、有丰富的肉柱和肌小梁的解剖特点,而适于被动式固定电极导线植入。近年多项临床试验证实,RVA 并非理想的起搏部位[1-2],因而右室流出道(right ventricular outflow tract,RVOT)间隔部起搏开始用于临床,但该部位起搏是否更符合正常心室激动顺序、是否改善临床预后还没有定论。本文通过对比以上两个部位植入起搏电极导线的可操作特性和电参数等,探讨两者的异同。
1 资料与方法
1.1 病例选择 选择2008年3月-2011年5月在我院确诊的缓慢性心律失常患者259例,均符合2008年ACC/AHA/HRS 起搏适应征Ⅰ或Ⅱa 标准[3]。RVOT 间隔部起搏组(RVOT组)148例,男性73例,年龄(71.2±10.3)岁;病态窦房结综合征(SSS)95例,三度房室传导阻滞(Ⅲ°AVB)27例,Ⅱ°AVB 19例,持续性心房颤动伴缓慢心室率7例。RVA 起搏组(RVA组)111例,男性54例,年龄(70.6±11.2)岁;SSS 66例,Ⅲ°AVB 26例,Ⅱ°AVB 9例,持续性心房颤动伴缓慢心室率10例。患者术前行超声心动图检查,测量QRS 波时限。
1.2 植入方法 制作起搏器囊袋后,经深筋膜穿刺胸廓外锁骨下静脉,植入Medtronic 公司5076-58主动固定螺旋电极导线。RVA组按常规方法植入。在RVOT组,先将电极导线送至肺动脉,再在头端呈三维Amplatzer 导管形状的指引钢丝指引下,回撤电极导线,使头端定位于间隔部。左前斜40°和左侧位投照下导线头端指向脊柱方向,右前斜位几乎呈轴位,心内膜图ST 段抬高,起搏心电图示Ⅱ、Ⅲ、aVF 导联QRS 波呈R 波,Ⅰ、aVL 导联QRS 主波向下或呈错综小波,视为RVOT 间隔部。测试起搏阈值、感知阈值、电极导线阻抗及100%起搏时QRS 波时限等参数,符合要求后,在X 线透视下,将电极导线螺旋旋出,心内膜图ST 段随即继续增高呈三角形。撤出三维指引钢丝后,测量旋出即刻及旋出后15 min 的电参数。阈值起搏下,所有电极导线均经提拉动作,检验有无起搏脱失或电极导线脱落与移位;患者做咳嗽、深呼吸动作,阈值起搏下检验是否100%夺获心室。
1.3 仪器 Medtronic 公司单腔或双腔起搏器,BIOTRONIK ERA300 起搏测试仪,Medtronic 2090程控仪,AXIOM Sensis 多导生理记录仪。
1.4 随访 患者均在术后1个月和6个月时门诊随访,并程控测定起搏、感知阈值和阻抗。起搏阈值测试均采用固定脉宽(0.5 ms)减电压的方法。
1.5 统计学处理 采用SPSS10.0 医用统计分析软件,计数资料数据采用±s 表示,两组间比较用t 检验,计量资料采用χ2分析。P<0.05 判定差异具有统计学显著性意义。
2 结果
2.1 一般资料 RVA组与RVOT组间各项指标均无差别(P>0.05),见表1。
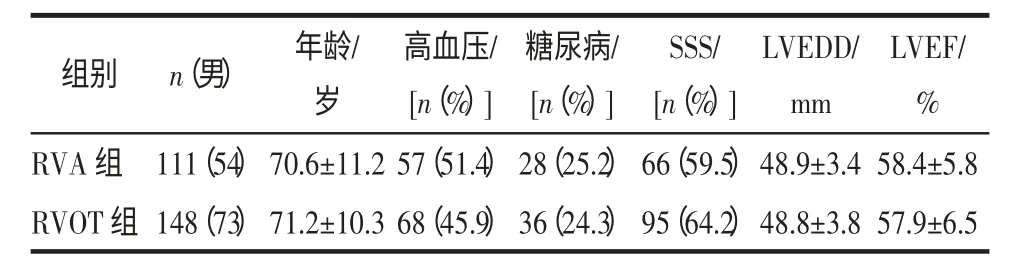
表1 研究对象的一般情况比较Tab 1 The comparison of the basic clinical characteristics between the two groups of patients
2.2 起搏、感知阈值及电极阻抗 术后1个月、6个月RVOT组感知阈值高于RVA组(P<0.05);两组术中感知阈值、电极阻抗高于术后1个月及6个月(P<0.05),见表2、3。
2.3 100 %起搏时QRS 波时限 100%起搏时QRS波时限长于自身(P<0.001),RVA组长于RVOT组(P<0.05),见表4。
表2 两组间心室起搏参数比较(±s)Tab 2 The comparison of the pacing parameters between the two groups of patients(±s)

表2 两组间心室起搏参数比较(±s)Tab 2 The comparison of the pacing parameters between the two groups of patients(±s)
两组间比较*P<0.05
表3 两组心室起搏参数自身比较(±s)Tab 3 The comparison of the pacing parameters at implant,one month and six months after the operations(±s)
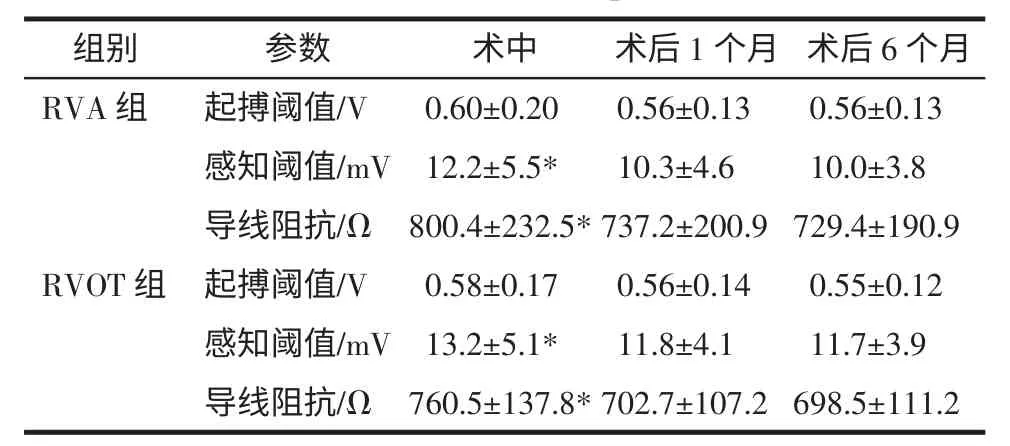
表3 两组心室起搏参数自身比较(±s)Tab 3 The comparison of the pacing parameters at implant,one month and six months after the operations(±s)
与术后1个月和术后6个月比较*P<0.05
表4 QRS 波时限组间比较(±s,ms)Tab 4 The comparison of the mean QRS duration between the two groups of patients(±s,ms)

表4 QRS 波时限组间比较(±s,ms)Tab 4 The comparison of the mean QRS duration between the two groups of patients(±s,ms)
2.4 手术时间及曝光时间 两组手术时间及曝光时间均无差别(P>0.05),见表5。
表5 手术时间及曝光时间比较(±s,min)Tab 5 The comparison of the procedure time and the time of exposing X-ray between the two groups of patients(±s,min)

表5 手术时间及曝光时间比较(±s,min)Tab 5 The comparison of the procedure time and the time of exposing X-ray between the two groups of patients(±s,min)
2.5 并发症 RVA组心室电极脱位1例。RVOT组心房电极脱位1例,心室电极急性起搏阈值增高1例。电极导线脱位患者重新植入,随访期正常;急性阈值增高患者在增加输出电压保证安全的情况下观察1周,阈值逐渐下降至1 V/0.5 ms 且稳定。
2.6 电极导线张力的变化 患者在咳嗽、深呼吸动作时,RVA组电极导线头端上升与下降幅度约一个肋间,电极导线张力明显变小或拉直;而RVOT组电极导线无随膈肌运动而升降现象,电极导线张力无变化。
2.7 电极导线螺旋固定的指标 RVOT组电极导线螺旋旋出后ST 段三角型抬高比旋出前均持续大于3 mV;阈值起搏下,经提拉动作检验,RVOT组的电极导线接近90°角,呈“L”型,2例患者电极导线脱落而再次植入,重复该操作,起搏无脱失、电极导线无脱落与移位,随访期正常;提拉RVA组电极导线曲度变直,无脱落与移位。
3 讨论
近10年中,人们为避免高比例RVA 起搏方式对心脏功能的不良影响,探索了其它起搏部位,其中希氏束或希氏旁可能是理想的起搏部位,但由于技术和适应征的原因尚不能常规应用临床[4];由于RVOT 比RVA 更高位,理论上更接近心室传导系统,而可能获得更接近常态的心室激动顺序,有望成为更加生理的起搏导线植入部位之一。
一项52例RVOT 间隔部起搏的亚组分析显示[5],与RVA 起搏相比,在随访20个月期间,起搏、感知阈值和阻抗均无差别。在另一项随访1年的研究中[6],RVOT 间隔部起搏保持很好的电稳定性。本研究显示,RVOT组在术中、术后1个月及6个月的起搏阈值和阻抗与RVA组比较均无差异(P>0.05),虽术后1个月、6个月RVOT组感知阈值高于RVA组(P<0.05),但无临床意义,显示RVOT 间隔部起搏具有良好的电稳定性;两组术中阻抗高于术后1个月及6个月(P<0.05),考虑与急性心肌充血、水肿有关,感知阈值的降低考虑与电极局部纤维化有关,但均在正常范围内,无临床意义。解剖学和电生理学RVOT 的概念并不一致,电生理学上RVOT 以肺动脉瓣为上界,三尖瓣环为下界,部分已位于主动脉瓣上方,所以下部才是真正的间隔,过高的位置从解剖与电学两方面看并不适宜起搏电极植入。RVOT 是一个三维圆锥体,其前壁、游离壁起搏远离传导系,起搏并不能获益。动脉圆锥下缘是室上嵴,间隔部位于室上嵴水平以下,由隔顶小梁与右侧隔缘小梁相连,并向下延续至节制带,三者围成布满凹凸不平的间隔,是主动固定起搏电极导线的理想附着部位[7]。在通常器材条件下,部分患者的电极导线不能或不易到达该部位,影响手术的成功率。本研究显示与RVA组相比,RVOT组的手术时间和曝光时间均无延长(P>0.05),148例均成功,说明RVOT 间隔部解剖特征同样易于电极导线定位。本文电极导线定位于RVOT 间隔部的指标是左前斜40°和左侧位投照下导线头端指向脊柱方向,右前斜位几乎呈轴位,起搏心电图符合RVOT 间隔部起搏图形,但临床如何精确定位于间隔,如何判断间隔水平的高低,并获得较窄时限的起搏QRS 波,尚无定论。本研究中,RVOT组心室电极急性阈值增高1例,考虑与急性心肌损伤、水肿有关,无其它并发症。RVOT 间隔部起搏的其它优点是罕见心肌穿孔和无膈肌刺激。本文RVA组心室电极脱位1例,原因之一可能与膈肌运动有关。我们观察到在RVOT组,术中常规做咳嗽和深呼吸动作时,电极导线头部和体部不随膈肌上下运动而浮动和变直,这表明因膈肌过度运动导致的电极导线脱位的概率将大幅度减少。但相对于RVA 来说,该方法毕竟是在右室较高部位植入,受重力影响,螺旋固定牢固程度十分重要,故提拉动作检验时导线不脱落、阈值起搏无失夺获和ST 段稳定的抬高比旋前大于3 mV是其固定牢固的可靠指标。
几项小规模研究证实[8-11],RVOT 间隔部起搏与RVA 起搏相比,起搏QRS 波时限明显缩短。Wiggers[12]提出,起搏部位和激动进入传导系统的距离与心室收缩的同步程度呈负相关,该距离越大,心室内电活动同步性越差。RVOT 间隔部更靠近传导系统,激动从间隔到心尖,并可能同时向双室同步传导,起搏QRS 波较窄。本研究显示,RVOT组100%起搏QRS 波时限窄于RVA组(P<0.001),但两组均较自身的QRS 波时限增宽。因此,RVOT 间隔部起搏在保持心室激动的同步性上仍然较自身下传差。
目前,有关右室起搏部位的探讨仍在继续,正在进行的Optimize RV、Protect Pace、RASP 试验[13]可能会有新的证据。对于那些依赖心室起搏而无心脏再同步治疗(CRT)指征的患者,RVOT间隔部可以作为RVA 的替代起搏部位,而对于非依赖心室起搏的患者,应尽量减少右心室起搏比例。
[1]Lamas G A,Lee K L,Sweeney M O,et al.Ventricular pacing or dual-chamberpacingforsinus-nodedysfunction[J].NEnglJ Med,2002,346(24):1854
[2]Wilkoff B L,Cook J R,Epstein A E,et al.Dual-chamber pacing or ventricular backup pacing in patients with an implantable defibrillator:the Dual Chamber and VVI Implantable Defibrillator(DAVID)Trial[J].JAMA,2002,288(24):3115
[3]Epstein A E,DiMarco J P,Ellenbogen K A,et al.ACC/AHA/HRS 2008 Guidelines for Device-Based Therapy of Cardiac Rhythm Abnormalities:a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines(Writing Committee to Revise the ACC/AHA/NASPE 2002 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices)developed in collaboration with the American Association for Thoracic Surgery and Society of Thoracic Surgeons[J].J Am Coll Cardiol,2008,51(21):1
[4]Deshmukh P M,Romanyshyn M.Direct His-bundle pacing:present and future[J].Pacing Clin Electrophysiol,2004,27(6 Pt 2):862
[5]Vlay S C.Right ventricular outflow tract pacing:Practical and beneficial.A 9-year experience of 460 consecutive implants[J].Pacing Clin Electrophysiol,2006,29(10):1055
[6]Medi C,Mond H G.Right ventricular outflow tract septal pacing:long-term follow-up of ventricular lead performance[J].Pacing Clin Electrophysiol,2009,32(2):172
[7]Mond H G,Hillock R J,Stevenson I H,et al.The right ventricular outflow tract:the road to septal pacing[J].PACE,2007,30(4):482
[8]陈柯萍,孙宝贵,徐伟,等.主动固定电极导线及右心室流出道起搏的有效性及安全性研究[J].中华心律失常学杂志,2007,11(3):232
[9]Mera F,DeLurgio D B,Patterson R E,et al.A comparison of ventricular function during high right ventricular septal and apical pacing after His-bundle ablation for refractory atrial fibrillation[J].Pacing Clin Electrophysiol,1999,22(8):1234
[10]Tse H F,Yu C,Wong K K,et al.Functional abnormalities in patients with permanent right ventricular pacing:The effect of sites of electrical stimulation[J].J Am Coll Cardiol,2002,40(8):1451
[11]Victor F,Mabo P,Mansour H,et al.A randomized comparison of permanent septal versus apical right ventricular pacing:short-term results[J].J Cardiovasc Electrophysiol,2006,17(3):238
[12]Wiggers C J.The muscle reactions of the mammalian ventricles to artificial surface stimuli[J].AM J Physiol,1925,73(2):346
[13]Kaye G,Stambler B S,Yee R.Search for the optimal right ventricular pacing site:design and implementation of three randomized multicenter clinical trials[J].Pacing Clin Electrophysiol,2009,32(4):426

