综合医院门诊抗菌药物应用干预效果初步分析*
穆殿平,窦 雪,朱立勤,徐彦贵
(天津市第一中心医院,天津 300192)
继2004年卫生部、国家中医药管理局、总后卫生部联合颁布了《抗菌药物临床应用指导原则》(简称《指导原则》)后,卫生部办公厅于2009年3月发布了《关于抗菌药物临床应用管理有关问题的通知》(38号文件)(简称《通知》),对于《指导原则》做了进一步补充和完善,旨在使临床抗菌药物的应用更趋合理。目前,国家对规范临床抗菌药物合理应用的重点仍放在住院患者的抗菌药物应用管理上,尤其是围手术期抗菌药物的预防应用,而对门诊患者抗菌药物的泛用,滥用重视不足,同样是导致临床耐药菌株产生的重要原因。
本研究针对本院2007—2011年5年内门诊抗菌药物处方进行统计分析,并对其合理性进行评价,旨在阐明规范门诊抗菌药物应用的必要性及提供建立初步干预措施的方法。
1 资料与方法
1.1 资料来源 随机抽取本院2007—2011年每月16日的门诊成人处方,共6000张,设置对照组及干预组对门诊抗菌药物治疗性应用情况进行回顾性对照研究。对照组为颁布《通知》前(2007—2009年上半年)的门诊处方3000张;干预组为颁布《通知》并采取干预措施后(2009年下半年—2011年)的门诊处方3 000张。将调查信息如患者信息、临床诊断及抗菌药物应用信息等录入自制的Excel表格,进行统计分析。本研究中植物成分的抗菌药、抗真菌药、抗结核药和抗寄生虫药以及滴眼剂、滴耳剂、软膏剂等外用制剂未列入分析范围。
1.2 评价指标 以WHO规定药物限定日剂量(DDD)作为药物利用研究的测量单位;利用药物使用频度(DDDs)计算公式(DDDs=总用药量/该药的DDD值),统计抗菌药物应用强度;消耗金额限定日费用(DDDc)计算公式(DDDc=该药年销售总额(元)/该药的DDDs值),DDDc代表药品的总价格水平,表示患者应用该药的平均日费用。DDDc越大,表示患者的经济负担越重。
1.3 干预方法[1,2]采用合理用药标准培训与监督检查相结合的方法。①临床科室根据本科室感染性疾病的具体情况,同医务处、药学部讨论后,制订出本科室具体、可行、合理的抗感染治疗用药方案;②药学部每月对门诊处方用药合理性进行评价与分析,并将结果上报医务处并进行公布,发现问题及时与相关科室沟通,严重用药问题由医务处进行行政干预;③将抗菌药物分为三级管理,限制不同级别医师的抗菌药物处方权;④临床药师参与临床治疗方案的制订、药品不良反应的监测及用药方案调整,为临床选择安全、有效的药物提供建议;⑤通过药学专家授课培训与发放合理用药宣传资料及与医师面对面沟通等措施进行宣传教育。
1.4 统计方法 数据录入Excel表格,采用SPSS 18.0统计软件进行数据的统计分析处理。均值数据以±s表示,计量资料采用t检验,计数资料采用卡方检验。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结果与分析
2.1 抗菌药物使用情况 对照组与干预组科别分布相对平行,以减少不同科别因用药习惯不同及特殊用药等因素对分析结果的影响;对照组3000张处方中,含抗菌药物的处方有870张(占29%),干预组3000张处方中含抗菌药物的处方有660张(占22%),干预前后抗菌药物使用率存在显著性差异(P<0.05),说明实施干预后,门诊抗菌药物的使用率明显下降。结果见表1。
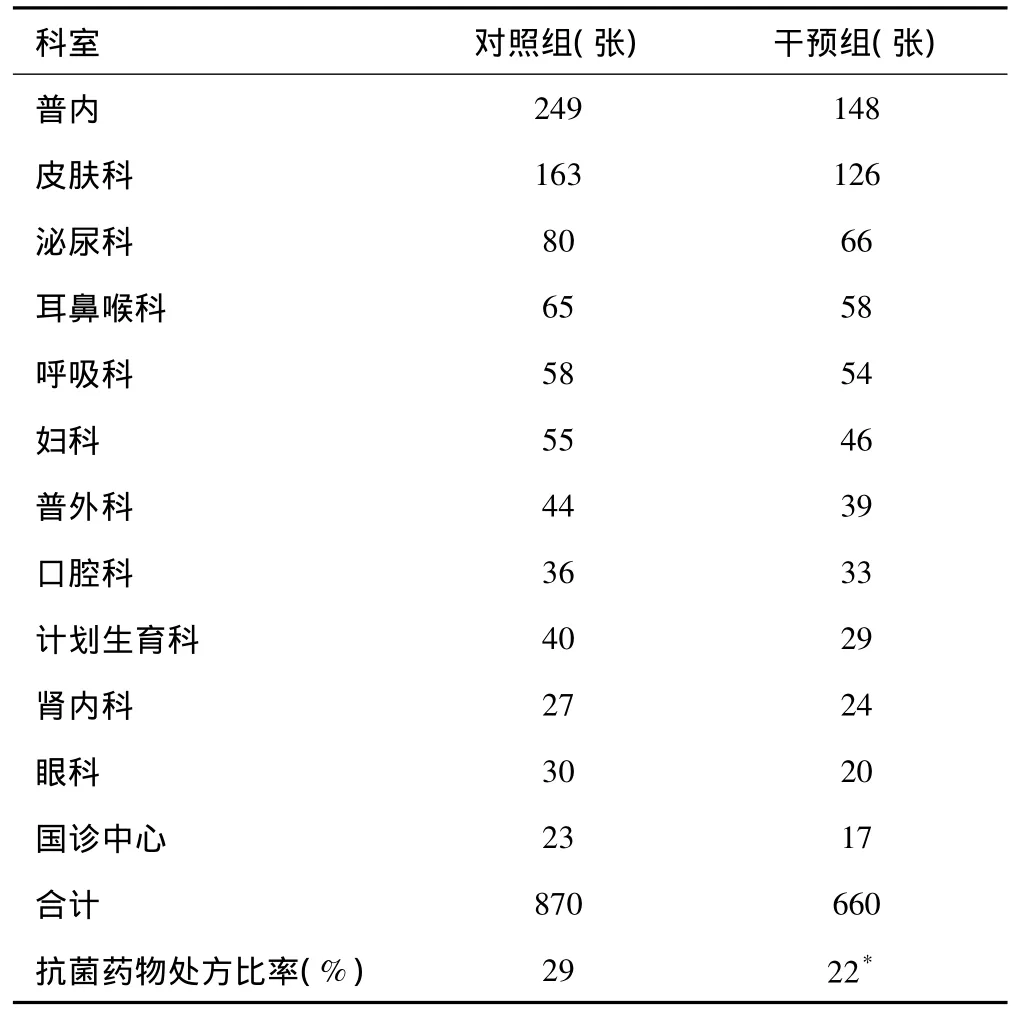
表1 各科干预前后抗菌药物应用情况
2.2 抗菌药物选择 DDDs反应的是药物的用药频度,DDDs越大,说明该药使用越频繁。对照组中三代头孢(含酶抑剂)抗菌素DDDs显著高于干预组(P<0.01);而一代头孢、二代头孢菌素临床DDDs干预组均显著高于对照组(P <0.01,P <0.05),说明门诊抗菌药物选择更加趋向合理,见表2。对照组中出现的特殊使用的碳青霉烯类在干预组中没有应用,也说明目前门诊抗菌药物应用符合《指导原则》要求。
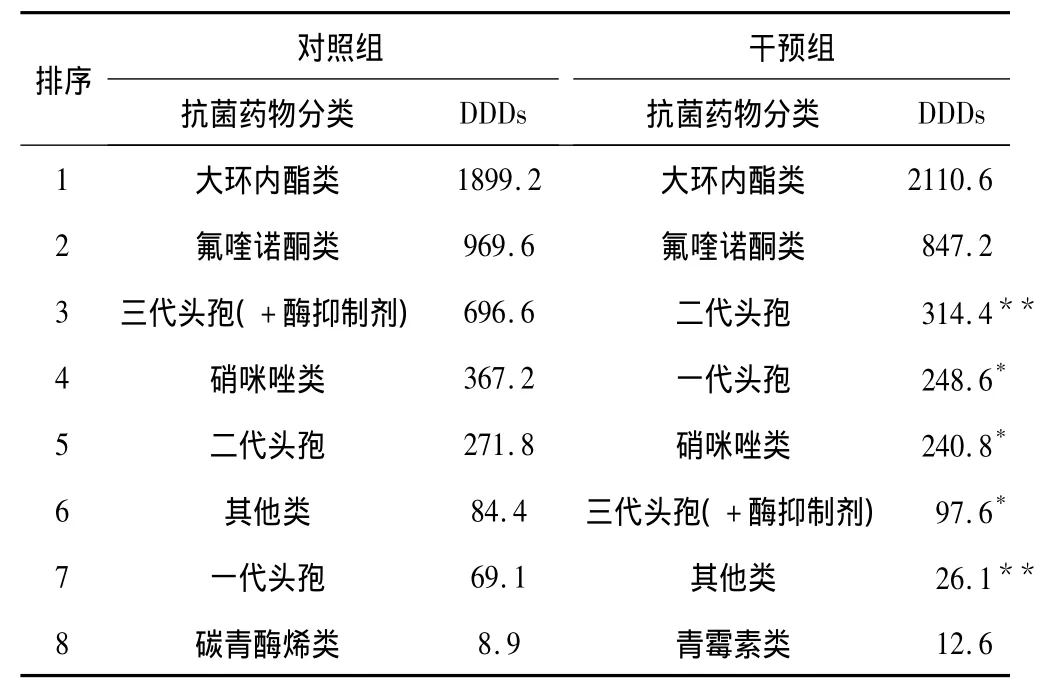
表2 干预组与对照组抗菌药物用药频度比较
2.3 抗菌药物应用情况比较 干预组与对照组抗菌药物应用多以单用为主,联合应用多出现在妇科门诊和呼吸科门诊。二联应用对照组154例(占17.70%)与干预组56例(占8.48%)间存在显著性差异(P<0.05);三联应用两组间亦具有统计学意义(P<0.05),说明干预后不仅抗菌药物的应用比率下降,而且不必要的联合应用同样下降,符合《指导原则》中关于抗菌药物联合应用的规定,见表3。
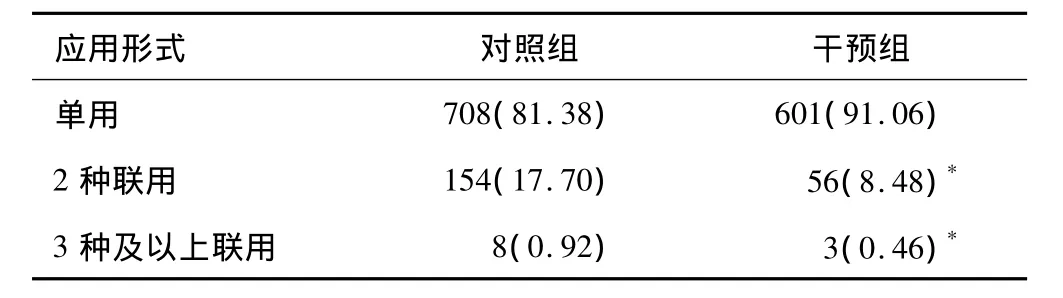
表3 干预组与对照组抗菌药物应用情况 例(%)
2.4 抗菌药物不合理应用比较 针对门诊抗菌药物应用中出现的不合理情况做详细调查与分析,具体表现为联合应用不合理(包括作用拮抗、重复用药、毒性增加)、给药方法不合理、用药指征及药物选择等不合理。干预组与对照组间各项指标比较均具有显著性差异(P<0.05),说明门诊抗菌药物应用正日趋合理,初步制定的干预措施有效。结果见表4。

表4 干预组与对照组抗菌药物不合理处方调查统计
2.5 经济性评价 DDDc代表药品的总价格水平,表示患者应用该药的平均日费用。DDDc越大,表示患者的经济负担越重。两组DDDc除大环内酯类和氟喹诺酮类不存在显著性差异(P>0.05),其他抗菌药物干预前后均存在显著性差异(P<0.05),见表5。
3 讨论
目前,随着临床细菌耐药问题日趋严重,我国在抗菌药物的治疗应用中加大了规范和管理的力度。本研究就在此基础上对本院门诊抗菌药物的应用情况作一调查分析,并在实施一系列干预措施后做了对照研究。在抗菌药物使用率上,干预前后有显著差异(P<0.05),而且门诊抗菌药物应用也有了明确的临床诊断,干预前仅诊断为感冒即使用抗菌药物的现象杜绝了。干预后抗菌药物使用率为22%,低于国内文献报道的抗菌药物处方使用率25% ~30%的比率,与卫生部规定的门诊患者抗菌药物处方比例不超过20%的规定接近,但仍明显高于欧美发达国家10%的比率[3,4]。说明本院门诊抗菌药物的应用已逐渐趋向合理。
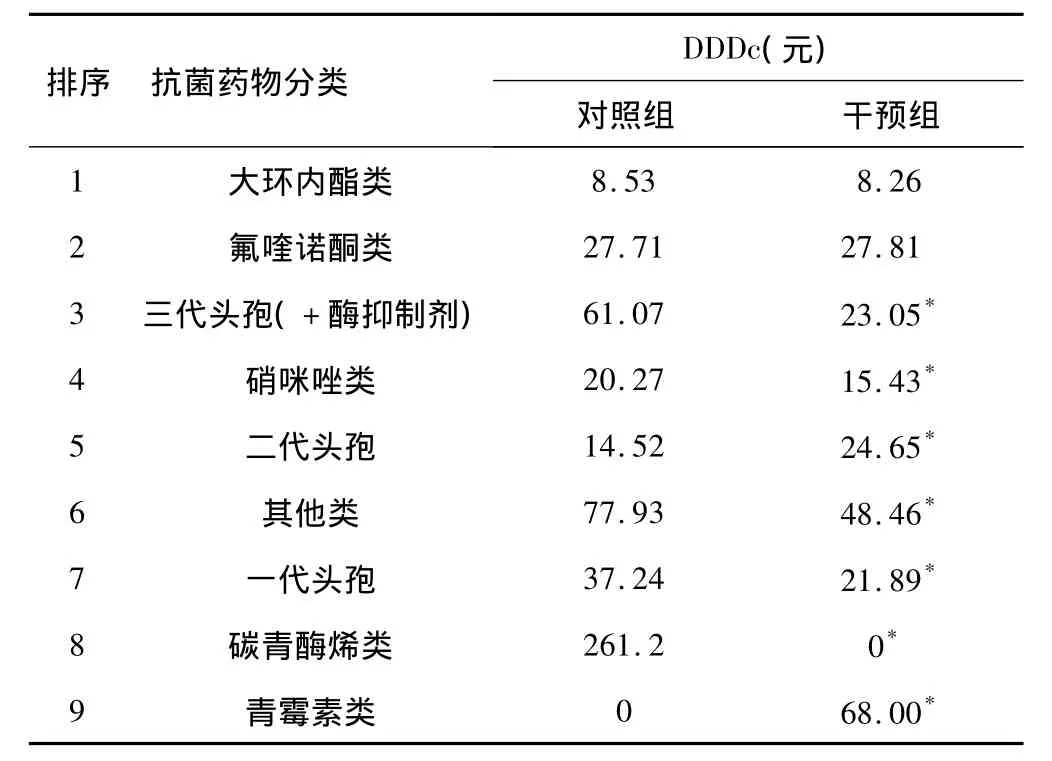
表5 干预组与对照组抗菌药物DDDc比较
在抗菌药物的选择上,干预前后也有显著改善。限制使用的二线抗菌药物如三代头孢(含酶抑剂)干预前的应用频度显著高于干预后(P<0.01);而非限制性抗菌药物如青霉素类、一代头孢、二代头孢菌素临床应用频度干预后显著提高,而对照组中出现的特殊使用的碳青霉烯类在干预组中没有出现,说明本院门诊抗菌药物的使用在一系列干预措施实施后更加趋向合理,也说明目前本院抗菌药物的分级管理制度[5]已初见成效。但仍值得注意的是,限制使用级抗菌药物氟喹诺酮类在本院门诊干预前后的应用频度无统计学意义,DDDs仍仅次于大环内酯类居于第二位。这可能是由于该类药物作为社区获得性呼吸道感染和社区获得性泌尿系统感染经验治疗的首选药物体现出很好的治疗效果。在今后的抗菌药物管理中还应进一步加强病原菌微生物学监测,控制该类抗菌药物应用,减少其耐药菌株的增加。
一般情况下,抗菌药物以单独使用为主,这不仅可减少不良反应的发生,还可减少医疗费用。抗菌药物的联合应用要有明确指征,单一药物可有效治疗的感染,不需联合用药。联合用药中至少需要有一种药物对病原菌具有良好抗菌活性,另一种也要对病原菌高度敏感;作用机制相同的抗菌药物以不联用为宜,以免增加毒性反应或因竞争同一靶位而出现拮抗现象[6]。本院门诊抗菌药物的联合应用在干预后有显著效果,同样说明干预措施初见成效。
在抗菌药物的应用合理性方面做了细致的分析,存在如下问题。①药理作用拮抗:克林霉素与罗红霉素联用,二者竞争细菌核糖体的同一位置,且前者亲和力大于后者,影响其抗菌效果,故二者不宜联用。罗红霉素与头孢克肟联用:前者为抑菌剂,后者为杀菌剂,二者联用有拮抗作用,应避免联用[7]。②疗程不合理:多张处方出现疗程过长现象,如阿奇霉素注射剂疗程为7 d,用药指征不明确,个别处方甚至为10 d。均违反了该类药物的应用原则。③重复用药:克林霉素与奥硝唑联用,克林霉素对脆弱杆菌等多数厌氧菌具有抗菌作用,不需联用奥硝唑。④毒性增加:氨基糖苷类与头孢菌素类合用肾毒性增加,与其他有耳毒性的药物如红霉素等联合应用,耳中毒的可能增加。⑤给药途径不合理:有些科室如皮肤科将红霉素胶囊去壳将颗粒涂抹在皮肤上,是典型的将口服药外用。本次研究表明,实施干预后,抗菌药物应用的不合理现象明显减少,合理性有显著提高(P<0.05)。进一步说明本次研究所采取的干预措施切实有效。
4 结语
抗菌药物的合理使用是一项涉及多学科的复杂的系统工程,涉及医院的各职能部门,包括各级医师、护士、药学、检验专业技术人员,各级管理人员等。各级医务工作者密切配合才能真正做到安全、有效、经济地使用抗菌药物。
本项研究就是以此为前提,通过国家政策执行及院内干预双重措施来规范门诊抗菌药物治疗性应用。从研究结果来看,本院门诊抗菌药物治疗应用更趋合理,干预效果明显,说明本院临床医生对国家政策执行认真,临床用药干预措施初见成效。
1 张文悦,翟所迪,张慧英,等.住院患者抗菌药物合理使用国际指标的调查干预研究[J].中国药学杂志,2007,42(2):157
2 张璞,郭燕萍,王斌,等.本院抗菌药物合理应用干预机制的构建探讨[J].中国药房,2011,22(46):4349
3 毛胜启.门诊抗菌药物不合理应用分析[J].天津药学,2011,23(6):44
4 赖萍,李静,李慧柳,等.本院2010年门诊抗菌药物使用情况调查[J].中国药房,2012,23(16):1535
5 黄花斌,郭淑敏,杨艳玲,等.分科分级控制抗菌药物使用强度促进医院抗菌药物管理[J].中国医院药学杂志,2012,32(4):309
6 李善中,毛胜启.本院病原菌耐药现状与对策[J].中国实用医药,2010,5(20):151
7 王或杰,王超,何敏,等.门诊患者抗菌药物使用分析[J].上海交通大学学报(医学版),2009,29(12):342

