腹腔镜与开腹直肠癌切除术的短期临床疗效比较
王荣寅,张舒龙,王政宇,陈 策,潘旭静
直肠癌是胃肠道常见的恶性肿瘤,手术仍然是主要治疗手段。目前传统的开腹直肠癌根治术仍然占据着主流地位,但是自1991年首次开展腹腔镜治疗直肠癌手术以来,随着手术技术的不断提高和各类器械的不断完善,手术例数和技术获得了快速发展[1]。虽然其可行性和有效性仍存在争议,但有关这方面的临床研究已在诸多医学中心开展,并得到了初步肯定的结果[2-3]。2009年5月至2012年3月期间我院行腹腔镜直肠癌根治术28例,同期行开腹直肠癌根治术32例,对其临床资料进行回顾性分析,比较这两种手术方式的短期疗效,以进一步证实其安全性和疗效。
1 资料与方法
1.1 一般资料 选取2009年5月至2012年3月期间收治的符合入组标准的60例直肠癌患者。患者入选标准:(1)经临床、结肠镜检及病理学检查证实为局部进展期直肠癌;(2)肿块直径<6 cm;(3)已排除远处转移;(4)无手术禁忌证;(5)重要脏器功能基本正常;(6)无腹部手术史;(7)术前均未接受放化疗;(8)无肿瘤引起的肠穿孔和梗阻。术前由患者自由选择行腹腔镜手术(腹腔镜组)或传统开腹手术(开腹组)。腹腔镜组28例,其中男17例,女11例;年龄33~72岁,平均年龄53.3岁;同期开腹组32例,其中男18例,女14例;年龄35~74岁,平均年龄55.5岁。腔镜组和开腹组各有2例行Miles,其余行Dixon。2组患者在性别、年龄及有内科慢性疾病病例数上均无统计学差异。
1.2 手术方法 所有手术均由同一手术医师组施行。2组病例均遵循相同的手术原则[4],包括:(1)对肿瘤下缘距齿状线5 cm以上的病例行前切除术,5 cm以下的行腹会阴切除术;(2)强调肿瘤及周围组织的整块切除;(3)肿瘤操作的非接触原则;(4)足够的切缘,上段直肠癌病例的远侧直肠系膜切除线距肿瘤下缘≥5 cm,下段直肠癌病例的远侧直肠切缘距肿瘤下缘≥3 cm;(5)彻底的淋巴清扫,高位结扎肠系膜下血管或直肠上血管;(6)遵循TME原则。手术方法如下:开腹组选用中下腹正中切口,腔镜组使用"四孔法"操作,即在脐缘、右下腹麦氏点处、右中腹、左中下腹戳孔。建立人工CO气腹,压力维持在12~15 mmHg。术者立于患者右侧。两组共同步骤为:中路开始法游离乙状结肠,解剖出肠系膜下动、静脉,分别用丝线结扎或上可吸收夹后切断,可保留左结肠动脉,紧靠腹下神经内侧剪开盆腔脏层筋膜,沿盆腔脏层、壁层筋膜之间将左右腹下神经内侧的脏层筋膜、恶性肿瘤及直肠周围系膜完全游离。根据肿块部位分离达腹膜返折下或肛提肌水平。行Dixon手术者腹腔镜组在肿瘤下方3~5 cm处用腹腔镜切割缝合器切断直肠;在左中下腹戳孔处作相应大小的小切口,塑料袋保护好切口,将带肿瘤的近端直肠、乙状结肠拉出腹腔外,切除肠段;将圆形吻合器抵钉座放入近端结肠,重新建立气腹,使用吻合器在腹腔镜直视下作乙状结肠一直肠端端吻合。开腹手术者双吻合器乙状结肠 直肠端端吻合。行Miles手术者会阴部常规操作,腹、会阴会师,分离完毕后,腹腔镜组自会阴部拖出带标本的直肠及乙状结肠,修剪乙状结肠系膜,确认近端血供良好,切断肠管移去标本,残端予7号丝线结扎、消毒。开腹组在腹腔内先切断肠管,再从会阴部拖出带标本的直肠及部分乙状结肠。以左中下腹戳孔为中心作直径2.5 cm圆形切口,连同皮下组织一并切除,建立腹膜外隧道,能容纳3~4指,经圆形切口沿腹膜外隧道置入无损伤卵圆钳至会阴部切口处,钳夹乙状结肠残端经此隧道拉出腹壁外,行单腔造瘘,瘘口一期开放。逐层缝合会阴部切口。腹腔镜组盆底腹膜未缝合,开腹组缝合盆底腹膜,盆腔留置橡皮引流管1根自会阴部另做戳孔引出。
1.3 观察指标 (1)肿瘤切除相关指标:肿瘤的Dukes分期,统计Dixon术切除标本中肿瘤下缘距离下切缘的长度,统计切除标本中收获淋巴结的个数;(2)临床效益指标:手术时间,手术出血量,术后肠道功能恢复时间,术后住院时间,术后并发症发生率,术后镇痛次数。
1.4 统计学方法 采用SPSS11.5统计软件包进行统计学分析。各种参数以平均数±标准差(±s)表达。计数资料采用t检验。计量资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 肿瘤切除相关指标 2组均无手术死亡病例。表1记录的是肿瘤切除相关指标,表明腹腔镜组和开腹组在切除的肿瘤标本Dukes分期,标本下切缘的长度和切除标本收获的淋巴结个数无统计学意义。说明腹腔镜组能达到和开腹组同样的根治效果。
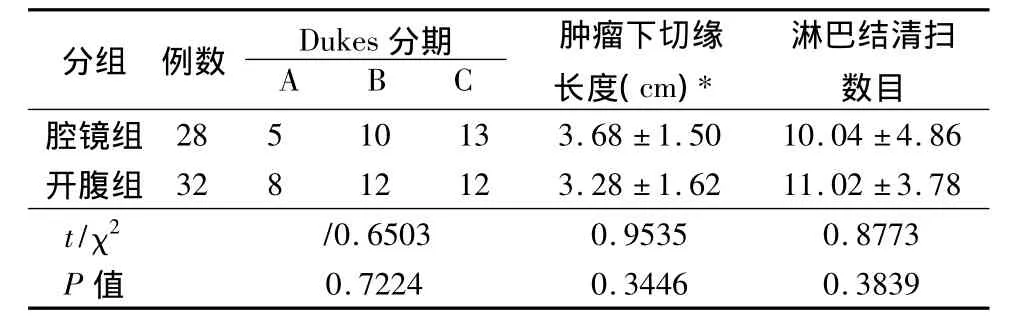
表1 肿瘤切除相关指标
2.2 临床效益指标 表2比较了两种手术在手术时间、出血量、肠蠕动恢复时间、术后并发症和住院时间上的差异。从中可以看出腔镜组在手术时间上长于开腹组,有统计学意义(P<0.05)。腔镜组在出血量、肠蠕动恢复时间和住院时间上均明显少于开腹组(P<0.05)。在术后并发症方面,腔镜组有1例,为吻合口瘘;开腹组有3例,为吻合口瘘,切口感染,麻痹性肠梗阻各1例,2组无统计学差异(P>0.05)。

表2 临床效益指标
3 讨论
手术切除仍是治疗直肠癌的主要方法。在保证治疗效果的前提下,使手术对患者机体局部创伤和全身反应降低到最小程度,减轻病人痛苦,加速疾病的康复,提高患者的生活质量。目前,为促进直肠癌患者术后康复,国际上的研究进展主要体现在两方面:腹腔镜微创技术的应用和加速康复外科理念的临床应用。国内、外许多研究均表明腹腔镜手术具有可以减轻术后疼痛、减轻手术应激反应、减轻肠麻痹、出血少、术后恢复快、住院时间短、切口小外形美观等优点。
腹腔镜手术已经广泛应用在腹部良性疾病的治疗中,然而,结直肠切除术更重要的是它还将涉及针对恶性肿瘤治疗的手术彻底性问题,因此,腹腔镜直肠癌手术能否达到传统开腹手术的根治要求便成了外科学界关心的问题。衡量一种手术方式能否达到根治的要求,大样本的远期复发率和生存率随访是必须的,但腹腔镜用于结直肠癌手术仅有近20年的历史,国内开展更晚,文献报道的随访时间短。而肿瘤距离标本下切缘的长度以及收获淋巴结的个数则是两个公认的衡量手术切除范围是否充分的重要指标。本组资料显示,腔镜组在肿瘤下切缘长度和收获的淋巴结个数以及切除标本的Dukes分期上与开腹组无明显差异,同样达到根治效果,与Breukink等[5]和COST[6]研究结果一致。腹腔镜直肠癌手术优势:术野清晰,对脏壁层之问疏松结缔组织的判断和入路的选择更为准确,可消除小骨盆内盲区,局部放大,以及超声刀锐性解剖施行全直肠系膜切除,可更好地执行TME原则及盆腔植物神经丛的保护,且术中对肿瘤的挤压明显减少,从而有利于提高手术的根治度,保证了手术的安全性。正因为腹腔镜较开腹具有进人小骨盆更容易及入路更清晰的优点,故理论上中低位直肠癌,腹腔镜手术较开腹手术具有更高的保肛率。而国内外的一些临床对照研究也提示,腹腔镜手术的保肛率相似或略高于开腹[7-8]。可以认为腹腔镜手术对直肠癌根治在技术上是安全、可行的,其彻底性并不低于传统开腹手术,同样也能达到根治性目的。
本组资料显示,腔镜组在出血量、肠蠕动恢复、术后住院时间、术后镇痛次数低于开腹手术组,术后并发症发生率无差别。虽然在手术时间上长于开腹组,其原因在于腹腔镜技术存在着学习曲线[9],随着手术例数的增多和手术技巧的提高,我们的手术时间已越来越短。
本研究虽不是随机研究,手术方式由患者决定,然而,2组病例在性别、年龄、临床状况和肿瘤分期上的分布没有显著差异(P>0.05)。本研究表明熟练的外科医生能使腹腔镜直肠癌手术可达到与开腹手术同样的根治性治疗效果,且具有安全有效,出血少、创伤小、术后恢复快等优点。
[1]Colon Cancer Laparoscopic or Open Resection Study Group,Buunen M ,Veldkamp R,et a1.Survival after laparoscopic surgery versus open surgery for colon cancer:long-term outcome of a randomized clinical trial[J].Lancet Oncol,2009,10(1):44-52.
[2]Rullier E,Sa Cunha A,Couderc P,et a1.Laparoscopic intersphineteric resection with coloplasty and coloanal anastomosis for mid and low rectal cancer[J].Br J Surg,2003,90(4):445-451.
[3]Morino M,Parini U,Giraudo G,et al.Laparoscopic total mesorectal excision:a consecutive series of 100 patients[J].Ann Surg,2003,237(3):335-342.
[4]中国抗癌协会大肠癌专业委员会腹腔镜外科学组,中华医学会外科分会腹腔镜与内镜外科学组.腹腔镜结肠直肠癌根治手术操作指南(2006版)[J].外科理论与实践,2006,11(5):462-464.
[5]Breukink SO,Pierie JP ,Grond AJ,et a1.Laparoscopic versus open total mesorectal excision:a case-control study[J].Int J Colorectal Dis,2005,20(5):428-433.
[6]Fleshman J,Sargent DJ,Green E,et a1.Laparoscopic colectomy for cancer is not inferior to open surgery based on 5 year data from the COST Study Group trial[J].Ann Surg,2007,246(4):655-662.
[7]Breukink SO,Pierie JP,Grond AJ,et al.Laparoscopic versus open total mesorectal excision:a case-control study[J].Int J Colorectal Dis,2005,20(5):428-433.
[8]郑民华,胡艳艳,陆爱国,等.腹腔镜与开腹直肠全系膜切除术治疗低位直肠癌的临床对比研究[J].中华胃肠外科杂志,2004,8(3):177-180.
[9]郑民华,李健文,陆爱国,等.腹腔镜结直肠手术的学习曲线[J].外科理论与实践,2002,7(3):187-189.

