原发性肝脏神经内分泌癌的MRI表现与病理对照研究
陈财忠,李若坤,蒋杰,强金伟,饶圣祥,赵婧,曾蒙苏
原发性肝脏神经内分泌癌(primary hepatic neuroendocrine carcinoma,PHNEC)是一种极为罕见的、原发于肝脏的神经内分泌肿瘤,迄今英文文献报道仅150例左右[1-3]。肝脏是神经内分泌肿瘤的常见转移部位,对于转移性肝脏神经内分泌癌已有相关的影像学研究报道,但对PHNEC的影像学表现鲜有文献提及[4~6]。笔者回顾性分析8例经手术病理证实的PHNEC患者的MRI资料,总结其影像特征,旨在提高本病的影像诊断水平。
材料与方法
1.病例资料
自2008年6月-2012年8月在本院经手术病理证实、影像资料完整的8例PHNEC患者纳入本研究。男3例,女5例,年龄50~79岁,平均59.6岁。1例患者为体检发现肝脏占位,另7例临床表现包括右上腹疼痛6例、黄疸2例、进行性消瘦3例。2例有乙肝病史。患者AFP、CEA、CA19-9水平均在正常范围,术前检查及术后临床随访(6~17个月)均未发现肝外原发神经内分泌肿瘤证据。1例患者术前接受灌注化疗栓塞术1次。
2.检查方法
5例使用 Siemens Avanto 1.5T、3例使用 Siemens Verio 3.0TMR超导扫描仪,分别采用8通道及12通道体部线圈。常规行CT平扫及增强后动脉期、门脉期、延迟期三期增强扫描。平扫序列包括呼吸导航FSE T2WI(TR 2000~4000ms,TE 78~104ms,层厚5~6mm,层距1.0~1.2mm,矩阵1 4 4×2 5 6~168×320,视野28.5cm×38.0cm~33.0cm×38.0cm)、FLASH 2DT1WI(TR 112~140ms,TE 2.5~4.76ms,层厚5~6mm,层距1.0~1.2mm,矩阵144×256~168×320,视野28.5cm×38.0cm~33.0cm×38.0cm)、单次激发平面回波 DWI(TR 1200~1500ms,TE 45~60ms,层厚8mm,层距2.4mm,矩阵128×28,视野28.5cm×38.0cm~33.0cm×38.0cm,b=500mm2/s)。增强前后行抑脂3D 容积内插 T1WI(TR 4ms,TE 1.4ms,层厚3mm,矩阵180×320,视野28.5cm×38.0cm~33.0cm×38.0cm)。对比剂为马根维显,剂量0.2mmol/kg,经肘静脉注射后分别于25、70和180s行屏气三期增强扫描。
3.图像分析
由2位经验丰富的腹部影像诊断医师共同阅片,主要观察内容:①病灶数目、分布、大小、边界、形态;②以正常肝实质为参照,观察病灶信号特征及强化方式;③邻近组织器官的改变,包括门静脉及胆道改变、腹腔和腹膜后淋巴结肿大及远处转移情况。
结 果
1.MRI表现
1例患者为单发结节型。病灶边界清晰,质地均匀,T1WI上呈低信号、T2WI上呈稍高信号,DWI上呈显著高信号;增强后动脉期明显强化,门脉期及延迟期持续强化呈等信号(图1)。
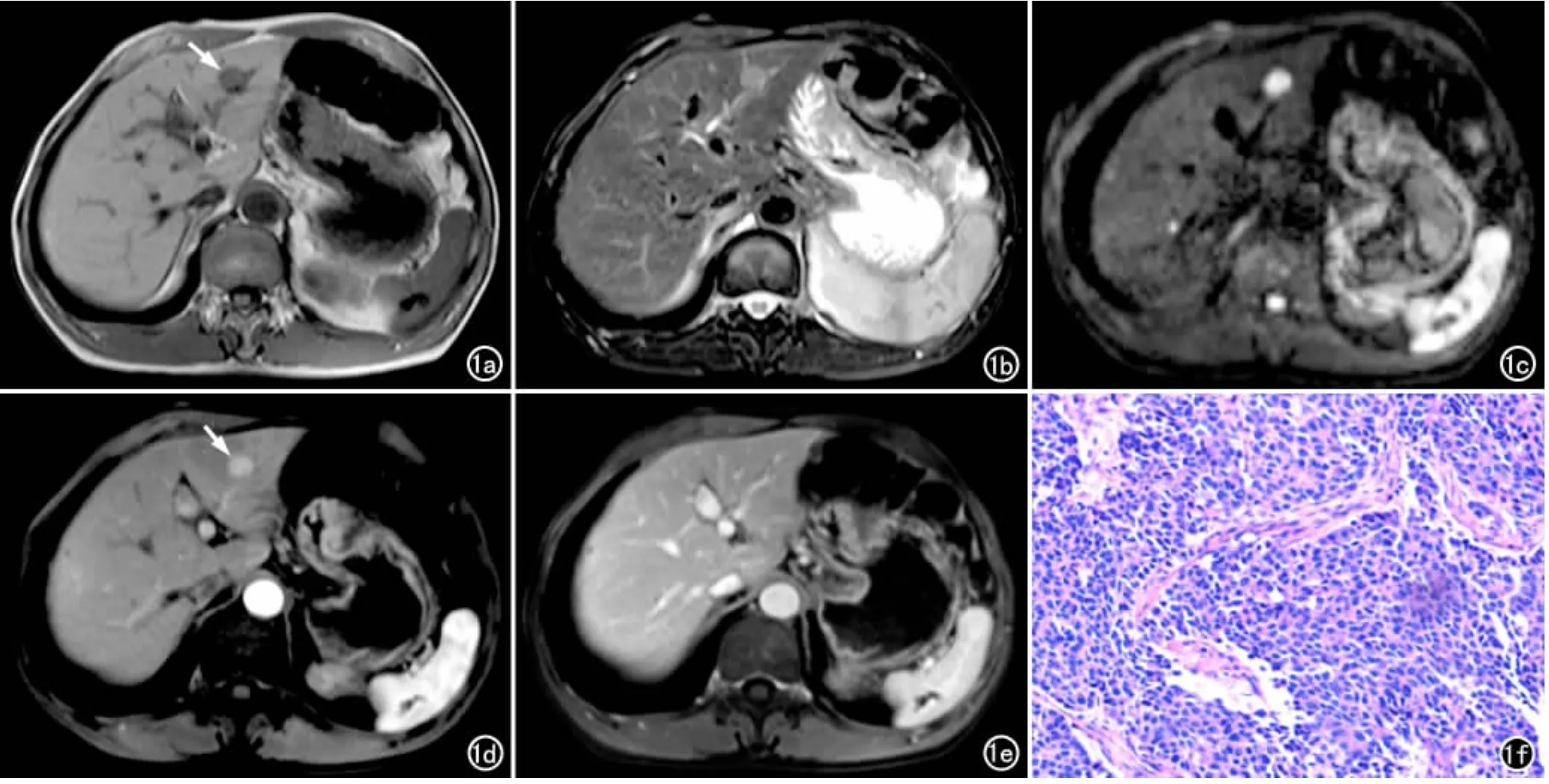
图1 男,64岁,肝脏神经内分泌癌(单发结节型)。a)T1WI示病灶呈低信号(箭);b)T2WI示病灶呈稍高信号;c)DWI示肿瘤呈极高信号;d)增强后动脉期示肿瘤明显强化(箭);e)门脉期示病灶呈等信号;f)病理片镜下示肿瘤细胞巢状密集排列,核深染,细胞异形性明显(×50,HE)。
7例患者为巨块结节型,表现为一巨大主灶伴周边卫星结节。主灶直径3.5~9.1cm,内部信号不均匀,实性区域T1WI呈低信号、T2WI呈稍高信号,DWI呈显著高信号,增强后动脉期明显强化,门脉期对比剂迅速廓清,延迟期周边可见环形强化的包膜影。在强化方式判读中,有1例患者动脉期扫描时间过早而影响判读,但此患者行灌注化疗栓赛术前DSA显示血供极丰富,故两位阅片者仍判定为动脉期强化。卫星结节灶数目1~7个,大小0.6~2.5cm,于T1WI呈低信号、T2WI上呈稍高信号,DWI呈显著高信号,增强后呈环形强化或均匀强化(图2)。
所有患者均未见门脉、胆道侵犯征象,1例患者见肝门部及后腹膜淋巴结转移(图2)。
2.病理表现
肿瘤切面呈黄褐色或灰黄色,中心部分见出血、坏死、囊变,与周围肝组织分界清晰。镜下示肿瘤细胞呈菊花团状、巢片状或条索状排列,间质血管丰富,可见纤维包膜;肿瘤细胞细胞较小,大小均匀一致,细胞核小而圆,胞浆偏少,核分裂相多见。免疫组化:Hepa(-),CK20(-)、CK7(+)、CK8(+)、CEA(-),CD34(+),AFP(-),NSE(⧺),SYN(⧻),CgA(⧻)。
讨 论

图2 女,50岁,肝脏神经内分泌癌(巨块结节型)。a)T1WI示主灶呈低信号(箭);b)T2WI示肿瘤主灶呈高信号,内见坏死囊变;c)DWI示肿瘤呈高信号,对比度优于T1WI和T2WI(箭);d)增强后动脉期示肿瘤实质区域明显强化;e)延迟期冠状面图像示肿瘤内对比剂廓清呈低信号,周边有环形强化影(箭);f)病理片镜下示肿瘤内部坏死明显,可见纤维包膜(箭,×50,HE)。
PHNEC可能起源于肝内胆管上皮的神经内分泌细胞,绝大多数发生于40岁以上成年人,无明确的性别差异,临床症状无特异性,往往至肿瘤生长到较大时才出现上腹部不适、乏力和消瘦等症状[1-3]。免疫组化证实PHNEC能分泌多种多肽类物质和生物胺,包括5-HT、胰多肽、胃泌素、前列腺素和降钙素等,但仅有约5%的患者出现类癌综合征,表现为皮肤潮红、哮喘和腹泻等,可能因为神经内分泌物质数量较少或功能缺陷、无法产生明显的生物学效应[2,8]。本组患者均未见明确的类癌综合征相关症状。
PHNEC术前诊断困难,AFP、CEA、CA19-9等肿瘤标记物无特异性诊断价值。血清CgA水平是诊断NEC的敏感标记物,敏感度达87%~100%,特异度达92%。免疫组化是确诊本病的最佳方法,其中阳性率最高的4种标记物分别为嗜铬蛋白A(89.1%)、NSE(74.1%)、细胞角蛋白(55%)和突触蛋白(48.9%)[2,8-9]。手术切除是PHNEC的首选治疗方法,患者总体预后较好,5年生存率可达74%~78%,但复发率达18%,灌注化疗栓塞术疗效尚不明确[1-2,10]。
2.MRI表现
对PHNEC的影像学表现目前报道较少。既往的研究报道中,大多数PHNEC都表现为囊实性结节[11]。本组病例中,仅1例较小病灶呈均匀的T1WI低信号、T2WI高信号,另外7例主灶信号都不均匀,即使较小的子灶也大多信号不均匀,病理上可见肿瘤内坏死、囊变、微出血及不同程度的纤维化,病灶内均未见钙化。
在DWI图像上病灶呈显著高信号,提示存在明显的水分子扩散运动受限,这一影像特征以往未见文献报道。与病理对照,可见肿瘤呈小细胞性,核浆比例较高,细胞排列密集,间质较少,这种改变可能导致细胞外间隙较小,进而导致水分子扩散运动受限。另外,笔者观察到DWI对病灶数目及边界的显示也优于T1WI和T2WI,既往研究显示PET-CT可以发现直径仅2mm的肿瘤,对发现隐匿性病灶有重要作用[12]。本研究中有6个5mm以下结节DWI均能清晰显示,其检出病灶的能力有望与PET-CT相媲美。
PHNEC的动态增强表现文献报道较少,其MRI表现更是鲜有提及。Kim等[13]分析了一组较大样本(38例)的肝脏神经内分泌肿瘤的动态增强CT表现,其中74%的病灶动脉期强化,52%呈延迟强化,而且约48%呈肝细胞癌样强化——表现为动脉期明显强化、门脉期或平衡期对比剂廓清。但该研究纳入病例中PHNEC仅3例,余均为转移性或未明确的肝脏神经内分泌肿瘤(未行临床随访),无法说明PHNEC的实际血流动力学特征。几项有关其MRI表现的个案报道中,PHNEC的强化形式亦报道不一,可能因为扫描设备不一、动脉期捕捉时间不准确等[14-16]。本组病例中肿瘤于动脉期均明显强化,其中7例可见门脉期及延迟期对经剂廓清,提示PHNEC的富血供特征。6例患者延迟期见周边环形强化影,病理对照为纤维包膜,考虑为对比剂在纤维包膜内滞留所致。既往文献中亦有提及原发性和转移性肝脏神经内分泌肿瘤均可出现上述动态增强特征,但对包膜的显示未见报道。
3.鉴别诊断
肝细胞肝癌:PHNEC的“快进快出”强化方式及延迟期包膜的显示使其与肝细胞肝癌难以鉴别。本组资料中有5例术前误诊为肝细胞肝癌。一般而言,肝细胞肝癌常有慢性肝病病史,血AFP增高,较大肿瘤易出现门脉侵犯。对于无上述改变的肝内多发占位灶,诊断时应考虑到PHNEC的可能性。
胆管细胞癌:PHNEC以富血供多见,而胆管细胞癌多为乏血供;另外胆管细胞癌易有胆管扩张,而本组病例中PHNEC均无胆管侵犯。
血管肉瘤:血管肉瘤也常表现为主灶结节型的肝内多发病灶,病灶内部极易出血是其特征,在T1WI上呈高信号,动态增强时呈血管瘤样向心性强化,但不能完全充填[17]。本组病例中PHNEC均未见T1WI上有高信号区,其动态增强特征也有助于鉴别。
转移性肝脏神经内分泌肿瘤:临床病理研究表明,原发性较转移性肝脏神经内分泌肿瘤有更明显的男性发病优势、单发、病灶较大,在分化程度、生长方式、坏死、瘤栓、核分级及核分裂相等方面两者无显著差异[18]。在影像学方面目前尚无关于两者鉴别的相关研究报道。本组病例中,PHNEC的强化特征与既往文献报道的转移性肝脏神经内分泌肿瘤有较多重叠之处,影像学在两者鉴别诊断中的价值有待通过更大样本的对照研究予以明确。
总之,PHNEC的 MRI表现具有一定特征性,常表现为巨块结节型富血供病灶,门脉期对比剂快速廓清,延迟期可见环形包膜强化。PHNEC作为一种罕见的肝肿瘤性病变,在诊断中紧密结合临床、影像及实验室检查,能够缩小鉴别诊断范围,减少误诊率。
[1]Park CH,Chung JW,Jang SJ,et al.Clinical features and outcomes of primary hepatic neuroendocrine carcinomas[J].J Gastroenterol Hepatol,2012,27(8):1306-1311.
[2]Huang YQ,Xu F,Yang JM,et al.Primary hepatic neuroendocrine carcinoma:clinical analysis of 11cases[J].Hepatobiliary Pancreat Dis Int,2010,9(1):44-48.
[3]赵婧,杨博,徐晨,等.肝脏原发性神经内分泌肿瘤临床病理分类及预后分析[J].中华病理学杂志,2012,41(2):102-106.
[4]Dromain C,de Baere T,Baudin E,et al.MR imaging of hepatic metastases caused by neuroendocrine tumors:comparing four techniques[J].AJR,2003,180(1):121-128.
[5]Soyer P,Tidjani K,Laissy JP,et al.Dynamic Gd-DOTA-enhanced MR imaging of hepatic metastases from pancreatic neuroendocrine tumors[J].Eur J Radiol,1994,18(3):180-184.
[6]Kim YC,Park MS,Chung YE,et al.MRI findings of uncommon non-hepatocyte origin primary liver tumours with pathological correlation[J].Br J Radiol,2010,83(996):1080-1086.
[7]Iwao M,Nakamuta M,Enjoji M,et al.Primary hepatic carcinoid tumor:case report and review of 53cases[J].Med Sci Monit,2001,7(4):746-750.
[8]Oberg K.Neuroendocrine gastrointestinal?tumors——a condensed overview of diagnosis and treatment[J].Ann Oncol,1999,10(2):3-8.
[9]Eriksson B,Oberg K,Stridsberg M.Tumor markers in neuroendocrine tumors[J].Digestion,2000,62(Suppl):S33-S38.
[10]Hwang S,Lee YJ,Lee SG,et al.Surgical treatment of primary neuroendocrine tumors of the liver[J].J Gastrointest Surg,2008,12(4):725-730.
[11]Elsayes KM,Menias CO,Bowerson M,et al.Imaging of carcinoid tumors:spectrum of findings with pathologic and clinical correlation[J].J Comput Assist Tomogr,2011,35(1):72-80.
[12]Hoegerle S,Altehoefer C,Ghanem N,et al.Whole-body18F dopa PET for detection of gastrointestinal carcinoid tumors[J].Radiology,2001,220(2):373-380.
[13]Kim JE,Lee WJ,Kim SH,et al.Three-phase helical computed tomographic findings of hepatic neuroendocrine tumors:pathologic correlation with revised WHO classification[J].J Comput Assist Tomogr,2011,35(6):697-702.
[14]van der Hoef M,Crook DW,Marincek B,et al.Primary neuroendocrine tumors of the liver:MRI features in two cases[J].Abdom Imaging,2004,29(1):77-81.
[15]任永芳,王姗姗,陈杰,等.原发性肝脏神经内分泌癌4例[J].放射学实践,2011,26(6):687-688.
[16]王冬青,曾蒙苏,饶圣祥,等.原发性肝神经内分泌癌的影像表现[J].中华放射学杂志,2008,42(5):464-466.
[17]Koyama TK,Fletcher JG,Johnson CD,et al.Primary hepatic angiosarcoma:findings at CT and MR imaging[J].Radiology,2002,222(3):667-673.
[18]张文书,赵婧,纪元,等.肝原发性与转移性神经内分泌肿瘤的临床病理分析[J].中华肝胆外科杂志,2012,18(3):161-165.

