原发性甲状腺功能减退症继发脑垂体增生17例
逄锦峰 纪祯龙 于晓光 张爱荣 (北华大学附属医院神经外科,吉林 吉林 0)
原发性甲状腺功能减退致脑垂体增生,主要是由于血液中甲状腺激素(TH)的减少,使其相应靶腺器官功能减退,反馈性刺激下丘脑分泌促甲状腺激素(TSH),久而久之,腺垂体TSH细胞增大,导致脑垂体的病理性增生〔1〕。通过查阅文献,原发性甲状腺功能减退致脑垂体增生大约占所有反馈的垂体瘤的33.3%〔2〕,通过影像学去鉴别原发性甲状腺功能减退引起脑垂体增生非常困难、复杂,并且时常得不到临床医生足够重视,但不同类型垂体瘤在治疗原则上是完全不同的,所以很容易导致误诊。现对我院17例确诊为原发性甲状腺功能减退致脑垂体增生的患者临床表现、内分泌学、影像学及治疗上的特点进行分析总结。
1 资料与方法
1.1 一般资料 收集北华大学第一临床医学院附属医院从2006年1月至2012年1月病例资料完整的原发性甲状腺功能减退致脑垂体增生患者共17例。男7例,女10例,年龄13~46〔平均(24±10)〕岁。病史在5个月~3年(平均8个月)。
1.2 临床表现 主要为原发性甲状腺功能减退症状,如乏力、倦怠、畏寒、厌食、面部水肿、下肢黏液性水肿等。其中3例<16岁患者因发育迟缓致身材矮小而就医,并且合并性功能障碍。7例成年妇女表现为闭经症状,其中3例合并溢乳症状。
1.3 实验室检查结果 17例患者的血清游离三碘甲状腺原氨酸(FT3),游离甲状腺素(FT4)值都低于正常水平,TSH水平在83 ~195 μIU/ml(正常值为 0.38 ~ 4.43 μIU/ml),泌乳素(PRL)水平在 50.47~180.78 ng/ml(正常值为3.34~26.72 ng/ml)。其他如生长激素(GH),促肾上腺皮质激素(ACTH)均在正常水平。13例患者甲状腺球蛋白抗体(TGAB)和甲状腺过氧化物酶抗体(TPOAB)增高,其他4例患者为正常水平。
1.4 影像学表现 8例患者甲状腺彩色多普勒超声检查表现为低回声,另外9例患者表现为发散的异常回声。17例患者通过磁共振成像(MRI)扫描,其中7例患者同时接受128层螺旋CT扫描,都显示蝶鞍区明显占位。其中1例CT扫描示增生垂体突破蝶鞍,鞍底下陷,垂体柄受压移位。MRI扫描显示在蝶鞍部呈长T1、稍长T2信号,注射Gd-DTPA明显强化,直径大约在1.0~2.5 cm之间,并且6例突破蝶鞍,压迫视交叉。
2 结果
17例患者入院后通过临床表现、实验室检查和影像放射学检查确诊为原发性甲状腺功能减退症。影像资料上显示垂体增生改变考虑为甲状腺功能减退所致,给予80~120 mg TH片替代治疗,遵循从较小剂量到治疗剂量的循序渐进过程,经过30~120 d治疗(平均85 d)。原发性甲状腺功能减退症状如乏力、寒颤、厌食及面部水肿等症状明显缓解,并且其中7例闭经、溢乳患者恢复到正常月经周期,3例发育迟缓致身材矮小及性功能减退患者,平均身高增长超过4 cm,并且性功能有所改善。所有患者血中T3、T4、TSH和PRL基本恢复到正常水平。通过4~11 w的治疗后,MRI检查显示垂体基本回到正常大小。见图1。
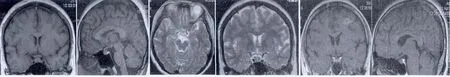
图1 MRI影像学表现
3 讨论
原发性甲状腺功能减退使脑垂体滤泡及腺细胞增生扩大,从而使脑垂体结构发生改变。增生细胞和正常垂体细胞在超微结构上是截然不同的,所以原发性甲状腺功能减退致脑垂体增生属于病理性因素〔2,3〕。其功能减退常常由于慢性淋巴细胞性甲状腺炎引起。由于其非常隐匿、时间较长并且临床症状多种多样,常常得不到明确诊断和及时诊治,所以在慢性淋巴细胞性甲状腺炎早期甲状腺常被多发的淋巴细胞及血浆细胞浸润,甲状腺滤泡结构逐渐被破坏,致使TH的合成及分泌减少〔4,5〕。血清中FT3和FT4浓度降低,致使垂体负反馈对TSH的抑制作用减弱,致使下丘脑对TSH分泌增加,久而久之,TSH分泌细胞增生肥大,代偿性的垂体增生〔6〕。血中FT3和FT4浓度降低也刺激下丘脑对TRH分泌增加,TRH分泌细胞增生肥大,血TRH浓度增加,出现高催乳素血症。
仅从影像学上鉴别原发性甲状腺功能减退致垂体增生与脑垂体瘤致甲状腺功能减退是非常困难的,由于各自的病因不同,其治疗方法也截然不同。对于脑垂体瘤致甲状腺功能减退主张经蝶显微外科手术治疗,而对于原发性甲状腺功能减退致垂体增生,基本采用TH替代疗法。垂体瘤致甲状腺功能减退的患者其血中FT3、FT4及TSH的浓度是增高的,而甲状腺抗体的检验多为阴性。原发性甲状腺功能减退致垂体增生的患者血中FT3、FT4的浓度低于正常值,反而血TSH浓度是增高的,另外TRH兴奋试验在两者之间也有很好的鉴别诊断作用〔7〕。
TH的替代疗法为原发性甲状腺功能减退症治疗首选〔8〕,我院1例经MRI扫描证实蝶鞍部垂体瘤,出现甲状腺功能减退症状、高催乳素血症及闭经症状,经过TH的替代治疗后,血T3、T4、TSH、PRL及月经基本回到正常,并且经 MRI扫描垂体瘤消失。这也对因TSH或PRL分泌细胞增生肥大致垂体增生的垂体瘤治疗方法上的肯定。对于原发性甲状腺功能减退症合并高催乳素血症致脑垂体增生的患者,TH的替代疗法优于显微外科手术,TH替代治疗在临床一般必须持续4个月以上,有时需要维持2年,对于个别患者需终身服用。一般TH的剂量从低剂量开始(20~30 mg/d),隔2~3 w逐渐增加TH的维持剂量。在治疗的进程中,定期检测血T3、T4和TSH的浓度,并根据其检验结果调整TH的剂量,甚至对于怀孕患者也要坚持治疗。根据研究结果不难分析出如溢乳、闭经和垂体增大都为原发性甲状腺功能减退症所致。
如果经过3个月TH的替代治疗后,血TSH水平没有明显的下降,甲状腺结构没有显著改善,应该考虑为垂体TSH细胞长期不断分泌所致,为垂体TSH瘤,发生此种情况建议通过经蝶显微神经外科手术治疗为宜。如果发现肿瘤致视交叉受压,建议先行显微外科手术减压治疗,缓解患者症状,手术后再以TH的替代疗法。如果超过4~6个月的TH的替代治疗后,血TSH水平下降,但血PRL水平持续升高,并且闭经、溢乳症状没有改善,通过MRI扫描检查垂体腺瘤没有明显缩小,综上所述,多考虑为PRL垂体腺瘤。
1 Wancheng D,Renzhi W.TSH hypophysoma〔J〕.Chin Neu Dis Res,2004;3(6):567-70.
2 Hoppen NW,Albanese A.Primary hypothyroidism in a child mimicking a pitutitary macroadenoma〔J〕.Horm Res,2005;63(2):61-4.
3 Eom Ks,See-Sung C,Kim JD,et al.Primary hypothyroidism mimicking a pituitary macroadenoma:regression after thyroid hormone replacement therapy〔J〕.Pediatr Radiol,2009;39(2):164-7.
4 AL-Gahtany M,Horvath E,kovacs K.Pitutitary hyperplasia〔J〕.Hormones(Athens),2003;2(3):149-58.
5 叶任高,陆在英.内科学〔M〕.第6版.北京:人民卫生出版社,2004:737.
6 马荣炜,杨国庆,陆菊明.原发性甲状腺功能减退症误诊为垂体瘤18例分析〔J〕.临床荟萃杂志,2005;20(18):1065-6.
7 Alves C,Alves AC.Primary hypothyroidism in a child simulating a prolactin-secreting adenoma〔J〕.Childs Nerv Syst,2008;24(12):1505-8.
8 朱 妍,郝继山,刘庆国,等.垂体增生与垂体腺瘤〔J〕.中华神经外科疾病研究杂志,2005;4(4):361-2.

