剖宫产手术方式对二次妇产科手术的影响分析
张静
近年来随着难产、高危妊娠发生率的不断提高和剖宫产术的不断成熟,剖宫产术被广泛应用到妇产科上来。剖宫产术式比较多样,但是都属于开腹手术,均具有不同程度的创伤性。近年来,剖宫产术后盆腔粘连等问题对再次妇科手术的影响开始成为妇科临床关注的焦点问题之一。笔者在此结合实例来探讨我院近年采用的三种剖宫产术式对再次妇产科手术的影响,以为临床治疗提供参考。
1 资料与方法
1.1 一般资料 选取2005~2011年首次剖宫产术及二次妇产科术均在我院进行的患者126例,根据首次剖宫产术术式将患者平均分为3组,组别间在患者年龄、二次手术术式、手术间隔等基本资料上差异无统计学意义(P>0.05),具有比较研究意义,见表1。
1.2 手术方法
1.2.1 首次剖宫产术 3组均进行连续硬膜外麻醉,患者呈仰卧位,传统组行传统子宫下段剖宫产术,新式组行新式剖宫产术,取患者双侧髂前上棘连线下2.5 cm处做一长约12 cm的横行切口,然后按照尚涛等人研究进行手术操作[1]。改良组在新式剖宫产术基础上进行改良:取Joel-Cohen切口[2],切开表皮及皮下脂肪层,剪开筋膜层,然后锐性或钝性分离筋膜与腹直肌的粘着,钝性分离腹直肌,剪开腹膜(纵向)、膀胱子宫反折腹膜,沿下方向推离膀胱。其后子宫操作步骤与传统组一致。手术结束后用可吸收缝合线按宽距离缝合术腔,筋膜层则要连续缝合,皮肤及皮下脂肪部分缝合4针左右。
1.2.2 二次妇产科手术 再次剖宫产术不严格要求与首次术式一致,异位妊娠、卵巢肿瘤、子宫肌瘤均选用腹腔镜下术式。
1.3 观察治疗 进行二次妇产科手术时,围术期内密切观察手术时长、粘连发生情况、术后切口愈合及切口并发症情况等,其中以盆腔、腹腔、腹壁广泛粘连或致密,术中进入宫腔或腹腔比较困难为严重粘连。
1.4 统计学方法 数据资料采用SPSS17.0进行统计学分析,计量资料采用卡方检验,P<0.05表示差异有统计学意义。
2 结果
3三组围术期主要观察指标结果见表2:3组在切口1期愈合率上差异无统计学意义(P>0.05),:在手术时间、切口并发症上,改良组均明显低于传统组,差异有统计学意义(P<0.05),略低于新式组,差异有统计学意义(P>0.05),但在盆腹腔粘连和严重粘连上,改良组均显著低于传统组和新式组,差异有统计学意义(P<0.01)。

表1 组比间基本资料比较
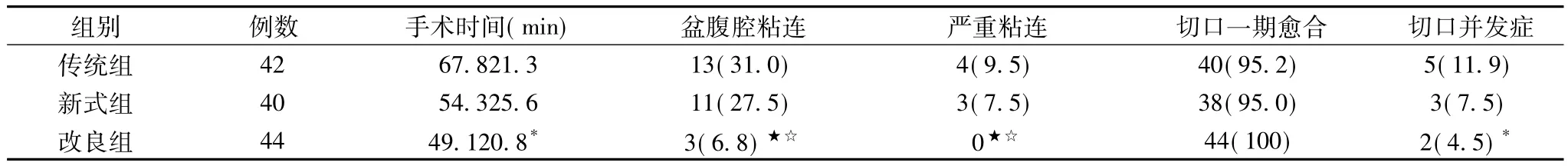
表2 三组围术期主要指标比较(例,%)
3 讨论
盆腹腔粘连是剖宫产术影响再次妇产科盆腹腔手术的最重要的因素,这一点在本文研究中也被证实。造成盆腹腔粘连的主要因素有腹膜损伤、纤维组织沉积、炎症等,这些都是妇科手术中经常会出现的问题,尤其是进行二次手术时,受首次手术创伤、盆腹腔环境改变、术后慢性并发症等因素的影响,盆腹腔粘连的发生率更高,因此,首次手术均会在不同程度上影响再次妇产科手术。
在剖宫产术式上,笔者依次选取了传统、新式及改良新式剖宫产术为研究对象,研究其对再次妇产科手术的影响。从研究结果上来看,3组切口一期愈合效果均比较理想,在手术时间、切口并发症上,改良组与新式组差别不大,却明显低于传统组,这是由传统剖宫产术创伤大等缺点决定的。3组最主要的差别主要集中在术后盆腹腔粘连和严重粘连上。改良组盆腹腔粘连仅发生3例(6.8%)且无严重粘连发生。而传统组和新式组盆腹腔粘连和严重粘连率则显著高于改良组,差异有统计学意义(P<0.05),结合三种手术的特点,笔者认为其原因在于:传统术式切口为纵状,腹壁在逐层切开及缝合过程中刺激较大,且非常容易引起异物反应、缺血坏死等,导致盆腹腔粘连[3]。新式手术自1996年广泛应用,具有手术时间短、出血少、并发症少、预后效果好等优点,与传统开腹相比,在手术时间、术后并发症、减少盆腹腔粘连上均具有优越性。改良新式剖宫产术在传承新式剖宫产术优点的基础上,具有Joel-Cohen切口、撕拉式进腹、不缝合脏及壁层膜等特点,因此也就避免了缝合过程中的器械刺激、缺血坏死等因素引起的盆腹腔粘连。此外,该术式对患者腹膜、子宫反折腹膜等刺激更小,更能达到良好的腹膜固定效果,因此术后腹膜切口边缘组织能迅速再生,愈合快,减少盆腹腔粘连的发生,对再次妇产科手术的影响更小。
综上所述,笔者认为,改良新式剖宫产术患者行再次妇产科手术时手术时间、切口并发症、盆腹腔粘连及严重粘连发生率均明显降低,是一种安全、高效的术式,临床效果值得肯定。
[1]尚涛,李辉,戴丽.新式剖宫产382例临床分析.中国实用妇科与产科杂志,2011,16(5):291-292.
[2]房瑜,杨文.改良Stark剖宫产术116例临床分析.现代妇产科进展,2010,9(4):303-304.
[3]陈淑霞.三种剖宫产术式腹腔粘连的比较与分析.中国实用妇科与产科杂志,2012,22(11):857-858.

