重型颅脑损伤600例临床分析
闫海成
(内蒙古医学院附属医院神经外科,内蒙古呼和浩特010050)
·临床经验·
重型颅脑损伤600例临床分析
闫海成
(内蒙古医学院附属医院神经外科,内蒙古呼和浩特010050)
目的探讨重型颅脑损伤合并上消化道出血的相关危险因素及其防治措施。方法回顾性分析我科收治的600例重型颅脑损伤患者的临床资料,其中100例发生上消化道出血。对患者年龄、性别、颅脑损伤情况、低氧血症、低蛋白血症及低血压进行统计,分析其与上消化道出血的关系。100例消化道出血患者采用积极处理原发疾病及并发症、抗休克,静脉输注止血药物、口服胃黏膜保护剂及H2受体拮抗剂等治疗,观察其治疗转归情况。结果重型颅脑损伤患者发生上消化道出血与年龄及性别无明显相关,但与患者颅脑损伤严重程度、首次CT检查中线移位、是否合并低氧血症、低蛋白血症及低血压明显相关。100例上消化道出血患者中25例死亡。结论重症颅脑损伤患者发生上消化道出血的危险因素有多种,临床上对此类患者应积极治疗和处理原发病及并发症,并给予对症支持治疗,消除各种危险因素,以降低上消化道出血的发生率;对于已发生消化道出血的患者应采取静脉输入止血药物,手术止血等多种措施,以改善患者预后,降低死亡率。
重症颅脑损伤;上消化道出血;危险因素
上消化道出血是急性重型颅脑损伤常见的一种并发症,4%~6%的重型颅脑损伤患者可合并上消化道出血[1],有相关数据统计表明,重型颅脑损伤合并消化道出血时死亡率高达30%~50%[2]。因此,积极采取各种防治措施,降低上消化道出血的发生,对改善重型颅脑损伤患者预后意义重大。本文旨在通过对我科近两年收治的100重型颅脑损伤合并上消化道出血患者的临床资料进行回顾性分析,以探讨重型颅脑损伤合并消化道出血的临床特点及其相关危险因素,现报道如下:
1 资料与方法
1.1 一般资料选取我科自2009年6月至2011年6月期间共收治600例重型颅脑损伤患者,其中男性428例,女172例;年龄12~72岁,平均(39.5±8.3)岁;致伤原因:交通事故伤350例、高处坠落伤120例、跌伤90例、撞击伤20例、其他伤20例。所有患者入院后均常规进行头颅CT扫描或MRI检查确诊,硬膜外血肿260例、硬膜内血肿250例、脑挫裂伤合并硬膜下血肿58例、广泛脑挫裂伤32例。600例患者中100例发生上消化道出血,100例患者外伤前均无胃溃疡及胃炎等胃疾病,根据患者有呕血、黑便等症状、胃管抽吸胃液呈咖啡液,且潜血试验阳性确诊[3]。
1.2 治疗方法600例患者入院确诊后均积极治疗原发病,对于有手术指征者行开颅手术治疗,均给予吸氧,并给予营养脑细胞及改善脑代谢等药物治疗,对于100例上消化道出血发生出血性休克的患者积极行抗休克治疗,并采取以下治疗措施:(1)伤后3 d内留置胃管,进行胃肠减压,通过胃管注入冰盐水及去甲肾上腺素等止血;(2)采用止血敏及立止血等止血药物静脉注射,伤后早期采用H2受体阻滞剂及胃黏膜保护剂等[4];(3)对胃液pH进行定期测定,尽量维持pH>5.0;(4)必要时采用输血治疗,并给予预防性抗感染治疗;(5)使用糖皮质激素,并在使用3 d后停药。
1.3 研究方法对本组600例患者的一般情况、颅脑损伤程度、中线偏移程度、是否合并低蛋白血症、低氧血症及低血压等情况进行统计,并分析其与患者发生上消化道出血的关系。
1.4 统计学方法采用SPSS15.0软件进行统计学分析处理,数据以均数±标准差表示,计数资料采用χ2检验,计量资料采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 100例合并上消化道出血患者的治疗转归情况100例患者中25例(25.00%)死亡,其中20例直接死于消化道出血,3例因反复出血至出血性休克死亡,2例因短时间内大量出血(出血量超过1 000 ml),采取保守治疗效果差,行胃次全切除术,未能有效控制出血死亡。
2.2 重型颅脑损伤合并上消化道出血与患者性别及年龄的相关性重型颅脑损伤合并上消化道出血与患者年龄、性别无明显相关,见表1。
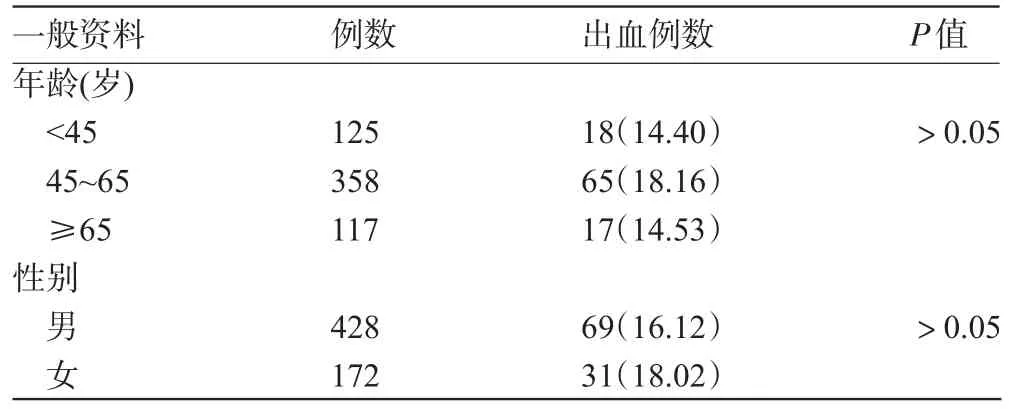
表1 重型颅脑损伤合并上消化道出血患者一般情况相关性分析[例(%)]
2.2 重型颅脑损伤合并上消化道出血与疾病相关性分析重型颅脑损伤合并上消化道出血与患者颅脑损伤程度、中线偏移程度、低蛋白血症、低氧血症、低血压等具有明显相关性,见表2。
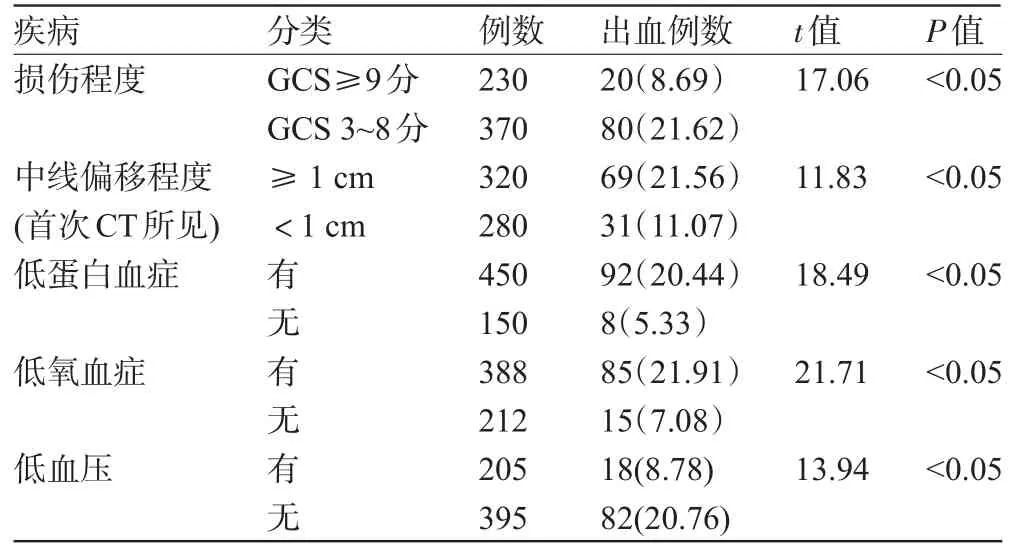
表2 重型颅脑损伤合并上消化道出血与疾病相关性分析[例(%)]
3 讨论
重型颅脑损伤并发应激性上消化道出血的机制较为复杂,目前多数学者认为是由于重型颅脑损伤时引起下丘脑或脑干损伤,使自主神经中枢功能及神经体液平衡失调引起多种因素综合作用的结果[5]。我国有学者曾在动物身上做过相关实验,结果证实在刺激动物丘脑下部某些区域时,可增加胃酸分泌,使胃黏膜血管收缩,最终引起胃黏膜损伤。
本组结果显示,GCS评分在3~8分,中线移位>1 cm的患者上消化道出血发生率较高,这可能与患者脑干或下丘脑发生原发性或继发性损伤有关,因此,在临床上对于颅脑损伤患者应积极处理原发病。
颅脑损伤患者易发生呼吸功能受损,致使机体血供氧供缺乏。而且应激情况下,胃黏膜血流减少,三磷酸腺苷(ATP)下降[6],多种因素共同作用使胃黏膜细胞代谢发生障碍或停止甚至死亡。从本组研究结果可见,低氧血症及低血压患者上消化道出血发生率明显增高。因此,对于重型颅脑损伤患者早期应保持呼吸道通畅,尽早吸氧,必要时行气管切开,以改善患者呼吸,改善机体缺血缺氧情况,从而使胃黏膜血流得到改善,降低胃出血的发生[7]。
低蛋白血症多与患者机体摄入减少或能量消耗增加有关,在出现低蛋白血症时,胃黏膜细胞营养基质得不到充足的供给,致使黏膜水肿,而且发生损伤后修复较为困难[8],此类患者多表现为上消化道大出血,且出血难以控制。本组25例死亡的上消化道出血的患者中,7例均合并低蛋白血症。因此,对于重型颅脑损伤的患者,除了大量静脉补充营养外,在患者病情许可的情况下,应尽量进食高蛋白饮食。昏迷的患者可鼻饲高能量饮食,以维持胃内正常的生理环境,同时也保证了充足的蛋白供应,从而降低上消道出血的发生。
颅脑损伤可引起消化道功能紊乱、胃黏膜缺血缺氧、胃黏膜屏障功能降低、H+返流,使胃液pH降低,引起胃黏膜自身消化,出现胃黏膜糜烂或出血[9]。目前,我国许多学者主张对于重型颅脑损伤患者在伤后早期应使用H2受体拮抗剂及胃黏膜保护剂,本组600例患者我们均采取此措施,以防止上消化道出血的发生。
因此,重型颅脑损伤合并上消化道出血与多种因素有关,临床上应重视消除各种影响因素,积极进行原发病及各种并发症的治疗,加强支持治疗,才能有效降低上消化道出血的发生。对于已经发生上消化道出血的患者,应早期进行胃管持续胃肠减压,以排出血性胃液,同时可联合应用各种止血药物,应用雷尼替丁及硫糖铝等保护胃黏膜;对于出血量大的患者应积极给予输血治疗,对于保守治疗止血无效者应通过内窥镜止血或手术止血。本组100例合并上消化道出血的患者,积极进行相应治疗后,死亡率为25%,与文献报道类似。
综上所述,重型颅脑损伤合并上消化道出血与颅脑损伤严重程度、中线移位情况、低氧血症、低血压、低蛋白血症等多种因素有关,临床上应注意去除危险因素,积极治疗原发病及并发症,还应注意保护胃黏膜,才能有效降低上消化道出血的发生,对于已经发生出血的患者应积极止血,以改善患者预后。
[1]翟忠太.重型颅脑损伤后并发上消化道出血的危险因素分析[J].中西医结合心脑血管病杂志,2008,6(5):627-628.
[2]冯家龙,刘中洪,黄小英,等.37例重型颅脑损伤及脑出血后并发应急性溃疡危险因素分析[J].重庆医学,2009,38(14):1786-1787.
[3]饶兴辉,刘洪.手术治疗重型颅脑损伤186例分析[J].海南医学, 2009,20(10):97-98.
[4]张乃崇,赖廷海.重型颅脑损伤并上消化道应激性溃疡出血的治疗[J].国际医药卫生导报,2005,11(14):71-72.
[5]宋俊英,王芳,鲁爱华,等.重型颅脑损伤并发上消化道出血的预防及护理对策[J].中国实用神经疾病杂志,2010,13(21):84-85.
[6]李新辉.重型颅脑损伤合并上消化道出血的原因与对策[J].基层医学论坛,2010,14(28):955-956.
[7]陈华文,祝伟,李树生,等.重型颅脑损伤死亡危险因素的分析[J].中华急诊医学杂志,2006,15(3):216-218.
[8]姜红田,左治强.高压氧配合治疗重型颅脑损伤42例[J].海南医学院学报,2009,15(4):370-371.
[9]孙邦勇,杨堃,蔡雄,等.重型颅脑损伤并发应激性胃溃疡的诊治分析[J].海南医学,2010,21(1):80-81.
R651.1+5
B
1003—6350(2013)01—0078—02
10.3969/j.issn.1003-6350.2013.01.0035
2012-07-14)
闫海成。E-mail:yanhaichengnm@163.com

