感染性休克患者的麻醉处理分析
陆国能
感染性休克患者的麻醉处理分析
陆国能
目的探讨感染性休克患者的麻醉处理经验。方法选取以急诊方式来我院进行治疗的感染性休克患者23例,均采取气管内插管进行全身麻醉处理。在整个手术过程中,严密观察患者的中心静脉压、心电图、血氧饱和度尿量、血常规、血糖、肾功能、血气分析、乳酸水平、有创动脉血压以及电解质等。结果手术治疗后,23例患者的收缩压、舒张压、心率、呼吸和血氧饱和度等生命指标较治疗前均得到显著改善,比较差异具有统计学意义(P<0.05)。结论感染性休克患者的麻醉,要处理好麻醉药物、麻醉方式和麻醉用药剂量的选择问题,并且配合良好的麻醉管理,就能取得良好的麻醉效果。
感染性休克;麻醉处理;临床经验
感染性休克是一种临床危重症疾病,具有较高的发病率和较高的死亡率,对患者的生命造成极大的威胁[1]。感染性休克是由于微生物和毒素等物质所引发的脓毒病综合征伴休克,因此感染性休克的病理变化较复杂,这给临床进行术中麻醉带来了极大的困难,而正确处理好术中麻醉是保证患者预后的基础[2],因此如何处理感染性休克患者的麻醉是临床上一个值得深入研究的问题。我院对感染性休克患者的麻醉处理经验进行探讨,取得了一定的效果,现将整个研究过程报道如下。
1 资料与方法
1.1 一般资料选取2009年2月~2013年3月急诊方式来我院进行治疗的感染性休克患者23例,女16例,女7例,年龄41~72岁,平均年龄56岁,体重45~65kg,平均体重55kg。23例患者中8例为肠穿孔,5例为胃穿孔,4例为阑尾炎,3例为化脓性胆管炎,3例为肠梗阻。患者入院治疗时,病情较为严重,主要表现为低血压、呼吸急促、心动过速、尿量减少、反应迟钝、血氧饱和度降低,在入院时均给予患者复苏治疗,但是低血压和呼吸急促症状在治疗后均未得到改善[3]。在整个手术过程中,严密观察患者的中心静脉压(CVP)、心电图(ECG)、血氧饱和度(SPO2)、尿量、血常规、血糖、肾功能、血气分析、乳酸水平、有创动脉血压以及电解质等[4]。
1.2 麻醉处理23例患者均采取气管内插管进行全身麻醉处理。具体操作,在手术前30min对患者进行肌内注射25~100mg哌替啶和0.5mg阿托品[5]。对患者进行麻醉诱导采取静脉注射1~2μg/kg芬太尼和0.1~0.4mg/kg的依托咪酯。对患者进行麻醉维持采取静脉滴注12~80mg/kg的羟丁酸钠和0.3~0.4mg/kg的异丙酚[6]。在整个麻醉持续过程中同时采取肌肉松弛药物和氯胺酮给予患者抗休克治疗[7]。
1.3 统计学方法临床所得数据采取SPSS 13.0软件进行分析,技术资料以(±s)进行表示,采用t检验,以P<0.05为比较差异具有统计学意义。
2 结果
手术治疗后,23例患者的收缩压、舒张压、心率、呼吸和血氧饱和度等生命指标较治疗前均得到显著改善,比较差异具有统计学意义(P<0.05),详见表1。
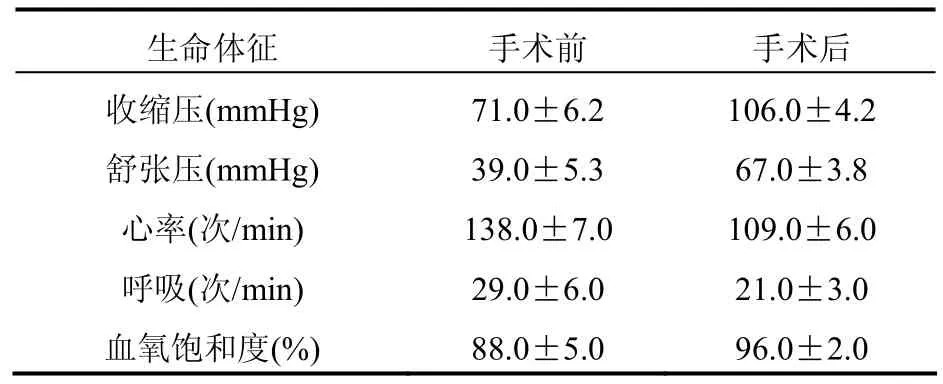
表1 患者手术治疗前后各项生命体征变化情况
3 讨论
感染性休克指的是由于微生物和毒素等物质所引发的脓毒病综合征伴休克,患者体内感染灶内的各种微生物、毒素以及细胞产物会侵入到患者的血液循环以及正常的细胞中,对患者的器官、系统产生不良作用,从而导致患者的代谢发生紊乱、系统功能产生障碍,甚至出现器官衰竭等一系列危重症疾病。因此,对于该类患者,越早对其进行病灶切除,就能越早清除引发感染性休克的源头,挽救患者的生命,因此,对于感染性休克患者来说,及早对其进行病灶切除尤为关键[8]。
而患者切除病灶手术的成功与否包括多方面的因素,主要包括患者的手术麻醉效果、术中的麻醉监测以及术中的管理等。而对感染性休克患者来说,麻醉处理是一个较为重要的问题,对于感染性休克患者进行麻醉处理,要慎重选择麻醉诱导药物、麻醉持续药物以及麻醉方式等,并且要充分做好麻醉前的准备工作[9]。
本组研究中23例感染性休克患者均采取气管插管全身麻醉的方式进行麻醉。采取该方式对患者进行麻醉处理是处于多方面考虑的结果,首先气管插管能使患者的呼吸道保持畅通,使供氧充分,对于呼吸道管理和机械通气十分有利。对于患者麻醉前的用药选择亦慎重,本次研究中选取了哌替啶和阿托品两种药物,前者具有镇痛作用,后者能减少患者的唾液分泌,两种药物联合使用对于呼吸道管理十分有利,并且能够很好地避免由于误吸而引发的肺部感染。以依托咪酯和芬太尼作为麻醉诱导药物,主要是由于依托咪酯在有效降低患者脑代谢率的同时,对于患者的呼吸和循环系统的影响作用较小,并且能很好的控制患者的低颅内压;芬太尼是一种阿片受体激动剂,是一种强效的麻醉性镇痛药物,其镇痛效果发挥迅速,但是其持续的时间较短,因此将芬太尼与依托咪酯联合使用作为麻醉诱导是较为理想的。本次研究中麻醉持续药物采用的是异丙酚和羟丁酸钠。异丙酚是一种快速强效的全身麻醉药物,不良反较少,苏醒较平稳的效果;羟丁酸钠是辅助麻醉持续的药物,能够增强催眠作用,作用时间较长,并且具有低毒、对患者各系统功能影响较小的特点。在手术过程中同时给予抗休克治疗,使患者达到浅麻醉的状态[10]。
综上所述,感染性休克患者的麻醉,要处理好麻醉药物、麻醉方式和麻醉用药剂量的选择问题,并且配合良好的麻醉管理,就能够取得良好的麻醉效果,从而挽救患者的生命。
[1]陶仲为.感染性休克的临床诊治[J].中国实用内科杂志,2006, 26(2):1821-1822.
[2]岳茂兴,李成林.山莨菪碱联用地塞米松治疗多器官功能障碍综合征机制的研究[J].中国危重病急救医学,2000,12(6):3411-3412.
[3]王丽丹,马晓春.CRRT在感染性休克致急性肾功能衰竭中的疗效评价[J].中国医药导报,2009,6(16):82-83.
[4]陈伟元,曾志文,张岳农.小剂量氯胺酮麻醉对感染性休克病人C反应蛋白的影响[J].国际医药卫生导报,2011,17(11):1359-1361.
[5]赖军华,陆钰.集束化治疗对感染性休克患者预后的影响[J].中国医药导报,2012,9(17):53-54.
[6]谭菊开.感染性休克并发多器官功能障碍综合征患者的急救及护理[J].中国实用护理杂志,2011,27(13):27-28.
[7]金鑫,王瑶.严重感染及感染性休克患者血清脑钠肽变化及其对心功能预后的预测作用[J].中国医药导报,2011,8(21):163-164.
[8]李燕萍,史晓燕,曲海霞.感染性休克患者的麻醉处理体会[J].山西医药杂志,2009,38(3):199-200.
[9]迟百胜.感染性休克术前治疗体会[J].中国医药导报,2007,4(28):163-164.
[10]刘荣伟,王陆.感染性休克患者麻醉体会2例[J].中国现代医生, 2009,47(29):117-118.
R631+.4
A
1673-5846(2013)08-0356-02
广西来宾市中医医院,广西来宾 546100

