老年非典型部位肺结核68例影像特点分析
姜 力
(江苏省赣榆县第二人民医院,江苏 赣榆 222100)
老年非典型部位肺结核68例影像特点分析
姜 力
(江苏省赣榆县第二人民医院,江苏 赣榆 222100)
目的 探讨老年非典型部位肺结核的临床及影像特点,以提高老年结核病的诊断水平及防治意识。方法 对68例均经病理、痰检结核菌或抗结核治疗愈合的非典型部位结核病例的临床资料及常规DR胸部正侧位片、CT扫描资料进行回顾性分析。结果 老年非典型部位肺结核患者影像表现多样化,病灶范围广泛,症状不典型。影像可以表现为大片实变为主、小叶片状渗出性病灶为主、空洞病灶为主及肿块病灶为主改变。常伴有渗出、增殖、干酪样坏死、广泛纤维化、同侧及对侧支气管播散病灶。CT检查较X线敏感。结论 对因呼吸道症状就诊的老年肺结核患者,尽管临床资料不典型,但大部分病灶仍具有一定影像学特征,仔细分析阅片,结合痰检,以便对肺结核早发现、早治疗,减少社会传染源。
非典型部位肺结核;老年人;影像分析
据文献报道,老年人肺结核患者已经到了相当严重程度,不仅数倍于儿童,而且成倍于其他年龄段人群,已经成为社会重要传染源[1]。发生于常见部位病灶结合影像检查诊断比较容易,发生其他部位因为影像表现不典型,给诊断带来困难。老年患者由于自身免疫功能低下,加上肺部慢性基础疾病(慢性支气管炎、肺气肿、肺间质改变等),临床抗生素滥用,以及结核菌毒力变化,使得肺结核的X线影像表现多样化和不规则性[2],病灶不出现于常规易发部位,较易造成漏诊、误诊[3]。为分析老年非典型部位肺结核影像特点,提高诊断水平和防治意识,现将我院2010年1月至2012年12月老年非典型部位肺结核68例影像资料分析如下。
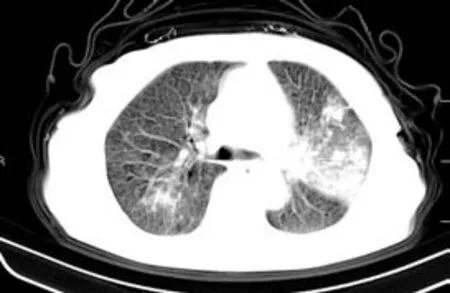
图1
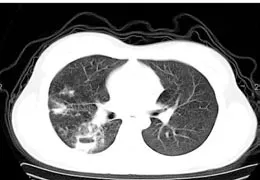
图2
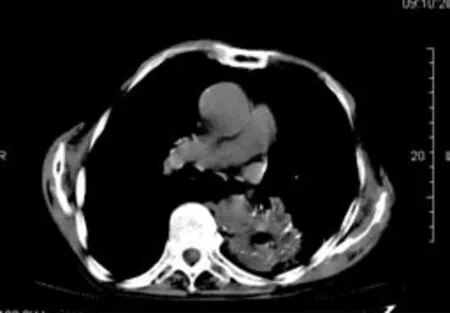
图3

图4
1 资料与方法
1.1 一般资料
68例中男性45例,女性23例,年龄60~89岁,平均69岁,以咳嗽为主50例,咳血20例,发热29例,胸痛15例,8例有明确结核接触史,痰检及涂片找到结核菌20例,纤维支气管镜活检证实15例,12例初步诊断感染治疗无效,诊断性应用抗结核药物治愈而确诊。合并慢性支气管炎,肺气肿,慢性阻塞性肺病35例,糖尿病史6例,肺心病5例,病程3个月~2年不等。
1.2 方法
60例采用数字化胸部摄影(中科美仑ZK-DR数字化摄影)其中45例肺部双排螺旋CT10mm层厚连续螺旋扫描(美国GE公司Brivo325)及8例一次性CT检查。
2 结 果
2.1 病变部位与范围
病变累及双肺下叶较多见,病变范围广泛,合并症较多。左下肺叶13例,右下肺叶30例,两个肺段及以上15例,左肺舌段5例,基底段36例。
2.2 病灶形态
结核病灶常是渗出病灶、结节状影、索条影、肿块、空洞,单个或数个混合存在(图1~图4)。该68例患者影像表现大致分为以下几种形态:①影像表现为大片实变影:X线平片边缘模糊、密度不均、形态不规则片样阴影,为大叶实变为主型。CT所见病灶区大片实变密度影,夹杂支气管充气像,周围见渗出样改变及条索、结节及小斑片样影。部分合并空洞、支气管扩张、局部肺气肿等。②影像表现为支气管肺炎样改变:X线平片显示沿肺纹理分布的小斑片状及结节状影,为支气管肺炎为主型。CT扫描病灶区见斑片状及结节粟粒状影沿支气管树分布,部分见融合,部分见支气管播散灶,少数有小节段性肺不张及肺间质改变。③病灶主要表现为空洞,空洞直径1.0~2.7cm不等,部分空洞壁局限溶解,为空洞型。CT平扫所见空洞内壁大多欠光整,部分见小液平,周围有索条样改变及引流支气管,斑点片样、弧形钙化,合并肺基础病变肺气肿等改变。④影像表现团块或类圆形阴影:X线表现为团块样病灶,大小1~5cm不等,边缘模糊、密度不均,为肿块为主型。CT平扫肿块边缘不规则,部分见小毛刺征及浅分叶,中央低密度影,钙化,周围纤维索条样影像,胸膜增厚胸膜凹陷,病灶周围合并炎性改变。
以上几种肺结核影像改变,依大体影像表现分类。患者因自身机体抵抗力各异,临床中往往几种混合存在,只是以某一种为主,合并其他类型改变。
3 讨 论
肺结核为一种常见的呼吸系统疾病,好发于近胸膜下通气充分而肺血流量相对不足部位。近年来结核病卷土重来,老年患者由于上下肺血流分布及氧分压的变化,容易多个肺叶受累,较容易累及下肺基底段或前部。老年患者大多患有肺部基础疾病,同时免疫功能下降,导致临床表现不典型,病史不准确,结核中毒症状相对不明显,类似肺炎的临床表现,如咳嗽、咳痰、发热、白细胞增高,痰检阳性率低,容易造成误诊。结核病理改变是影像诊断的基础,本组病例中结核病灶常是变质、渗出、增生或空洞并存。但其影像学特征可以表现为大片实变为主型、支气管肺炎型、空洞为主型及肿块为主型[4]。虽然上述表现易被误诊为肺炎、肿瘤及脓肿,但是只要对其影像改变认真分析,仍具有一定特征。老年患者由于机体免疫力下降,结核菌毒力强,机体变态反应性弱,表现大片实变型和支气管肺炎型,影像为一个肺段甚至一个肺叶大片致密实变影,轮廓模糊,密度高而且不均匀,有些病灶抗炎治疗后好转,但复查胸片病灶呈现进展表现,部分病例病情演变中央坏死、液化形成空洞[5]。若结核菌数量大、毒力强,机体变态反应性高,病变以变质性病灶为主,病灶坏死,液化经支气管引流形成空洞型。发现空洞应仔细观察空洞形态、数量及壁厚薄、规则程度、显示钙化大小,其周围是否有卫星灶,同侧及对侧支气管播散灶,肺门及纵隔淋巴结情况,以及有无胸膜改变。团块或肿块病理为增值性病灶为主伴渗出性或干酪性影像改变,通常直径<4cm,边缘较光滑,无明显分叶,部分病例可见空洞和良性钙化,钙化多为弧形、层状环形或斑点样钙化。多不累及支气管,卫星灶较多见。CT检查有助于空洞、钙化、卫星灶发现。
非典型部位结核由于多种原因容易误诊,因此对于非典型部位类似上述影像改变,应提高警惕性,想到结核可能,结合血沉、结核菌素试验、痰检找抗酸杆菌等检验手段,必要时还需结合纤支镜、诊断性抗痨治疗及随访观察等。尽管非典型部位肺结核临床症状及影像表现不典型不典型,但大部分病灶仍有一定特征,阅片时应仔细分析,密切结合临床,注意鉴别诊断,就可明显提高诊断率。
[1] 向敬池,杨虹,范芦芳,等.不典型肺结核X线、CT表现及鉴别诊断[J].西部医学,2005,17(4):376.
[2] 张利诚,陈武城,王鹏.不典型肺结核51例诊断分析[J].人民军医, 2011,47(5):327.
[3] 马大庆.肺结核的影像诊断[J].中国临床医学影像杂志,2000,11(5): 342.
[4] 任宙辉.下肺野结核60例临床分析[J].临床肺科杂志,2008,13(5): 611.
[5] 肖观东,李本美,刘亚萍,等.肺结核不典型德X线、CT表现及误诊分析(附30例报告)[J].放射学实践,2003,18(1):242.
R521
B
1671-8194(2013)33-0189-02

