2项检测对2型糖尿病并发糖尿病足的意义
梁 艳,蒋兴亮,雷 燕,邹家琼,敬 鹏(川北医学院附属医院检验科,四川南充 637000)
2010年新英格兰杂志报道中国成人糖尿病(DM)人数为9 240万[1],其中95%为2型糖尿病(T2DM)患者。40岁以上的T2DM患者并发糖尿病足(DFU)发生率高达31%,60岁以上患者达67%。DFU是T2DM重要的慢性并发症之一,严重影响患者的康复,给患者带来巨大的痛苦和经济负担。因此,在临床检查普通生化指标中对DFU的早期预防和治疗过程中起主要影响的指标进行研究具有重要临床指导意义。
1 资料与方法
1.1 一般资料 2012年1~7月在川北医学院附属医院就诊的T2DM患者(年龄大于或等于30岁)共178例,其中78例为DFU患者。所有病例均符合1999年世界卫生组织(WHO)DM诊断标准。
1.2 标本采集 抽取患者空腹静脉血3~5mL,用真空肝素管抗凝,检测生化指标;糖化血红蛋白(HbA1c)均用肝素抗凝管抗凝,也抽取静脉血2~3mL。留取24h尿液,取样约3 mL,3 000r/min,离心5min,取上清尿液备检。
1.3 仪器与试剂 采用美国Primus公司生产的Ultra2全自动糖化血红蛋白分析仪以及原装试剂测定HbA1c。其他生化指标采用美国贝克曼Dx800和浙江东欧诊断产品有限公司的试剂测定。
1.4 统计学方法 采用SPSS17.0统计软件包进行统计分析,计量资料均用±s表示,计数资料以百分率表示。两组计量资料间比较采用t检验,P<0.05为差异有统计学意义。多因素分析采用Logestic分析。
2 结 果
2.1 T2DM患者无糖尿病足(DC组)和T2DM并发糖尿病足(DF组)各项指标结果见表1。两组14项检测指标中同型半胱氨酸(Hcy)、HbA1c、脂蛋白a[LP(a)]、载脂蛋白B(Apo B)、肌酐(Cr)、微量清蛋白(mALB)和胱抑素(Cys)7项检测指标差异有统计学意义(P<0.05)。
表1 DC组和DF组各指标结果±s)
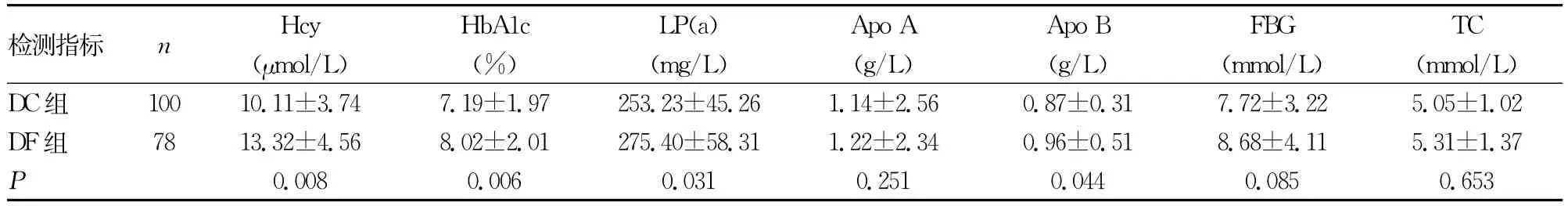
表1 DC组和DF组各指标结果±s)
检测指标 n Hcy(μmol/L)HbA1c(%)LP(a)(mg/L)Apo A Apo B(g/L) (g/L)FBG(mmol/L)TC(mmol/L)2.56 0.87±0.31 7.72±3.22 5.05±1.02 DF组 78 13.32±4.56 8.02±2.01 275.40±58.31 1.22±2.34 0.96±0.51 8.68±4.11 5.31±1.37 P DC组 100 10.11±3.74 7.19±1.97 253.23±45.26 1.14±0.008 0.006 0.031 0.251 0.044 0.085 0.653
续表1 DC组和DF组各指标结果(±s)

续表1 DC组和DF组各指标结果(±s)
检测指标 n TG(mmol/L)LDL(mmol/L)HDL(mmol/L)Cr(μmmol/L)mALB(mg/24h)Cys(mg/L)UA(μmmol/L)53 57.33±88.55 0.09±0.42 315.86±50.45 DF组 78 1.37±0.54 2.93±1.18 1.25±0.38 105.81±96.45 126.71±97.32 0.14±0.37 321.40±55.58 P DC组 100 1.38±0.57 2.82±1.21 1.32±0.41 87.57±44.0.826 0.572 0.255 0.032 0.001 0.007 0.215
2.2 采用Logistic多因素回归分析DC组和DF组具有差异的Hcy、HbA1c和LP(a)等7项指标,提示 HbA1c(OR=2.01)和Hcy(OR=1.85)为普通生化检测项目中影响DFU发生的最主要因素,见表2。

表2 Logistic回归分析具有差异的检测指标
3 讨 论
DFU是DM最严重的并发症之一,长时间的糖毒性导致慢性血管病变和神经病变是DFU发生和发展的重要因素[2-3]。49.0%的DM死亡患者并发DFU,老年DM患者伴DFU的病死率增高2倍[4]。因此在对T2DM并发DFU的患者治疗过程中监测相关指标对治疗效果的评价显得特别重要。
有研究显示,DM患者并发DFU时间大于6个月的T2DM患者其溃疡面积大小及溃疡深度与HbA1c>7%明显相关[5]。巫素婷和彭林平[6]在临床研究中发现HbA1c对于早期预测诊断DM并发血管病变和肾功能损害具有较高的敏感度和特异性。Selvin等[7]经Meta分析得出结论,HbA1c每增加1%,心血管事件发生的风险增加18%。与既往研究相似的是本研究结果提示的HbA1c是DFU最为重要的危险因素,T2DM患者HbA1c增加1%,DFU发生风险增加大约2倍,说明HbA1c的检测对观察DM并发DFU的进展和治疗效果具有重要意义。
多项研究结果表明,血浆中Hcy是动脉硬化的一项独立危险因素,同时血浆Hcy水平与颈动脉病变程度和周围动脉病变程度呈正相关[8];并且高浓度Hcy使血脑屏障渗透增加,其可能原因是Hcy可直接或间接损伤血管内皮细胞,造成内皮细胞功能障碍,促进血管平滑肌细胞增殖,改变血液凝固状态及血小板功能等多方面机制而引起血管疾病的发生和发展。人体血浆中Hcy浓度与DM大血管病变(冠状动脉病变、脑血管病变、外周血管病变)明显相关[9]。本研究发现,在普通生化检测指标中Hcy是DFU发生最为重要的危险因素,Hcy每增加1mmol/L,T2DM患者发生DFU的可能是原来的1.85倍。另一项临床研究发现,T2DM患者血浆中每增加1mmol/L的Hcy,发生DFU的概率就增加10%[10]。因此T2DM患者血浆Hcy的变化应得到充分重视,对早期预防DFU的发生具有重要意义。
总之,在普通生化检测指标中,Hcy及血浆HbA1c检测对DFU的诊治最具指导意义。如果本研究增加前瞻性研究,并增加样本量,其结果对临床DFU的预防和治疗将有更大的指导意义。
[1] Yang W,Lu J,Weng J,et al.Prevalence of diabetes among men and women in China[J].N Engl J Med,2010,362(12):1090-1101.
[2] Miner A,Kirsner RS.Diabetic control affects healing rates in neuropathic and vasculopathic patients[J].J Invest Dermatol,2011,131(10):1962-1969.
[3] Sabanayagam C,Liew G,Tai ES,et al.Relationship between glycated haemoglobin and microvascular complications:is there a natural cut-off point for the diagnosis of diabetes[J].Diabetologia,2009,52(7):1279-1289.
[4] Iversen MM,Tell GS,Riise T,et al.History of foot ulcer increases mortality among individuals with diabetes:tenyear follow-up of the Nord-Trøndelag Health Study,Norway[J].Diabetes Care,2009,32(12):2193-2199.
[5] Musa HG,Ahmed ME.Associated risk factors and management of chronic diabetic foot ulcers exceeding 6 months′duration[J].Diabet Foot Ankle,2012,21(2):185-189.
[6] 巫素婷,彭林平.初诊2型糖尿病患者糖化血红蛋白与并发症的关系[J].检验医学与临床,2012,9(9):1062-1063.
[7] Selvin E,Marinopoulos S,Berkenblit G,et al.Meta-analysis:glycosylated hemoglobin and cardiovascular disease in diabetes mellitus[J].Ann Intern Med,2004,141(6):421-431.
[8] Koz ST,Etem EO,Baydas G,et al.Effects of resveratrol on blood homocysteine level,on homocysteine induced oxidative stress,apoptosis and cognitive dysfunctions in rats[J].Brain Res,2012,1484:29-38.
[9] Beard RS Jr,Reynolds JJ,Bearden SE.Hyperhomocysteinemia increases permeability of the blood-brain barrier by NMDA receptor-dependent regulation of adherens and tight junctions[J].Blood,2011,118(7):2007-2014.
[10] González R,Pedro T,Real JT,et al.Plasma homocysteine levels are associated with ulceration of the foot in patients with type 2diabetes mellitus[J].Diabetes Metab Res Rev,2010,26(2):115-120.

