疤痕子宫再次妊娠剖宫产的临床观察
张丽萍
【摘 要】目的:探讨疤痕子宫再次行剖宫产术中粘连程度、手术时间、术后出血量、术后排气时间等方面与首次剖宫产术的关系。方法:对我院产科2011年1月至2012年12月疤痕子宫再次剖宫产100例与首次剖宫产组60例比较,进行回顾性分析。结果:两组手术时间、术中出血量、术后肛门排气时间、术后病率发生率,两组比较比较有显著性差异。结论:疤痕子宫再次剖宫产并发症明显高于首次行剖宫产的并发症,严格掌握剖宫产指征,降低剖宫产率。对有过剖宫产史的孕妇寻求风险效益比最小的分娩方式是降低围产病率的关键。【关键词】疤痕子宫;再次剖宫产;手术方式
近年来由于麻醉和手术技巧的成熟、围生医学的发展和产妇自身要求等社会因素的影响,剖宫产率逐渐上升[ 1 ],且随着我国计划生育政策实施后的独生子女开始进入育龄,二次生育要求也越来越多,疤痕子宫再次分娩者相应增加。如何处理疤痕子宫再次分娩的问题一直为产科医师所重视。本文就2011年1月至2012年12月疤痕子宫再次妊娠剖宫产100例及首次行剖宫产分娩60例进行回顾性分析如下。
1 临床资料
1.1 一般资料 疤痕组:100例疤痕子宫,前次手术均为子宫下段剖宫产术,再次剖宫产年龄24~42岁,平均年龄29.5岁。与前次剖宫产间隔时间<2年12例,2~5年59例,>5年29例。对照组:60例首次行剖宫产,分娩年龄21~39岁,平均年龄25.4岁。
1.2 手术方式 两组患者皆采用连硬外麻下子宫下段剖宫产术,手术过程中胎儿娩出后,为减少子宫出血均在补液中常规加入20 U催产素以助缩宫。疤痕子宫行子宫下段剖宫产手术在下腹正中原疤痕处(自脐下至耻骨联合上缘)剔除疤痕作一纵切口,逐层切开腹壁,进入腹腔后,有粘连给分离粘连,显露子宫下段,稍下推膀胱返折腹膜并将其打开,子宫下段切开后分离子宫肌层约10cm,娩出胎儿后,依次对子宫全层、腹膜及膀胱返折腹膜、筋膜层进行连续缝合,皮下脂肪间断缝合、皮肤则予皮内缝合。
1.3 腹盆腔粘连评价 粘连发生于膀胱、子宫、肠管、网膜、腹膜之间,轻度:2 处以下粘连;中度:2~3 处粘连;重度:3处以上粘连。
1.4 观察指标 术中观察腹膜切口、腹腔、大网膜、膀胱、子宫粘连情况,术中出血量、手术时间。记录全部手术的术后病率、术后肛门排气时间。
1.5 统计方法 利用统计软件SPSS 13.0 进行统计,采用χ2 检验和t检验。
2 结果
2.1 两组产妇各项手术情况比较 疤痕组手术时间长、术中出血量多、术后肛门排气时间延长、术后病率发生率高,两组比较,差异有统计学意义(P<0.05),见表1。
2.2 术中粘连对比 疤痕组:原剖宫产切口均为下段切口,无粘连50(50%)例,轻度粘连(切口与大网膜形成少许粘连带) 37(37%)例,中度粘连7(7%)例,重度粘连(切口与大网膜、腹膜、膀胱形成粘连)6(6%)例。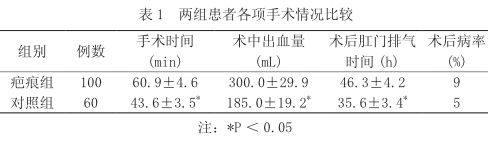
对照组:见轻度粘连(切口与大网膜形成少许粘连带)1(1.7%)例,余59例腹腔一般情况良好,解剖结构清楚。
2.3 产后出血的发生率:疤痕组其中出血400~1000ml6例,1000~1500ml1例;对照组出血400~1000ml2例。
3 讨论
剖宫产广泛运用于临床,但其作为开腹手术可发生不同程度的并发症。剖宫产会明显增加孕产妇产时和产后出血以及输血率、感染、膀胱和肠道损伤率和深部静脉血栓形成发生率,同时,既往手术带来的盆腔粘连也增加了手术难度[2]。本组资料显示,疤痕子宫组的平均出血量及产后出血发生率显著高于首次剖宫产组。与相关报道相符[3]。子宫存在瘢痕是疤痕子宫再次剖宫产组的出血多于首次剖宫产组的主要原因,包括:①瘢痕所致的子宫切口弹力差引起切口撕裂;②子宫瘢痕处胎盘附着导致胎盘粘连、植入;③子宫瘢痕所致的子宫破裂;④子宫瘢痕影响子宫收缩力[4]。为了降低疤痕子宫剖宫产术中出血的发生率,有学者提出以下预防措施:严格掌握首次剖宫产指征,降低剖宫产率,合理应用剖宫产技术,提高首次剖宫产技术,使切口愈合良好可避免再次妊娠破裂;娩头动作轻巧避免切口撕裂,缝合技术过关,避免缝合过密和血肿形成,术后注意检测切口愈合情况;原有疤痕的子宫切口两端采用剪开法可降低切口撕裂发生率;有剖宫产史者再次妊娠时应加强围产期保健,及时发现和处理引起术中出血的高危因素。其次产后感染亦为疤痕子宫再次剖宫产比较严重的并发症。为了减少产后感染,对术前有感染诱因的剖宫产,术后应加强抗生素预防感染,贫血者及时输血以提高机体抗病能力。有学者主张剖宫产前后用灭滴灵预防感染,可使剖宫产的感染率由9.2%下降至2.1%。
为减轻疤痕子宫并发症症状或减少并发症发生,一方面应该不断改进剖宫产术式。另一方面目前争议多集中在剖宫产术后妊娠的分娩方式。疤痕子宫再次足月妊娠是否采用剖宫产,目前仍有争论,以往“前次剖宫产,次次剖宫产”的观念至今仍为一些产科医师所接受。从近十年的回顾性分析结果来看,和那些选择再次剖宫产的孕妇比较,选择经阴道分娩的孕妇严重并发症的发生率增高。最大的危险是子宫破裂,子宫破裂是妊娠晚期及分娩时产科极严重的并发症,若未及时诊治可导致胎儿及产妇死亡。其次还有例如试产失败再行紧急剖宫产还会增加包括感染、出血和深部血栓在内的母儿并发症等风险[2,5]。最近的一个大型回顾性分析显示:在那些既往有剖宫产史的患者再次妊娠并分娩时并发症发生率最高的是再次分娩行阴道试产并失败的孕妇(14.1%),其次是直接选择再次剖宫产的孕妇(3.6%),而那些阴道分娩成功的孕妇并发症最少(2.4%)[6]。因此对于那些有过剖宫产史的孕妇如何在临产前就能准确筛查出那些能顺利阴道分娩的有剖宫产史的孕妇。凡不符合疤痕子宫再次妊娠试产条件的,均需再次剖宫产,对于疤痕子宫再次剖宫产要掌握以下几个指征:前次剖宫产的绝对指征存在;前次为体剖切口或切口情况不明确者;有相对头盆不称或子宫先兆破裂;有较严重内科疾病或产科并发症;巨大儿;前次术后有感染症;B超提示胎盘附着于子宫疤痕处。
4 结论
疤痕子宫再次剖宫产的并发症明显高于首次行剖宫产的并发症,所以严格掌握首次剖宫产指征,降低剖宫产率,合理应用剖宫产技术,提高首次剖宫产技术,是降低重复剖宫产率和减少母婴并发症之根本。对于那些有过剖宫产史的孕妇如何选择风险效益比最小的分娩方式是降低围产病率的关键。
参考文献
[1] 谢建英,黄亚容,吴英姿等.加强健康教育降低剖宫产率[J].实用全科学,2007,5(1):64-65.
[2] Dodd JM,Crowther CA,Hiller JE,Haslam RR,Robinson JS.Birth after caesarean study-planned vaginal birth or planned elective repeat caesarean for women at term with a single previous caesarean birth: protocol for a patient preference study and randomised trial. BMC Pregnancy Childbirth. 2007;7:17.
[3] 易晓芳.疤痕子宫剖宫产术中出血的因素与预防[J].航空航药,2010,21(3):341.
[4] 程志厚.剖宫产及相关问题[M]. 北京出版社,2002:55
[5] Smith GC, Pell JP, Pasupathy D, Dobbie R. Factors predisposing to perinatal death related to uterine rupture during attempted vaginal birth after caesarean section: retrospective cohort study[J]. BMJ. Aug 14 2004;329(7462):375.
[6] Landon MB, Hauth JC, Leveno KJ, et al. Maternal and perinatal outcomes associated with a trial of labor after prior cesarean delivery[J]. N Engl J Med. Dec 16 2004;351(25):2581-2589.

