鼻声反射测量法及应用
张海东 周维国 张庆翔 李光飞
·综 述·
鼻声反射测量法及应用
张海东 周维国 张庆翔 李光飞
鼻声反射(AR)是一种客观检测鼻腔通气功能的方法,随着研究的深入。AR被广泛应用在鼻功能的基础和临床研究中,同时结合其他检查方法在鼻咽甚至口咽疾病的研究中也得到了应用。本文对AR的原理、在鼻功能研究中的应用及其扩展应用进行综述。
鼻声反射(acoustic rhinometry,AR)是利用声波传导技术对鼻腔空间结构进行静态测量的一种方法。通过对不同参数的分析可以反映出不同深度鼻腔结构的变化,进而对鼻腔的通气功能作出比较客观的评价。因其具有快速、准确、无创等特点,已成为鼻功能诊断的重要组成部分。
1 AR的结构、原理和参数
目前常见的鼻声反射仪类型较多,如英国GM公司生产的A1型鼻声反射仪、美国HOOD公司生产的ECCOVISION鼻声反射仪等,但其基本的结构和工作原理是相似的,基本结构包括脉冲声源、声波导管和模拟数字转换计算机3个部分。
基本工作原理:向介质中发射一定频率的声波,当其在传播过程中遇到不同的介质面时,声波将发生反射、折射,其相应频率也会发生改变,通过对这种反射声波信号的探测,经过一系列转换求得其传播特征后,可以了解前方传播空间的几何特征。AR就是基于这样一个原理,当脉冲声源产生脉冲声波后,通过声波导管及鼻腔探头的传播进入鼻腔,由于鼻腔不同深度的空间状态是不同的,相应在不同截面反射回来的声波频率也是不同的,利用电压麦克风接受这些不同频率的反射声波,经放大器和低频过滤器将之放大、过滤,通过对回声反射波的采集,经过计算机的分析处理,最终可转换得到鼻腔内截面积与深度(以鼻孔为起始点)两者间的函数曲线图,结合鼻腔内的结构,就可以计算出距离前鼻孔不同深度的鼻腔容积的大小,进而利用各种不同种类的参数定位、定量判断鼻腔解剖形态及生理功能的正常与否[1]。
常用的AR参数有鼻腔容积(nasal volume,NV)、鼻咽部容积(nasopharyngeal volume,NPV)、鼻气道阻力(nasal airway resistance,NAR)、鼻腔最小横截面积(nasal minimal crosssectional area,NMCA)及鼻腔最小横截面积到前鼻孔的距离(nasalminimal cross-sectional area to front nostril,DCAN)等。
2 AR的测量方法
AR应在室温20~22℃、相对湿度20%~80%、外部噪声<65 dB的相对固定环境中测试。测试前受试者应休息30 min左右,以减少温度、湿度、噪声及运动等对鼻黏膜造成的影响。受试者取端坐位,将鼻腔探头与鼻孔接触,根据不同的鼻孔形状变换鼻腔探头的角度,确保探头与鼻孔之间的密闭性,同时保证避免鼻翼受压变形,以免产生较大误差。摆好位置后,请患者经鼻平静呼吸以检查是否漏气,检查完毕后开始测量。测试过程中嘱受试者屏住呼吸3~5 s,以减少误差,至少持续3次连续的采样结果基本一致。图1显示正常成人AR测量结果。
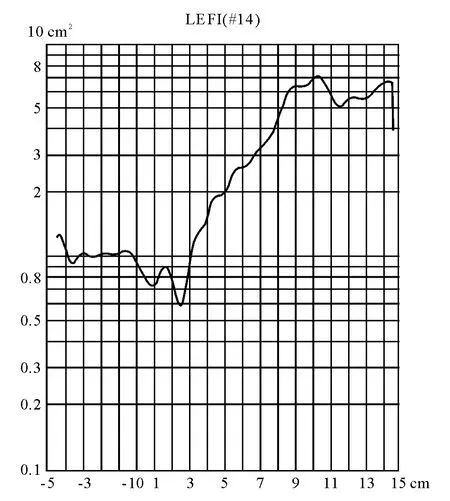
图1. 正常成人AR曲线图(本科鼻功能室GM-A1型鼻声反射仪测量)横坐标表示距离(cm),其中0点为前鼻孔位置,0点之后表示距前鼻孔的鼻腔深度,0点之前表示鼻导管距前鼻孔的距离;纵坐标表示鼻腔的横截面积(cm2)
在正常曲线图上,距离前鼻孔前端处有2个明显向下的切迹。尽管目前针对这2个切迹的说法尚存在争议,但多数学者认为:第1个切迹表示鼻阈处的鼻腔横截面积(MCA1),第2个切迹表示下鼻甲前端的鼻腔横截面积(MCA2)[2-3],由于受下鼻甲充血的影响,NMCA不是固定的,而是两者之一[4-5]。
通过与CT的比较,在距前鼻孔5 cm内,尤其是距前鼻孔2.5 cm内,AR的测量值与CT具有很高的一致性[6-8],越靠近鼻腔后部一致性越低,AR测量值会大于CT测量值,这是由于受到上颌窦容积的影响[9]。Hilberg等[10]在2000年鼻声反射标准委员会会议提议,在进行AR的测量中应包括距前鼻孔0~5 cm的NV、NMCA及DCAN等。国内学者在研究过程中附测了2~5 cm、0~7 cm的NV,在2~5 cm的范围内NV最易受鼻黏膜充血状态的影响,而0~7 cm的NV基本反映了整个NV的大小[11]。通过对这些指标的测量,可以反映出不同人种之间以及同种人种不同年龄之间的差异。
3 AR的应用
自1989年Hilberg首次将声反射的原理应用于鼻腔测量以来,在鼻科领域内得到了迅速应用,近年来更是延伸到鼻咽和口咽部疾病的辅助诊断。
鼻周期是一种正常的生理现象,受双侧下鼻甲充血状态的影响,鼻阻力可呈现双侧有规律的交替性变化,从而促使睡眠时反复翻身,有助于消除疲劳。1994年,Fisher利用AR在对鼻周期的研究中提出了鼻周期的4种类型,其中大部分为典型互补型,即双侧鼻腔交替性充血和减充血。Chaaban等[12]通过AR对正常人双侧距前鼻孔4 cm、约为下鼻甲中部的鼻腔横截面积(cross-sectional area 2,CSA2)进行多时间点测定,得出CSA2的变化幅度-时间曲线,其中纵坐标代表CSA2变化幅度,横坐标代表CSA2测定时间点,每15 min测定1次,在120 min之前双侧CSA2变化是一致的,即双侧同为充血或者减充血;120 min之后双侧呈相反的变化,即为一侧为充血,另一侧为减充血;而在195 min之后双侧的变化又趋向一致。
在对鼻黏膜生理功能的研究中,鼻腔的NMCA不是固定的,当鼻黏膜充血时,NMCA位于下鼻甲前端;而当鼻黏膜给予血管收缩药物(如麻黄碱)收缩后,则NMCA位于鼻阈处[4]。但是AR的测量结果与患者主观感觉的一致性仍存异议,因为患者的主观感觉还受到解剖因素、免疫因素以及神经精神等因素的影响。Dipak等[13]利用利多卡因与生理盐水做对比,分别进行鼻黏膜喷雾,喷雾前后进行客观AR测量及主观症状评分。无论是客观测量还是主观评分,组内喷雾前后对比及组间喷雾前后对比差异均无统计学意义。但王秀敏等[14]对总计435例患者分为鼻塞组和无鼻塞组进行AR客观测量与患者主观感受相关性研究时发现,患者的主观感受(视觉模拟评分)与NMCA、NV、NAR、DCAN存在直线相关关系。王秀敏等[14]在研究鼻阻塞症状与AR参数之间的关系时,通过对220例鼻阻塞患者及145例无鼻阻塞患者进行对比研究时发现,NAR和NV是评价鼻阻塞症状的敏感参数。
在变应性鼻炎发病的诊疗中,标准化的鼻黏膜激发试验(NPT)是一项重要的手段,AR可以对NPT的结果进行定量评价,Kim等[15]对208例变应性鼻炎患者和222例非变应性鼻炎患者NPT前后NV和NMCA等进行比较,发现差异均有统计学意义;并认为AR结合NPT对变应性鼻炎的诊断具有较高的敏感性和特异性。陈伟等[16]利用AR参数在上下气道炎症的研究中发现,与正常对照组比较,NPT前后变应性鼻炎组、哮喘组NV与NAR的变化有显著差异,且变应性鼻炎组和哮喘组的NV与NAR变化率均呈负相关。Chawes等[17]利用AR在研究变应性鼻炎的发病机制时认为不可逆的鼻阻塞和鼻腔黏膜组织结构的重塑在变应性鼻炎的发病过程中也起着重要的作用。
在鼻中隔偏曲患者的AR曲线中,可见偏曲侧有较正常曲线更深的切迹,而将偏曲部位矫正后,该切迹明显变浅接近正常。韩锦华等[18]利用AR和前鼻腔主动测压法对22例鼻中隔矫正术患者术前和术后进行测试,得出鼻中隔矫正术对偏曲侧鼻腔的功能和几何形态有明显改善,对侧宽敞侧无明显变化。Zoumalan等[19]在对31例鼻中隔鼻成型患者进行术前术后(术后6~9个月)主客观对照研究时发现,38%的患者鼻塞症状较术前明显好转。术后患者NV增加,NAR下降,但只在右侧差异有统计学意义,NMCA没有变化,但DCAH在左侧鼻腔前移了约0.23 cm。
近年来下鼻甲射频消融是治疗鼻阻塞的常用方法,Demir等[20]对18例单纯双侧下鼻甲肥大患者进行下鼻甲射频消融治疗,通过对CT和AR参数进行术前与术后的对比研究得出,下鼻甲射频消融术对增加下鼻道容积及改善鼻腔通气方面有显著效果。峰值鼻吸气流量(peak nasal inspiratory flow,PNIF)是判断鼻通气功能的一个客观指标,具有操作简单,结果可靠等优点[21]。Kjaergaard等[22]通过大宗病例证实了PNIF与鼻腔几何形态的相关性,且NMCA是PNIF决定性的解剖学因素。李佩忠等[23]观察鼻中隔矫正术和下鼻甲部分切除术对PNIF的影响时认为鼻中隔矫正术和下鼻甲部分切除术可显著增加PNIF,从而改善患者的鼻通气功能。
作为阻塞性呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)的辅助诊断,儿童OSAHS患者是否需要手术切除腺样体?切除患者腺样体后是否需要继续鼻部减充血和抗变态反应等治疗?AR对儿童OSAHS的鼻部阻塞平面及鼻咽部阻塞平面能够给予客观评估,进而给予合理化的综合治疗。Marques等[24]利用AR对20例腺样体肥大患儿腺样体切除术前术后进行对比,NPV的变化差异有统计学意义。范大川等[25]在对37例OSAHS患儿腺样体切除术前及术后4周进行AR检查和症状评分,术后4周NV与NPV与术前相比差异有显著统计学意义,且NPV的改变与症状评分负相关。在成人OSAHS中,对阻塞平面的判断可以更有针对性地指导OSAHS的治疗,是否单纯行腭咽、口咽平面手术治疗,还是同期或分期加做鼻腔扩容手术,AR结合Müller动作检查及食管测压等就能对整个上呼吸道阻塞平面做出客观的评估,进而指导手术方案,胡建道等[26]对50例确诊为中重度OSAHS的患者AR诸参数进行测量,不同OSAHS类型之间差异均有统计学意义,得出AR的测量可以对OSAHS的阻塞平面进行简单的判断和分型。Passali等[27]对110例轻中度患者及113例单纯鼾声患者进行鼻功能测量及睡眠呼吸监测的对照研究时发现,总的NAR与呼吸暂停低通气指数(apnea hypopnea index,AHI)及鼾声指数(snoring index,SI)呈正相关,所有受试者中NMCA减少但与AHI无相关性。而Toh等[28]利用四象高分辨率鼻阻力仪结合AR可以客观地分辨哪些OSAHS患者能够耐受鼻腔正压通气(continuous positive airway pressure,CPAP)的治疗。
尽管鼻窦CT、鼻咽纤维镜、硬性鼻内镜等在鼻咽科领域广泛应用,但AR作为一项鼻功能客观检查,仍然具有不可替代的作用。
[1]Doruk C,SökücüO,Sezer H,et al.Evaluation of nasal airway resistance during rapid maxillary expansion using acoustic rhinometry[J].Eur JOrthod,2004,26(4):397-401.
[2]Brugel-Ribere L,Fodil R,Coste A,et al.Segmental analysis of nasal cavity compliance by acoustic rhinometry[J].JAppl Physiol,2002,93(1):304-310.
[3]Trindade IE,Gomes Ade O,Sampaio-Teixeira AC,et al.Adultnasal volumes assessed by acoustic rhinometry[J].Braz J Otorhinolaryngol,2007,73(1):32-39.
[4]Nigro CE,Nigro JF,Voegels Rl,etal.Acousti rhinometry:anatomic correlation of the first two notches found in the nasal echogram[J].Braz JOtorhinolaryngol,2005,71(2):149-154.
[5]曹春婷,张罗,韩德民.成年人鼻声反射测量的面积-距离曲线分析[J].中国耳鼻喉头颈外科杂志,2007,14(6):371-374.
[6]Terheyden H,Maune S,Mertens J,et al.Acoustic rhinometry:validation by three-dimensionally reconstructed computer tomographic scans[J].JAppl Physiol,2000,89(3):1013-1021.
[7]Cakmak O,Çelik H,Cankurtaran M,etal.Effectsof paranasal sinus ostia and volume on acoustic rhinometry measurements:a model study[J].JAppl Physiol,2003,94(4):1527-1535.
[8]Demir U,Durgut O,Saraydaroglu G,et al.Efficacy of radiofrequency turbinate reduction:evaluation by computed tomography and acoustic rhinometry[J].J Otolaryngol Head Neck Surg,2012,41(4):274-81.
[9]Cakmak O,Tarhan E,Coskun M,et al.Acoustic rhinometry:accuracy and ahility to detect changes in passage area at different locations in the nasal cavity[J].Ann Otol Rhinol Laryngol,2005,114(12):949-957.
[10]Hilberg O,Pedersen OF.Acoustic rhinometry:recommendations for technical specifications and standard operating procedures[J].Rhinol,2001,39(2):119.
[11]曹春婷,张罗,韩德民.正常成年人鼻通气状态的客观评估[J].临床耳鼻喉头颈外科杂志,2008,22(5):206-210.
[12]Chaaban M,Corey JP.Assessing nasal air flow:options and utility[J].Proc Am Thorac Soc,2011,8(1):70-78.
[13]Dipak S,Prepageran N,Haslinda S,et al.The role of sensation in subjective and objective evaluation of nasal patency[J].Indian J Otolaryngol Head Neck Surg,2011,63(1):10-14.
[14]王秀敏,舒畅,陈建超,等.鼻声反射测量对鼻塞主客观相关性的研究[J].临床耳鼻喉头颈外科杂志,2011,25(11):486-488.
[15]Kim YH,Jang TY.Proposed diagnostic standard using visual analogue scale and acoustic rhinometry in nasal provocation test in allergic patients[J].Auris Nasus Larynx.2011,31(2):103-108.
[16]陈伟,李泽卿,张勇,等.鼻声反射和鼻阻力检查在气道炎症应用中的评价[J].中国耳鼻咽喉颅底外科杂志,2009,15(1):49-53.
[17]Chawes BL,Kreiner ME,Bisgaard H.Objective assessments of allergic and nonallergic rhinitis in young children[J].Allery,2009,64(10):1547-1553.
[18]韩锦华,王彤,臧洪瑞,等.鼻声反射和鼻腔测压评价鼻中隔矫正术对双侧鼻腔的影响[J]临床耳鼻喉头颈外科杂志,2009,23(12):542-545.
[19]Zoumalan RA,Constantinides M.Subjective and objective improvement in breathing after rhinoplasty[J].Arch Facial Plast Surg,2012,10(1):1-6.
[20]Demir U,Durgut O,Saraydaroglu G,et al.Efficacy of radiofrequency turbinate reduction:evaluation by computed tomography and acoustic rhinometry[J].J Otolaryngol Head Neck Surg,2012,41(4):274-281.
[21]Teixeira RU,Zappelini CE,Alves FS,et al.Peak nasal inspiratory flow evaluation as an objective method of measuring nasal airflow[J].Braz JOtorhinolaryngol,2011,77(4):473-480.
[22]Kjaergaard T,Cvancarova M,Steinsvag SK.Relation of nasal air flow to nasal cavity dimensions[J].Arch Otolaryngol Head Neck Surg,2009,135(6):565-570.
[23]李佩忠,邱明玲.峰值鼻呼吸流量在鼻腔手术疗效评价中的价值[J].蚌埠医学院学报,2010,35(3):248-249.
[24]Marques VC,Anselmo WT.Pre-and postoperative evaluation by acoustic rhinometry of children submitted to adenoidectomy or adenotonsillectomy[J].Int J Pediat Otorhinolaryngol,2004,68(3):311-316.
[25]范大川,于健,李慧军,等.鼻声反射在儿童阻塞性睡眠呼吸暂停低通气综合征治疗中的应用研究[J].哈尔滨医科大学学报,2011,45(6):578-580.
[26]胡建道,浪军添,廖建春,等.OSAHS患者上气道截面积鼻咽声反射检测及其意义[J].临床耳鼻喉头颈外科杂志,2011,25(20):936-938.
[27]Passali FM,Bellussi L,Mazzone S et al.Predictive role of nasal functionality tests in the evaluation of patients before nocturnal polysomnographic recording[J].Acta Otorhinolaryngol Ital,2011,31(2):103-108.
[28]Toh ST,Lin CH,Guilleminault C.Usage of four-phase high-resolution rhinomanometry and measurement of nasal resistance in sleepdisordered breathing[J].Laryngoscope,2012,122(10):2343-2349.
2012-09-27)
(本文编辑 杨美琴)
东南大学医学院附属南京同仁医院耳鼻喉头颈外科 南京 211102
周维国(Email:zhouwg@njtrh.org)
试题8.答案:C。原发性获得性黑色素细胞增多症,约有17%-35%会发展为结膜恶性黑色素瘤,如病变组织表面隆起或血供增加,应高度怀疑恶变倾向,需切除或部分切除行活检。

