OSAHS患者UPPP手术前后发声共鸣特征分析
欧阳杰 黄永望 李超 傅德慧 牛俊涛
人类所发出的各种声音都是由声带振动产生,然后由人体共鸣腔(头腔、口腔、喉腔、胸腔)传输,最后经过唇端辐射而形成[1],其中头腔共鸣也称为上腔共鸣,胸腔共鸣也称为下腔共鸣。共鸣腔对声音起到了加工润色的作用,是嗓音声学研究领域的一个重要组成部分。目前,国内外嗓音工作者对发声生理及嗓音声学分析做了大量工作[2,3],有关共鸣腔及周围组织的共振对发声影响的报道,大多涉及职业用嗓者[4,5],悬雍垂腭咽成形术(uvulopalatopharyngoplasty,UPPP)解除了阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome, OSAHS)患者上气道的阻塞,该手术是否影响其发声时的共鸣特征值得关注。为此,本研究对OSAHS患者手术前后各共鸣腔的共鸣特征进行分析,并与正常男性相比较,探讨UPPP手术对OSAHS患者共鸣特征的影响。
1 资料与方法
1.1研究对象 选择2012年8月~ 2013年3月在天津医科大学第二医院就诊的OSAHS患者36例为研究对象(OSAHS组),均为男性,年龄23~ 57 岁, 平均42.68±9.79岁,体重指数(body mess index,BMI)28.13~ 36.67 kg/m2,平均31.48±2.13 kg/m2,病程2~10年。入选标准:①经多导睡眠检查,根据OSAHS的诊断和外科治疗指南[6]诊断为OSAHS;②呼吸暂停低通气指数(apnea-hypopnea index,AHI)>30次/小时,最低动脉血氧饱和度(lowest arterial oxygen saturation,LSaO2)<85%;③经动态喉镜、纤维鼻咽镜检查排除了鼻部、咽部其它病变;④无嗓音及言语障碍,无呼吸系统及神经系统疾病;⑤无血液病、心脏病、糖尿病等全身系统疾病及其它手术禁忌症;⑥经鼻窦CT检查排除了鼻窦病变;⑦所有受试者未受过专业发声或歌唱训练。所有患者入院后均由同一名医师经气管插管全麻下行UPPP手术,术后治疗方案基本相同,术后第七天拆线、出院。
选择36例正常成年男性为对照组, 年龄26~55 岁, 平均40.33±11. 87 岁。均发育正常, 无长期吸烟史及慢性咽喉疾病史, 夜间睡眠无打鼾或有轻微鼾声但无憋气现象, 未受过正规嗓音训练, 发声、构音、共鸣、言语及听力均正常。
1.2研究方法
1.2.1实验用仪器 本实验主要使用的仪器是多通道语音分析系统[5],可通过多通道方式分别测量头、口、喉、胸各共鸣腔发声时的频谱能量分布, 了解各部位的共振频率特征。
1.2.2测试方法 测试在隔声室内进行。 采用的传感器是一个频响80~13 000 Hz的麦克风和3个80~13 000 Hz的振动传感器, 将四个传感器分别放在被测试者的头(前额正中)、口、喉(一侧的甲状软骨板)、胸(胸骨上切迹以下,胸骨角以上)部位, 除口以外其余三个传感器均紧贴测试部位, 使其振动信号高保真传入接收系统。所有被测试者口距麦克风15 cm,自然持续发/a:/音4秒以上。OSAHS组患者手术前一天及术后一个月分别测试1次,正常对照组测试1次。
将频率谱设定为0~4 000 Hz,分为FR1(frequency range)(0~999 Hz)、FR2(1 000~1 999 Hz)、FR3(2 000~2 999 Hz)、FR4(3 000~4 000 Hz)四部分,选择发声最平稳的时间段随频率而变化的能量作为统计指标, 将频谱包络面积值计为总能量,用直方图来描述各通道的能量在不同的频段分布的百分比。计算公式如下:
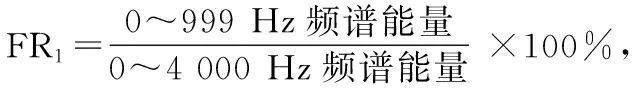
1.3统计学方法 以SPSS19.0统计软件包对数据进行分析,符合正态分布的连续性资料的比较采用t检验。
2 结果
OSAHS组UPPP手术前后及正常对照组头、口、喉、胸腔的多通道语音分析结果见表1。可见,对照组各共鸣腔在1 000 Hz以内能量分布较高,尤其是喉腔和胸腔,均在70%以上,头腔和口腔在FR2也有较高的能量分布。

表1 OSAHS患者UPPP手术前后及正常男性头、口、喉、胸腔的能量分布
注:▲与正常男性比较,P<0.05;*与术前比较,P<0.05
OSAHS组手术前后比较:术前头、口、喉、胸腔的共鸣能量主要集中在1 000 Hz以内,各共鸣腔FR2、FR3、FR4能量依次递减;术后头腔和口腔FR1能量较术前降低,差异有统计学意义(P<0.05),FR2能量值较术前提高,差异有统计学意义(P<0.05)。有5例患者感觉术后说话声音较术前响亮,其术后头、口腔FR2、FR3能量都在26%以上,较术前明显提高,差异有统计学意义(P<0.05)。
OSAHS组与对照组比较:UPPP手术前后,OSAHS组的喉腔和胸腔FR1、FR2、FR3、FR4能量值的变化均不明显(P>0.05);但术后OSAHS组头、口及胸腔FR1能量仍高于正常对照组,差异有统计学意义(P<0.05),术后头腔(FR2、FR3、FR4)、口腔(FR2、FR3)、胸腔(FR2)各频段能量值低于正常对照组,差异有统计学意义(P<0.05);OSAHS组术后喉腔FR1、FR2、FR3、FR4能量值较正常对照组差异无统计学意义(P>0.05)。
3 讨论
声音的产生是一个复杂的过程,有赖于动力器官、振动器官、共鸣器官和构音器官及神经系统等整合协同才能完成。其中声带振动产生的只是一些较弱的单调的基音,通过调节声道的长度、形状,使这些基音中的一些音加强、一些音削弱后形成悦耳的声音[8]。这些起共鸣作用的声道即为共鸣腔。
发声系统的共鸣腔由固有腔体和可变腔体组成,固有腔体包括胸腔、鼻腔、头腔(头颅内各窦,如上颌窦、蝶窦、额窦、筛窦等),共鸣使嗓音变得“浑厚”,鼻腔和头腔是产生高音的关键。可变腔体包括咽腔、喉腔、口腔及大气管等,其中口腔是决定语音音色的主要共鸣腔,其大小和形状能不断地调整;咽腔的肌肉可张可缩、可长可短,咽腔与声带的配合程度决定了发声的效率和音色的好坏;胸腔内的大气管会随着喉的上下移动而有不同程度的微变[1]。因此人发声系统的共鸣腔是固有腔体和可变腔体相结合的综合共鸣体,共鸣系统组织结构的异常改变都将对其共鸣特征产生一定程度的影响。
OSAHS患者存在上气道结构异常, 主要表现为软腭肥厚、松弛, 咽侧壁肥厚及顺应性增大,或 双侧扁桃体下极肥大, 舌根淋巴组织增生等。本研究结果显示,在频谱能量分布图上,OSAHS组术前各共鸣腔的能量主要集中在1 000 Hz以内,FR2、FR3、FR4能量分布均较正常对照组少,说明以上这些解剖结构的异常会导致声道共鸣腔的共鸣特征改变,即以喉腔和胸腔的低频共振为主,头部高频共振较弱。UPPP手术是治疗OSAHS的经典术式,常规切除部分肥厚软腭组织、悬雍垂、多余的咽侧壁软组织及肥大的腭扁桃体,扩大咽腔,解除患者口、鼻咽腔平面的阻塞[9]。本组OSAHS患者术后的各共鸣腔共鸣频谱能量分布表明头腔及口腔的FR1能量降低,FR2能量升高,说明UPPP手术解除口、鼻咽腔平面的阻塞后,气流能顺利经软腭进入鼻咽腔,使得头腔和口腔的高频共振加强;喉腔和胸腔FR1、FR2、FR3、FR4能量手术前后差异无统计学意义(P>0.05)。说明由于UPPP手术未改变喉部和胸部的生理结构,因此其共振特征手术前后变化不明显;但口咽腔的扩大使声音的共鸣能上下贯通, 产生相似的共鸣频率,使声音达到最大的强度[7]。有研究表明,OSAHS患者UPPP术后,随着口咽腔的扩大,其音质虽无明显改变,但音高和音强有一定提高[10]。本研究中5例患者感觉术后说话声音较术前响亮,这些患者术后头、口腔FR2、FR3能量较术前有明显提高,与该研究结果一致。
虽然OSAHS患者术后头腔和口腔的FR1、FR2能量值较术前变化显著,但头腔FR2、FR3、FR4能量值及口腔FR2、FR3能量值仍低于正常男性(P<0.05),说明UPPP手术虽然解决了上气道阻塞问题,使口咽腔扩大,头腔和口腔的高频共振加强,但患者共鸣腔结构仍未恢复到正常水平。OSAHS患者与正常人相比存在5个特点:①舌和软腭明显增大;②舌骨向下移位;③下颌骨的大小和位置可正常,但由于下颌体向下移位,使面部增长;④上颌骨位置偏后并且硬腭增长;⑤鼻咽部正常,但口咽和喉咽水平的气道平均缩小25%,因而引起或加重OSAHS[11]。对于舌体肥厚、舌骨移位、硬腭增长、喉咽水平的气道缩小等这些解剖结构上的变异,UPPP手术是不能完全解决的,因此,UPPP手术不能使OSAHS患者发声的共振特征完全恢复达正常水平。
由于本研究仅观察到术后一个月,口咽腔的瘢痕形成最长可达半年左右,UPPP手术恢复后期咽腔等部位瘢痕完全定形后对发声共鸣特征的影响如何还有待进一步观察研究。
4 参考文献
1 黄永旺. 实用临床嗓音医学[M]. 天津:天津科技翻译出版公司, 2012.195~196.
2 张欣, 李佩忠. 声带良性增生性病变患者喉微瓣手术后嗓音声学分析[J]. 听力学及言语疾病杂志, 2013,21:194.
3 Ruotsalainen J, Sellman J, Lehto L. Systematic review of the treatment of functional dysphonia and prevention of voice disorders[J]. Otolaryngology Head and Neck Surgery, 2008,138:557.
4 王硌. 共鸣能量分析与歌唱声部的确定[J]. 西安音乐学院学报, 2006, 25:84.
5 黄永旺, 孙胜兰, 李若泊, 等. 不同声部发声共鸣特点分析[J]. 听力学及言语疾病杂志, 2006,14:10.
6 中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉头颈外科学分会咽喉学组.阻塞性睡眠呼吸暂停低通气综合征诊断和外科治疗指南[J].中华耳鼻咽喉头颈外科杂志,2009,44:95.
7 黄永旺, 孙胜兰, 刘莉雅, 等. 共鸣特征的多通道语音分析[J]. 中国中西医结合耳鼻咽喉科杂志, 2006, 14:383.
8 姜泗长, 顾瑞. 言语语言疾病学[M]. 北京:北京科学出版社, 2005.54~60.
9 关瑛, 张明, 王丽萍, 等. 阻塞性睡眠呼吸暂停低通气综合征患者悬雍垂腭咽成形术后嗓音声学分析[J]. 听力学及言语疾病杂志, 2012, 20:17.
10 陈星, 俞海安, 冯勇刚, 等. 男性阻塞性睡眠呼吸暂停综合征患者腭咽成形术前后语音声学的变化[J]. 山东大学耳鼻喉眼学报, 2011,25:9.
11 佟万仁,成力明.睡眠呼吸暂停综合征与高血压的关系[J].人民军医,2003,46:538.

