产程中镇痛分娩配合体位护理的临床研究
廖玲 廖东林 李慧敏 蔡玉珍 王小龙 祁明洁 陆鸣鸣
(广西南宁市第三人民医院妇产科,广西 南宁530003)
产程中镇痛分娩配合体位护理的临床研究
廖玲 廖东林 李慧敏 蔡玉珍 王小龙 祁明洁 陆鸣鸣
(广西南宁市第三人民医院妇产科,广西 南宁530003)
目的 探讨产程中应用腰麻-硬膜外联合阻滞麻醉分娩镇痛配合体位护理对分娩的影响。方法 选择住院待产的初产妇、单胎头位、无严重并发症及合并症,而且自愿要求行腰麻-硬膜外联合阻滞麻醉镇痛分娩的产妇300例为观察组,另选同期300例产妇未实施药物镇痛分娩的产妇300例为对照组。观察组进入临产后,在潜伏期时取坐位或站位,进入活跃期进行腰麻-硬膜外联合阻滞麻醉,麻醉成功后,根据产程进展及胎方位情况选取所需的体位:对照组临产开始取自由体位,直到宫口开全。结果 两组镇痛效果比较差异有显著意义(P<0.001)、分娩方式、产程时间、出血量比效,差异有显著意义(P<0.05),观察组胎儿宫内窘迫率及新生儿窒息率低于对照组。结论 产程中应用腰麻-硬膜外联合阻滞麻醉分娩镇痛配合体位护理,可显著减轻分娩时的疼痛,加速产程进展,降低剖宫产率、减少母婴并发症的发生。
产程 镇痛 体位 分娩 护理
Birth process Analgesia Body position Delivery Nursing
分娩疼痛的发生是一个复杂的生理和心理过程,产程中由于子宫收缩、宫口扩张、胎儿下降等引起产妇疼痛对母儿有很大的影响,分娩镇痛可提高分娩期母婴安全,缩短产程,减少手术产率及产后出血,降低胎儿缺氧及新生儿窒息的发生[1]。我院妇产科2010年1~12月,在产程中应用腰麻-硬膜外联合阻滞麻醉分娩镇痛配合体位护理与同一时期未实施药物镇痛分娩的产妇进行比较,现将研究过程及结果报告如下。
1 资料与方法
1.1 一般资料 选择2010年1~12月在我院住院计划经阴道分娩的初产妇600例。纳入标准:单胎头位;正常女性骨盆;预计胎儿体重2 500~4 000 g、无明显头盆不称、无产科和内科合并症,无精神异常及麻醉禁忌症,经产前评估确认,均符合经阴道分娩的条件,依产妇意愿选择腰-硬联合麻醉分娩镇痛并配合体位护理。初中以上文化程度,年龄21~36岁,平均26岁,孕周37~41+2周,平均(39±5)周,身高152~168 cm,体重60~80 kg。同意参加本试验,并签署知情同意书者。按住院待产的的日期安排单双号床位各300例,单号床位为观察组,双号床位为对照组。要求腰麻-硬膜外联合阻滞麻醉镇痛分娩并配合体位护理的产妇300例为观察组,并以同期未实施药物镇痛分娩的产妇300例为对照组。观察组平均年龄26.5岁,身高158.4 cm,体重72.5 kg,孕周39.2周;对照组平均年龄26.3岁,身高157.6 cm,体重73.1 kg,孕周39.4周。两组年龄、身高、体重、孕周的差异均无显著意义(P>0.05),具有可比性。
1.2 方法
1.2.1 常规护理 两组产妇均由取得助产技术专业资格证书的助产护士进行全程陪产,产妇住院待产后,由责任助产护士告知分娩的全过程,可能产生的疼痛、性质及原因,疼痛出现的时间及持续时间,分娩过程大致所需的时间,在陪产的过程中,都注意补足营养及水分,定时属产妇排尿,避免膀胱充盈,以免影响胎头下降而使产程延长,第二产程正确指导产妇合理的使用腹压,避免不必要的体力消耗。
1.2.2 腰麻-硬膜外联合阻滞麻醉镇痛方法及体位护理 观察组产妇进入临产后,第一产程潜伏期,由其丈夫陪伴,助产护士指导产妇取坐位、站位、在房间、走廊内随意走动,保持上身直立姿势。向产妇及其丈夫告知进行分娩镇痛的最佳时间,第一产程活跃期产程中镇痛分娩配合体位护理的临床意义,以及如何配合麻醉医生和助产护士进行实施分娩镇痛的操作过程和体位的应用,让产妇有足够的心理准备,积极配合镇痛分娩的操作过程。
宫口开大3 cm(进入活跃期)后,由我科专职麻醉医生进行腰麻-硬膜外联合阻滞麻醉。麻醉前由助产护士进行心电监护、胎心监护,建立静脉通道,协助产妇妇摆好穿刺体位成“C”字形。麻醉医生穿刺成功后,椎管内注入舒芬太尼6μg,硬膜外置管,用镇痛泵持续泵入舒芬太尼12μg加罗哌卡因30 mg,维持速率为4 ml/h。如果产妇还感觉疼痛,可以自控给药,每次自控镇痛给药2 ml给药锁定时间30 min。麻醉成功后,由麻醉医生、助产护士及其丈夫在场陪产,直至分娩结束。在陪产的过程中,麻醉医生侧重观察药物镇痛效果及变换体位后用药的准确性;其丈夫在产妇身旁给予情感支持和生活护理:如帮助产妇擦汗、喂食、精神鼓励等;助产护士侧重观察产程进展和体位护理,适时手法阴道检查或腹部床边B超检查了解胎方位转动情况。如确诊为枕后位或枕横位,指导产妇取与胎儿脊柱对侧侧俯卧位:即产妇微躬腰部,含胸屈膝,大腿上提与脊柱成直角[2],腹前壁贴向床垫;如果胎心音出现异常改取半坐卧位;胎方位枕前位,指导产妇采取半坐卧位或坐位,直至宫口开全;宫口开全后,取半坐卧位加膀胱截石位:即抬高床头45°,使产妇成半坐卧位,让产妇两腿平放稍分开休息,当胎头拨露时,取膀胱截石位;对于用力不当、耻骨联合过低、骨盆倾斜度大的产妇,指导其采取双侧髋膝关节屈曲外展位,双脚蹬在支架上,指导其向下屏气用力 ,直至分娩结束;对照组产妇进入临产后,第一产程潜伏期,由其丈夫陪伴,助产护士指导产妇采取常规舒适的体位(站位、平卧位或侧卧位等),宫口开全后取半坐卧位加膀胱截石位,直至分娩结束。
1.3 镇痛效果评定标准 采用Muleteer阵痛程度评分方法[3]加以改良后的评定标准,无痛(0分):产妇心情平静,能配合医护人员指导,表现为面部无皱眉等表情,宫缩时无体位移动,安静;轻痛(2分):产妇极易配合,心情效好,能配合医护人员指导,自觉产程进展疼痛减轻,表现为面部有皱眉等表情,宫缩时有体位移动或诉说腰腹部坠胀感,尚安静;中痛(3分):不安或轻微躁动,自觉产程进展疼痛无改善,表现为面部有痛苦表情,宫缩时手扶腰部或腹部,移动体位尚可忍受;强痛(4分):不安,随产程进展疼痛加剧,表现为面部痛苦表情,宫缩时腰腹疼痛明显,不能忍受,呻吟。镇痛效果显效:0~1分;有效:由强痛3~4分减至轻痛2分;无效:3~4分。
1.4 观察指标 观察两组产妇对镇痛效果、分娩方式、第一产程、第二产程时间、胎儿宫内窘迫及新生儿窒息率,以及产后出血的影响。按照镇痛效果评定标准判断镇痛效果,并记录。用多普勒仪、胎心监护仪监护,观察子宫收缩力、子宫收缩持续时间、胎儿宫内情况,肛门或阴道检查了解胎儿先露下降及宫口扩张情况。第一产程潜伏期,由助产护士每1~2 h听诊胎心1次,每次听诊1 min,每4 h使用胎心监护仪监护1次,每次30 min;肛查1次/2~4 h。进入活跃期,持续使用胎心监护仪监护;肛查1次/1~2 h,并记录宫缩、胎心音、先露下降及第二产程给予胎心监护仪连续监护,10 min记录1次宫缩、胎心情况每15 min阴道检查1次,以了解胎先露下降情况。
1.5 统计学方法 采用SPSS 11.0软件包进行统计,计量资料以(±s)表示,两组间均数比较用t检验,计数资料用χ2检验,等级资料采用秩和检验,P<0.05为差异有显著意义。
2 结果(表1,2)
表1 两组产妇阴道分娩产程分析比较(±s,h)
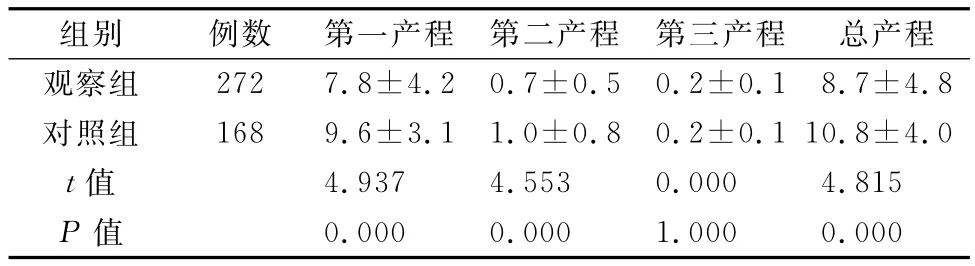
表1 两组产妇阴道分娩产程分析比较(±s,h)
组别 例数 第一产程 第二产程 第三产程 总产程观察组272 7.8±4.2 0.7±0.5 0.2±0.1 8.7±4.8对照组 168 9.6±3.1 1.0±0.8 0.2±0.1 10.8±4.0 t值 4.937 4.553 0.000 4.815 P值0.000 0.000 1.000 0.000
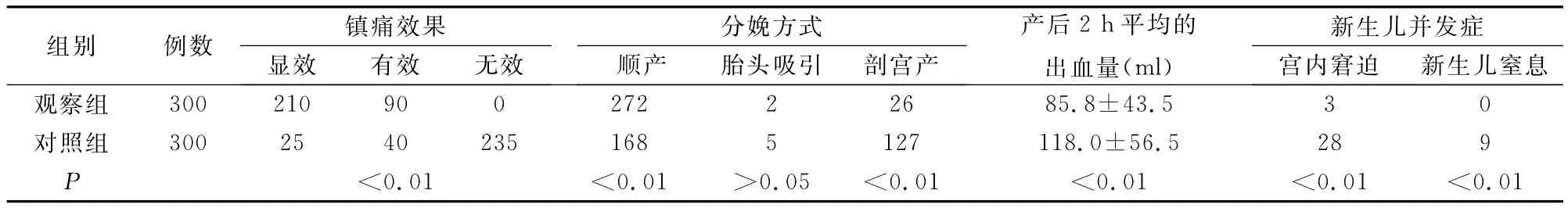
表2 两组患者各项观察指标比较 (例)
3 讨论
3.1 产程中腰麻-硬膜外联合阻滞麻醉镇痛分娩配合体位护理的必要性 在分娩过程中,产力、产道、胎儿都会发生动态的变化,骨盆和胎儿的大小是固定不变的因素,而胎头位置和产力是可变的因素,改变产妇体位可使胎头的位置发生变化。因此,产妇进入临产第一产程潜伏期,指导其坐位、站位、在房间、走廊内随意走动,保持上身直立姿势。走动可以增加产妇的舒适度,并且促进有效的子宫收缩,保持上身直立姿势胎头会很好地压迫宫颈,胎儿的重量和子宫收缩力形成合力,可有效地促进子宫颈扩张[1]。
3.2 产程中镇痛分娩配合体位护理对产妇分娩方式的影响 产妇宫口开大3 cm(进入活跃期)行腰麻-硬膜外联合阻滞麻醉镇痛后,下腹部及盆底肌肉松弛,可降低骨盆软组织对胎头下降时的阻力,胎儿在产道中顺应性增大,使胎儿向下的重力也随之加强,(1)如确诊为胎儿枕后位或枕横位的产妇,指导采取与胎儿脊柱对侧侧俯卧位,可利用羊水浮力、胎儿重力、子宫收缩力的共同作用,形成一个有效的偶力,使胎儿纵轴产生旋转运动,胎儿背部的重心会靠近母体脊柱近侧,子宫收缩时,胎儿背部的重心在胎儿本身的重力和羊水浮力的作用下,胎儿背部会逐渐向产妇腹部前方的方向转动,同时也带动胎儿头枕部向前方向旋转,宫口开全后,大多数产妇胎儿头枕部已达到坐骨棘水平以下,胎膜破裂后前羊水流失,胎儿重力和羊水浮力对胎方位影响减少,这时,枕后位的胎头已向前旋转成右枕或左枕前位并相对固定,产妇改为取半坐卧位加膀胱截石位,可提高骨盆的可动性有利于胎头娩出;(2)胎方位正常的产妇取半坐卧位或坐位,可以改变骨盆人口平面与胎先露的角度,有利于胎头下降入盆,另外采取半坐卧位,使子宫离开脊柱趋向腹壁,胎儿纵轴与骨盆轴相一致,借助胎儿的重力和地心引力作用,使胎头对宫颈的压力增加,反射性引起有效宫缩,使宫口扩张,加快产程进展,在第二产程中半坐卧位的倾斜角度与骨盆的倾斜角度相近,使子宫前倾,胎儿纵轴与骨盆轴一致有利于胎儿沿骨盆轴下降。同时半坐卧位使产道向下拉直,降低骨盆软组织对胎头下降时的阻力,使胎儿在产道中顺应性增大,加大胎儿向下向外的重力,协助母婴共同完成分娩;(3)适时的膀胱截石位可以缩短产程,增加产妇的舒适度,腹肌和膈肌的力量是第二产程时胎儿娩出的重要辅力,当胎头拨露时,指导产妇采取膀胱截石位,有效地配合宫缩运用腹压;(4)对于耻骨联合过低或骨盆倾斜度过大者,采取双侧髋膝关节屈曲并外展、双脚蹬在支架上。这样,产道出口前后径增大1.5~2 cm。并可纠正过大的骨盆倾斜度,使耻骨联合上抬,提供宽大的分娩空间,缩短第二产程,有利于胎儿顺利娩出[6]。表2提示,观察组产妇阴道分娩第一产程、第二产程时间明显缩短,产后2 h平均出血量明显减少,经阴道顺产272例,占90.6%,与对照组相比较,差异有显著意义(P<0.05)。
3.3 产程中镇痛分娩配合体位护理对围产儿的影响 本研究300例产妇分娩镇痛后能积极配合助产护士根据产程进展的不同阶段及胎方位情况进行有效地体位指导,解除因体位护理不当造成胎儿缺氧状态。表2显示,仅有3例出现胎儿宫内窘迫,未出现新生儿窒息现象,与对照组相比较,差异有显著意义(P<0.05)。说明产程中镇痛分娩配合体位护理能有效地改善妊娠子宫对下腔静脉和腹主动脉的受压,使回心血量增加,胎儿血氧饱和度增加,纠正胎儿在子宫收缩时的短暂缺氧状态,减少了新生儿窒息的发生。
3.4 产程中镇痛分娩配合体位护理对母婴并发症的影响 本研究300例产妇产程中,进行腰麻-硬膜外联合阻滞麻醉镇痛不良反应少,未出现低血压、恶心、呕吐现象,有少部分产妇穿刺部位周围皮肤瘙痒、尿潴留常见,差异无显著意义(P>0.05)。26例产妇试产失败改剖宫产术,经临床观察及腹部B超检查,主要原因为脐带过短、先露过低、羊水过少等。脐带过短或脐带绕颈造成脐带相对过短使胎儿内旋转受影响,保持持续性枕后位。先露过低、羊水过少者其妊娠周数均≥41周。因为先露过低、羊水过少,均能使胎儿活动空间减少,子宫对胎儿压力及接触面积增大使摩擦力增大,不利于胎儿的内旋转,导致停留在枕横位或持续性枕后位,引起活跃期延长或停滞,以及胎儿宫内窘迫。因此,在镇痛分娩的过程中,助产护士不但要有良好的服务态度,强烈的责任心,而且还要有丰富的专业理论知识,产前一定要认真做好风险评估,对妊娠月份≥41周孕产妇,羊水过少者要慎重行腰麻-硬膜外联合阻滞麻醉试产,在试产过程中,严密观察产程,及早进行特殊体位指导,适时排空膀胱,预防尿潴留、持续性枕横位及枕后位的发生。
[1]王立新,姜梅.实用产科护理及技术[M].北京:科学出版社,2008:116.
[2]廖玲.丈夫陪产配合产时体位管理对产程的影响[J].广西医学,2010,32(8):942.
[3]廖玲,李慧龄,蔡玉珍,等.镇痛分娩配合体位护理矫正胎儿枕后位的临床效果[J].华夏医学,2010,23(5):619.
[4]李慧敏,廖玲.镇痛分娩与体位护理的研究现状[J].护士进修杂志,2011,26(9):792.
[5]侯红瑛,滕奔琦,李萍,等.腰麻-硬膜外联合阻滞分娩镇痛后试产失败的原因分析[J].新医学,2010,41(11):713.
[6]廖玲,黄汝宁,冯绮云,等.产程中镇痛分娩配合体位护理的效果[J].全科护理,2010,8(4):955-956.
R473.71
A
1002-6975(2012)16-1472-03
立项课题:广西壮族自治区卫生厅自筹经费课题项目(项目编号:Z2010468)
廖玲(1968-),女,本科,副主任护师,护士长,从事临床护理工作
2012-02-08)

