妊娠期糖尿病孕妇母儿并发症干预效果临床分析
韩俊霞,蔚晓云
(太原市太航医院,山西 太原 030006)
母儿并发症进行比较发现,妊娠期糖尿病组母儿并发症明显高于非妊娠期糖尿病组,但临床经过饮食控制、运动调节及胰岛素治疗后,母儿并发症及围生儿死亡率明显降低。作为一名产科医生,不仅要保证妊娠期糖尿病孕妇正常妊娠,还要给母亲和胎儿创建环境,使她们远离糖尿病的相关危险因素。妊娠期糖尿病孕妇早期诊断,积极配合医生的干预,妊娠结局良好。
妊娠合并糖尿病是妊娠期最常见的合并症之一,它也包括孕前患糖尿病妊娠者,称之为糖尿病合并妊娠或妊娠期糖尿病。妊娠期糖尿病是指妊娠前糖代谢正常或有潜在糖耐量减退,妊娠期发生或首次发现的不同程度的糖代谢异常[1]。近年来,随着临床对妊娠期糖尿病认识的提高,国内学者更加重视孕期糖尿病的筛查,使得该病检出率明显提高。尽管大多数孕妇产后糖代谢异常能够恢复正常,但将来罹患2型糖尿病的几率却增加。本研究选择2009年10月至2011年6月间在太原市太航医院就诊的80例妊娠期糖尿病孕妇,与同期正常孕妇80例的妊娠期并发症情况进行比较;将80例妊娠期糖尿病孕妇中实施干预治疗的54例妊娠期糖尿病孕妇,与26例未实施干预治疗的妊娠期糖尿病的孕妇母儿并发症进行分析比较,总结如下。
1 临床资料
1.1 一般资料
选择2009年10月至2011年6月间在太原市太航医院就诊的80例妊娠期糖尿病孕妇(糖尿病组),与同期正常孕妇80例(对照组)的妊娠期并发症情况进行比较;将80例妊娠期糖尿病孕妇中实施干预治疗的54例妊娠期糖尿病孕妇(干预组)与26例未实施干预治疗的妊娠期糖尿病的孕妇(未干预组)母儿并发症进行比较。全部入选孕妇年龄在27~41岁,孕周38~39周,初产妇108例,经产妇52例。
1.2 诊断标准
妊娠期糖尿病患者常无自觉症状,多数空腹血糖正常,故常规空腹血糖检查易造成妊娠期糖尿病的漏诊。因此,太原太航医院将孕期妊娠期糖尿病的常规筛查时间定在妊娠24~28周,随机口服含50 g葡萄糖的200 mL水,5 min内服完,服糖后1 h测指尖末梢血,若血糖值≥7.8 mmoL/L为异常[1]。如果有糖尿病高危因素者(如肥胖,糖尿病家族史,曾患多囊卵巢综合征,早孕期空腹尿糖阳性,有巨大儿分娩史、无明显原因的多次自然流产史、胎儿畸形史、死胎史以及足月新生儿呼吸窘迫综合征分娩史者等情况者,首次孕期检查即进行50 g葡萄糖筛查,异常者应进一步行75 g葡萄糖耐量试验[1]检查。50 g糖筛血糖≥11.1 mmoL/L的孕妇,应首先检查空腹血糖。如果空腹血糖≥5.8 mmoL/L,不必做葡萄糖耐量。葡萄糖耐量检测前3 d正常饮食,禁食8~14 h后检查将75 g葡萄糖溶于300 mL水中,5 min内服完,服后 1、2、3 h分别抽取静脉血。检测血浆葡萄糖值。其上限分别为空腹血糖5.6 mmoL/L,1 h 血 糖 10.3 mmoL/L,2 h 血 糖8.6 mmoL/L,3 h血糖6.7 mmoL/L。若葡萄糖耐量 4 项值中2项达到或超过上述标准;两次或两次以上空腹血 糖≥5.8 mmoL/L;50 g 葡 萄 糖 筛 查 血糖≥1.1 mmoL/L,空腹血糖≥5.8 mmoL/L;达到以上标准即可诊断妊娠期糖尿病。妊娠高血压疾病的诊断标准为BP≥140/90 mm Hg,孕20周后出现,尿蛋白≥300 mg/24 h或(+),可伴有高度水肿、上腹不适、头痛等症状。羊水过多指妊娠期间羊水量超过2 000 mL,产前根据B超提示羊水指数>18 cm,或单垂直羊水池>8 cm。早产为妊娠满28周至不满37足周间分娩者。产后出血指胎儿娩出后24 h内出血超过500 mL。胎死宫内是指妊娠产物从母体完全排除之前胎儿已经死亡[2]。
1.3 干预治疗
对54例妊娠期糖尿病孕妇在产前诊断妊娠期糖尿病后,给予饮食治疗。在不影响胎儿生长情况下,控制热量摄取。每日总热量30~35 kcal/kg,碳水化合物占每日总量50%~55%,蛋白质20%,脂肪20%~30%。1周后复查空腹血糖及三餐后2 h血糖,未达满意标准者,及时加胰岛素治疗。
1.3.1 饮食疗法 提倡少量多餐,每日分5~6餐。早餐占全天总热量的11%;午餐和晚餐各占全天总热量的28%;上、下午及睡前加餐。并应注意多摄入富含纤维素和维生素的食品。
1.3.2 运动疗法 运动量不宜太大,一般使心率保持在120次/min以内。运动持续时间不宜太长,一般20~30 min。
1.3.3 胰岛素治疗 饮食调整3~5 d,在孕妇不感到饥饿的情况下,测定孕妇24 h血糖,及时加用胰岛素治疗。由于孕妇对胰岛素的敏感性存在个体差异,所以,孕期胰岛素使用剂量应个体化。
1.4 血糖控制满意标准
空腹血糖 <5.8 mmoL/L,三餐后血糖<6.7 mmoL/L[3]。
1.5 统计学方法
所有数据用SPSS11.5统计软件进行分析,组间比较采用 Chi-Square Test,P<0.05为差异有统计学意义。
2 结果
糖尿病组与对照组并发症比较,妊娠高血压疾病明显高于对照组(均P﹤0.05),见表1。干预组妊娠高血压疾病、胎死宫内发生率明显高于未干预组(均P <0.05),见表2。

表1 两组母儿并发症发生情况比较 例
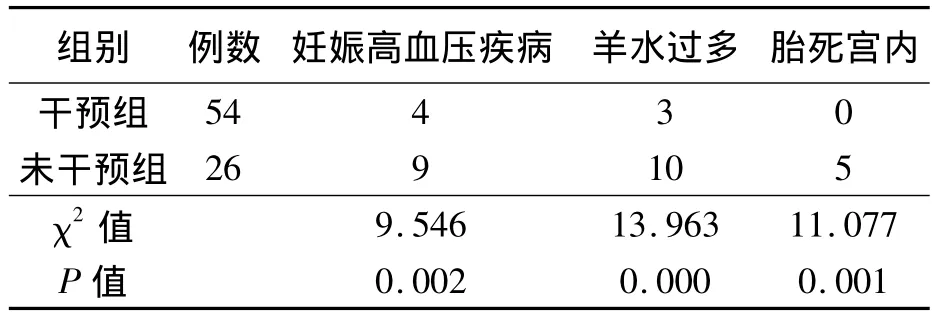
表2 两组母儿并发症发生情况比较 例
3 讨论
随着孕周的增加,胎盘分泌的多种激素水平逐渐增高,体内抗胰岛素物质增加,孕妇对胰岛素敏感性降低。为维持正常糖代谢水平,胰岛素需求量必须相应增加。对于胰岛素分泌受限的孕妇,妊娠期不能代偿这一生理变化而使血糖升高,出现妊娠期糖尿病[3]。妊娠期糖尿病严重威胁母儿的健康,并发症明显增加。妊娠期高血压疾病发生率较非妊娠期糖尿病孕妇高2~4倍,羊水过多发生率较非妊娠期糖尿病多10倍。巨大儿发生率高达25%~40%[2]。本研究与其他报道一致[3]。近年来,随着生活方式及饮食习惯的改变,孕妇饮食精细,活动少,是妊娠期糖尿病发病的重要原因。对此,除对妊娠期糖尿病孕妇进行健康教育,提高对妊娠期糖尿病相关知识的认识外,还应由产科医生和糖尿病专家共同监护制定饮食计划,控制血糖水平。提倡少量多餐,每日分5~6餐,早餐占全天总热量的11%,午餐和晚餐各占全天总热量的28%,上下午及睡前加餐,并应注意多摄入富含纤维素和维生素的食品。糖尿病孕妇进行适当的运动,能增加机体对胰岛素的敏感性,促进葡萄糖的利用,对降低血糖有一定帮助。运动量不宜过大,一般使心率保持120次/min以内,运动时间不宜太长,一般20~30 min即可。采用1周饮食治疗和运动疗法仍未达标准者,及时加用胰岛素治疗。由于孕妇对胰岛素的敏感性存在个体差异,孕期胰岛素使用应个体化,同时监测孕妇24 h血糖。经过对入选病例实施上述干预治疗后,大大降低妊娠期糖尿病母儿并发症的发生,无1例胎死宫内发生。
本研究将80例妊娠期糖尿病孕妇,与同期正常孕妇80例的妊娠期并发症情况进行比较,将80例妊娠期糖尿病孕妇中实施干预治疗的54例妊娠期糖尿病孕妇与26例未实施干预治疗的妊娠期糖尿病的孕妇
母儿并发症进行比较发现,妊娠期糖尿病组母儿并发症明显高于非妊娠期糖尿病组,但临床经过饮食控制、运动调节及胰岛素治疗后,母儿并发症及围生儿死亡率明显降低。作为一名产科医生,不仅要保证妊娠期糖尿病孕妇正常妊娠,还要给母亲和胎儿创建环境,使她们远离糖尿病的相关危险因素。妊娠期糖尿病孕妇早期诊断,积极配合医生的干预,妊娠结局良好。
[1]乐 杰.妇产科学[M].7版.北京:人民卫生出版社,2008.
[2]杨慧霞.妊娠合并糖尿病临床诊断与治疗推荐指南[J].中华妇产科杂志,2007,42(6):16.
[3]杜晓红,罗红权,常军.控制血糖对改善妊娠期糖尿病孕妇妊娠结局的意义[J].实用妇产科杂志,2008,24(8):501-503.

