三种不同术式治疗高血压脑出血的临床研究
李志峰
高血压脑出血的临床死亡率、致残率均较高,近年来手术治疗高血压脑出血占越来越重要地位。其手术方法较多,主要包括大骨瓣开颅血肿清除术、小骨窗血肿清除术、微创钻孔血肿吸引术等。我们自2008年1月至20012年2月,采用上述三种上述方法治疗高血压脑出血90例,现分析如下。
1 资料与方法
1.1 一般资料
1.1.1 大骨瓣开颅血肿清除术治疗30例(A组),其中男18例,女12例;年龄39~78岁,平均61岁,均有高血压病史。术前意识状况分级:Ⅰ级0例,Ⅱ级0例,Ⅲ级9例,Ⅳ级13例,Ⅴ级8例。头颅CT提示基底节出血27例,其中破入脑室11例,皮层下脑叶出血3例,血肿量平均58 ml;中线结构移位<10 mm者10例,>10 mm者20例;术前一侧瞳孔散大17例,双侧瞳孔散大8例。
1.1.2 小骨窗显微手术治疗30例(B组),男19例,女11例;年龄41~82岁,平均64岁,均有高血压病史。术前意识状况分级:Ⅰ级0例,Ⅱ级1例,Ⅲ级12例,Ⅳ级11例,Ⅴ级6例。头颅CT提示血肿位于基底节23例,其中破入脑室10例,皮层下脑叶出血7例,血肿量平均65 ml;中线结构移位<10 mm者13例,>10 mm者17例。术前一侧瞳孔散大14例,双侧瞳孔散大7例。
1.1.3 定向软通道吸引术治疗30例(C组),男22例,女8例;年龄41~73岁,平均61.6岁,均有高血压病史。术前意识状况分级:Ⅰ级0例,Ⅱ级4例,Ⅲ级11例,Ⅳ级9例,Ⅴ级6例。头颅CT提示血肿位于基底节25例,其中破入脑室11例,皮层下脑叶出血5例,血肿量平均63 ml;中线结构移位<10 mm者20例,>10 mm者10例;术前一侧瞳孔散大11例,双侧瞳孔散大5例。
1.2 治疗方法
1.2.1 大骨瓣开颅血肿清除术 均在全麻插管下施行,采取大骨瓣开颅,直视下清除血肿及坏死脑组织并确切止血,彻底清除血肿,缓解颅内压。血肿清除后脑组织多明显塌陷,硬模下放置低负压引流管一根引流残余血肿,缝合硬脑膜,硬膜外放置引流管一根,分层缝合头皮。
1.2.2 小骨窗显微血肿清除术 多采用改良翼点入路,皮质切口有经侧裂和颞叶两种,手术目的主要是减压[1]。根据头颅CT定位,避开重要的功能区,选取血肿最大、最表浅处做长约3~4 cm直切口,乳突牵开器撑开头皮,做直径2.5~3.0cm左右的小骨窗,切开硬脑膜,选择相对无血管非功能区,用脑穿针穿刺确认血肿位置及深度后,电凝切开2 cm左右皮层,牵开皮质,尽量清除血肿并适度止血。此时脑压多较低,硬膜下放置引流管,缝合硬脑膜、颞肌及其筋膜、头皮各层。
1.2.3 定向软通道吸引术 在局部麻醉下床头完成,根据头颅CT扫描定位血肿,选择血肿距离头皮最近、血肿最大层面进行标记,避开大血管、副鼻窦、静脉窦及重要功能区,测量血肿中心距离头皮的距离,确定穿刺方向,然后局部麻醉,定向颅钻钻颅,穿透颅骨后先用脑膜针向血肿中心靶点刺入,当深度到达血肿中心靶点时候,试拔出脑膜针芯后接5 ml一次性无菌注射器抽吸少量血液,观察血液颜色,如确定为陈旧性血,说明定位准确,将相应型号引流管套在引导钢针上缓慢插入脑内,确认进管深度达血肿中心靶点后退出引针,观察是否有陈旧性血液自管内流出,若血液粘稠可用5 ml一次性注射器轻轻试着抽吸看是否通畅。若抽吸顺利无阻力,即可抽出血肿腔内血液,观察抽吸血液中有无脑组织及血液的新鲜度,若抽吸阻力大或无液态血抽出,则停止抽吸。调整引流管在血肿腔内的深浅距离和侧孔方向,然后再试着抽吸或用少量生理盐水置换,若阻力仍较大,或抽吸出脑组织时停止抽吸,检查侧孔是否被血块阻塞。观察4~6 h病情平稳后向血肿腔内注入2 ml生理盐水加尿激酶4万U,夹管2 h开放引流。抽吸过程中若抽吸后出现新鲜血液流出或有出血倾向,可用凝血酶500 U加生理盐水2~3 ml溶解后注入血肿腔内,夹闭引流管1~2 h止血。若患者出现脑疝或颅内压过高应该先行侧脑室穿刺引流降低颅内压,缓解脑疝,挽救生命。穿刺置管后在切口处缝合头皮固定引流管。术毕引流管末端接一次性颅脑引流装置。引流袋固定床头,注意引流管末端高度应该高出脑室平面10~15 cm,防止颅内压过高或过低。术后残留血肿于次日再行尿激酶溶解治疗,经头颅CT复查残血引出85%以上可拔除引流管。对血肿破入脑室患者可予腰穿置换血性脑脊液,最大限度清除颅内血肿。一般首次抽吸引流量不超过血肿总量的1/3,术中及术后血肿腔注入尿激酶继续冲洗引流,直至血肿干净,一般2~5 d拔管[2]。
1.2.4 疗效判定 统计各组患者手术时间、住院时间、术后再出血发生率、术后神经功能改善情况及死亡率、
1.2.5 GOS量表判定标准Ⅰ:恢复良好,可正常活动;Ⅱ:有功能障碍,可独立生活;Ⅲ:清醒,生活不能自理;Ⅳ:植物生存;Ⅴ:死亡。
2 结果
大骨瓣开颅血肿清除术治疗30例(A组),平均手术时间2.5 h;平均住院28 d;所有患者术后3 d复查头颅CT,有3例发生不同程度的再出血,再出血率10%,但均无须再次手术;治愈好转(Ⅰ,Ⅱ,Ⅲ)20例,治愈好转率66.7%;放弃治疗及植物生存(IV)3例;死亡(Ⅴ)7例,死亡率23.3%,其中因持续严重消化道出血死亡2例,严重肺部感染死亡1例。
小骨窗显微手术治疗30例(B组),平均手术时间1.5 h;平均住院23 d;术后3 d内复查头颅CT证实再出血2例,再出血率6.67%;治愈好转(Ⅰ,Ⅱ,Ⅲ)22例,治愈好转率73.3%;植物存活(IV)2例;死亡(Ⅴ)6例,死亡率20.0%。
钻孔血肿抽吸引流术治疗30例(C组),平均手术时间0.5 h;平均住院16 d;术后再出血2例,再出血率6.67%;治愈好转(Ⅰ,Ⅱ,Ⅲ)25例,治愈好转率83.3%;术后有6例发生少量颅内积气,均在1周内吸收。植物生存(Ⅳ)3例(11.2%);死亡(Ⅴ)2例(死于再出血),死亡率6.67%。各组情况详见表1。
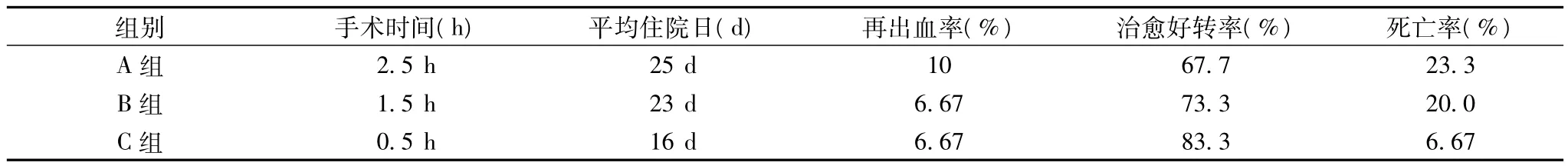
表1 各组术后相关情况统计表
3 讨论
脑出血发生后病情凶险,其预后与患者的意识水平、年龄、是否并发其他系统疾病、出血量、手术方式及手术时机密切相关。在血肿形成时,血肿不仅直接破坏出血部位的神经细胞,而且随着血肿的不断增大,占位效应与机械压迫造成局部脑细胞缺血、缺氧。更重要的是也已证实,血肿成分如细胞因子、自由基、蛋白酶及其血肿溶出物如大分子物质、血管活性物质、细胞毒性物质等毒性作用,使血肿周围脑组织发生水肿,导致颅内压进一步增高,严重者发生脑疝和继发性脑干损害。因此,适时、恰当血肿清除是挽救患者生命和提高生存质量的必要手段。高血压脑出血治疗方法较多,但手术治疗仍然是当前治疗的重要手段。手术治疗的目的主要是清除血肿,降低颅内压,解除或防止脑疝的发生和发展,改善脑组织血液循环,促进受压脑组织的功能恢复[3]。
大骨瓣开颅血肿清除术是常用的手术方法,直视下开颅手术,术野暴露充分,止血相对可靠,减压充分,但手术创伤较大,手术时间长,加上全身麻醉,患者术后苏醒困难,且术后并发症多,护理量大,患者生存质量差,致死致残率较高,疗效不甚满意。去骨瓣者还需要二次植骨手术。
小骨窗血肿清除术是近年来采用较多的术式[4],也称锁孔手术,是在显微神经外科基础上发展起来的微创新技术,可迅速有效地清除血肿,手术相对较简单。该术式创伤较大骨瓣开颅小,既能达到微创的目的,又能在直视下清除血肿,入路简捷,切口小,需要分离切开的肌肉等组织少,对重要器官干扰少,骨窗较小,不必要的脑暴露少,脑牵拉轻微,对患者的外观影响小,可减少术中出血,术后反应轻[7],特别适用于壳核或出血部位不深,术前病情分级在Ⅱ,Ⅲ级者。但该术式视野小、止血较困难、减压不充分,一般要在手术室内全麻下进行,手术时间相对较长,损伤也较微创引流术大。
微创引流术有硬通道、软通道等,以前多采用YL-1型微创穿刺针钻颅。我们采用定向软通道吸引术,该技术操作简单,不受场合、设备的限制,可在局麻下床边救治,缩短了手术时间,穿刺本身对脑组织损伤小,有利于神经功能的恢复,液化技术有助于促进血块液化引流,缩短了病程[5,6],可及时解除血肿压迫,且术后持续引流,最大可能的清除血肿。该方法临床应用较广[7],适应证宽,适用于各部位出血,如丘脑出血、脑实质出血伴脑室出血,及家属不愿施行大骨瓣开颅血肿清除术者;或一般情况很差,不能耐受大手术和麻醉打击、高龄及有多种基础疾病患者;部分出血量不大、意识清醒的瘫痪患者,本法可促进功能恢复。一般认为该术式的缺点是可能发生再次出血,如系动脉出血,因止血困难,可能会造成严重后果;故该方法失败者应及时改用开颅血肿清除术。本组(C组)有2例术后再出血,在出血率为6.67%,与A、B组再出血率(10.0%、6.67%)无显著差异。死亡2例,均为术后早期死亡,分析原因,可能与血肿抽吸后再次大量出血、血肿清除不完全造成颅内压力较高以及血压控制不佳等因素有关。
总之,采用定向软通道吸引术的手术创伤最小,疗效较为肯定,其最大的优点是:创伤很小,不容易损伤正常脑组织;引流装置密闭固定性能好,不容易造成颅内感染及脑脊液渗漏,引流安全,引流管多侧孔可360°旋转,最大限度地保证了血肿全部或大部清除,最大限度地降低了感染率、致残率、病死率,拓宽了手术适应证。但引流过程中一定要缓慢,每次引流量不超过残留量的1/3,否则可能诱发再出血。引流过程中不能力求全部引流,否则也可能再出血。本组行定向软通道吸引术治愈好转率83.3%,与小骨窗开颅术治愈好转率73.3%和大骨瓣开颅血肿清除术的治愈好转率66.7%比较,差异有统计学意义(P<0.05)。临床研究[8、9]证明,高血压性脑出血一般在出血后30 min左右形成血肿,62%的患者出血2 h后不再继续出血,6~8 h后脑组织开始水肿。因此,为尽快解除血肿压迫,减少手术创伤,及提高术后生存质量,微创定向软通道吸引术值得临床推广。
[1]周良辅.现代神经外科学.上海:复旦大学出版社,上海医科大学出版社,2001:798-803.
[2]雷常有,刘凯,杨君,等.小骨窗开颅手术治疗高血压脑出血62例分析.中华神经医学杂志,2005,4(3):283-284.
[3]王忠诚.王忠诚神经外科学.武汉:湖北科学技术出版社,2005:864-870.
[4]谭源福,黄福鸿,梁裕盛,等.小骨窗直视下清除高血压性脑出血.中国临床神经外科杂志,2003,8(5):370-371.
[5]杨国栋,庄崇恩,陈锦恩.34例高血压脑出血微创治疗探讨.中国神经精神疾病杂志,1996,22(4):233-235.
[6]贾保样,孙仁朱,顾征,等.穿刺射流及液化技术治疗高血压脑出血初步报告.中国神经精神疾病杂志,1996,22(4):233-235.
[7]刘承基.脑血管外科学.南京:江苏科学技术出版社,2000:331-333.
[8]Brott J,Broder J,Kothari R,et al.Farly hemorrhage growth in patient with itraeeerebral hemorrhage.Stroke,1997,28(1):1-5.
[9]韦武腾.微创穿刺抽吸治疗高血压脑出血200例体会.中国临床神经外科杂志,2004,9:372-373.

