急诊重症监护室呼吸机相关性肺炎的临床特点及病原学分析
张蕾 刚丽 张新莉
机械通气是重症监护病房(ICU)给予危重症患者生命支持的重要手段之一。呼吸机相关肺炎(VAP)系指呼吸机使用过程中所发生的肺炎,常发生在机械通气48 h后,是机械通气患者常见的并发症和死亡原因,也是影响患者预后的重要因素[1]。明确VAP发生的原因、降低VAP的发生及合理使用抗生素,是目前ICU机械通气治疗面临的主要问题。以下对我院近年确诊的164例VAP进行分析。
1 资料与方法
1.1 一般资料 118例并发VAP的患者均为2008年2月至2011年1月在我院急诊重症监护室住院的患者,其中男86例,女32例,年龄37~83岁,平均66岁;基础疾病主要为慢性阻塞性肺疾病(COPD)、急性呼吸窘迫综合征、重症胰腺炎、脑血管疾病、中毒等。
1.2 诊断标准[2]参照中华医学会呼吸病学分会《医院获得性肺炎诊断和治疗指南(草案)》。VAP诊断标准:因非肺部感染性病变和原有肺部感染性病变行机械通气治疗48 h后,气道分泌物培养阳性或出现新的病原菌;肺部X片出现新的浸润阴影,伴有肺部增多的啰音;临床出现发热;外周血白细胞>10.0×109/L。
1.3 病原学检查方法 机械通气48 h即采用一次性无菌吸痰管从气管插管内吸痰(102例)及纤维支气管镜无菌毛刷(PSB)采取痰标本(16例),连续3 d送检,以后每2~3天送检一次。全部采用全自动细菌鉴定仪及药敏试验仪进行病原菌培养和药敏试验。结果根据美国临床实验室标准化委员会(NCCLS)的细菌药敏试验参考标准进行鉴定[3]。
2 结果
2.1 一般资料 118例患者中呼吸系统疾病49例(41.52%),神经系统疾病 29例(24.58%),外伤 28例(23.73%),其他疾病26例(10.17%)。插管适应证:呼吸衰竭92例(77.97%),昏迷26例(22.03%)。气管插管方式:经口气管插管93例(78.81%),气管切开25例(21.19%)。机械通气时间最短7 d,最长82 d,平均15.2 d;其中在机械通气4 d内发生VAP 23例,5~10 d发生VAP 102例,11 d以上发生VAP 39例,平均8.6 d。164例均接受过侵入性治疗,其中留置胃管85例(72.03%),动静脉导管92例(77.97%),留置导尿管77例(65.25%)。主要并发症为上消化道出血(59例)。85例给予H2受体拮抗剂预防或治疗,主要药物有奥美拉唑、兰索拉唑等。
2.2 临床表现 118例中发热88例(74.58%),多为不规则发热,寒战41例(34.75%),神志改变60例(50.85%),气道分泌物增多104例(88.13%),表现为黄绿色黏稠痰,肺部湿音99例(83.90%),胸腔积液26例(22.03%)。周围血白细胞总数(3.6~ 42.3) ×109/L,8例< 4.0×109/L,102例> 10.0×109/L。
2.3 X线检查 胸片表现为肺部斑片状密度增高影,部分病例呈大片实变影。合并胸腔积液36例。
2.4 细菌培养与药敏测定:
2.4.1 病原菌分布 118例VAP患者,共分离出细菌164株,其中革兰阴性(G-)杆菌116株(70.73%),革兰阳性(G+)球菌48株(29.27%)。共分离出真菌38株。详见表1。
2.4.2 主要G-菌的药敏结果(见表2)本次研究中分离出革兰阴性菌116株(占70.73%)。主要革兰阴性菌前4位依次为铜绿假单胞菌、鲍曼不动杆菌、大肠埃希杆菌、肺炎克雷伯菌。以铜绿假单胞菌为主,占23.78%,对头孢吡肟、氨曲南有较高的耐药性,对亚胺培南及哌拉西林耐药率相对较低;近年来,鲍曼不动杆菌逐渐成为VAP主要致病菌。本次研究中占28%,对头孢哌酮/舒巴坦敏感性好,对亚胺培南耐药率 呈上升趋势,还有一些是泛耐药菌株。
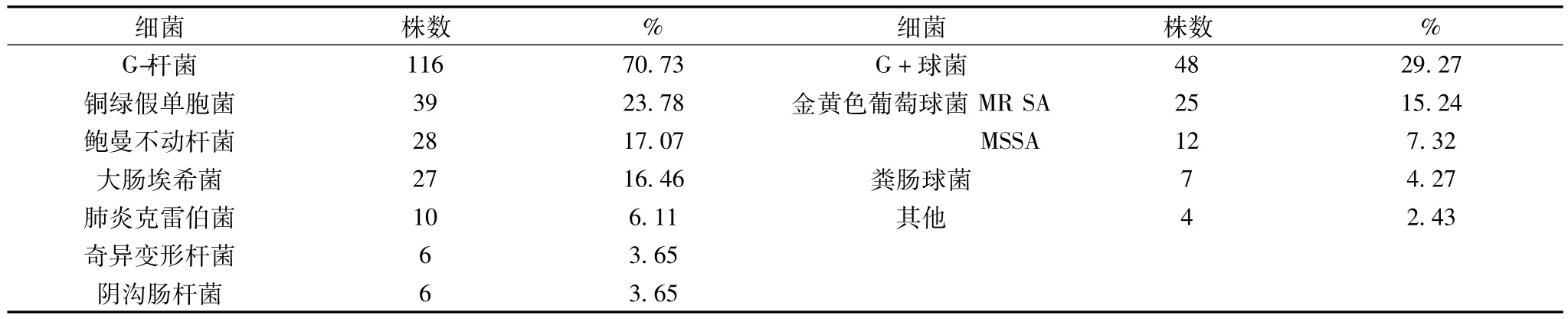
表1 主要菌株的数量和构成比
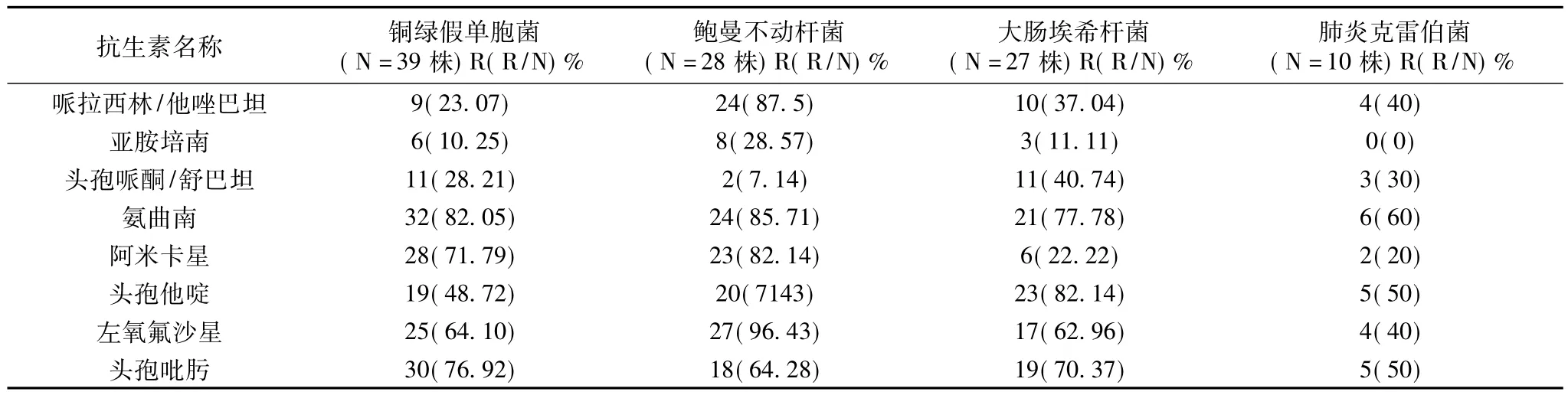
表2 主要G-菌对不同类抗生素耐药率(%)
2.4.3 主要G+菌的药敏结果 G+菌对万古霉素敏感率均为100%,对其余常用药物耐药率均接近或超过70%。
3 讨论
VAP是机械通气的严重并发症之一,是目前导致重症监护病房患者住院时间延长、费用增加甚至死亡的主要原因之一。根据国内外报道,其发生率及致死率均高。调查显示,VAP最常见致病菌仍以细菌为主。其中,以革兰阴性杆菌最为多见,约占60%~70%。且多以多种病原菌混合感染最为常见[4]。本次研究中118例VAP患者气道分泌物中共分离出细菌164株,G-菌(70.73%)所占比例显著高于G+菌(29.27%),与朱德妹等[5]报道的结果相近(G-菌和G+菌分别为65.3%、34.7%)。其中铜绿假单胞菌23.78%,鲍曼不动杆菌17.07%,大肠埃希菌16.46%,肺炎克雷伯6.11%,有报道表明,G+菌感染率有逐年增加的趋势,本组VAP患者感染金黄色葡萄球菌37例,感染率22.56%,粪肠球菌7例,感染率4.27%。118例VAP患者中,单一细菌感染55.93%(66/118),两种细菌混合感染32.20%(38/118),三种细菌混合感染6.80%(8/118),合并真菌感染32.20%(38/118)。随着机械通气时间的延长,VAP发生率迅速增加,且大多为混合感染。因为ICU患者全身多种广谱抗生素联合长期使用,可改变正常微生物的寄生,导致气道细菌定植和最终耐药菌出现,从而继发2种或2种以上的混合感染,甚至诱发真菌感染。本组真菌感染相对较高,达到32.20% 其原因可能:①大多数是老年患者,有严重的基础疾病、本身免疫功能低下、大量侵人性操作。②机械通气。③反复使用多种抗生素,尤其是广谱抗生素。
本次调查资料显示,除亚胺培南和头孢哌酮舒巴坦外,对第三、四代头孢菌素、β内酰胺类、氨基糖甙类、氟喹诺酮类等5类抗生素,鲍曼不动杆菌都有明显的耐药性,耐药率大于70%。其中有2株为泛耐药菌。另外,本次调查发现金黄色葡萄球菌仍是革兰阳性菌中主要病原菌(22.56%)。亦多为多重耐药菌,但均对万古霉素敏感。因此,治疗金黄色葡萄球菌感染首选万古霉素。但是,万古霉素的主要不良反应是耳毒性及肾毒性。因此,对于老年人及肾功能不全的患者建议根据肾功能情况调整药物剂量,并动态监测肾功能。
临床工作中,医生应首先明确发生VAP的可能原因:①患者多存在意识障碍或使用镇静剂、正压通气致气道黏膜上皮受损、吸痰。②胃内定植菌与VAP致病菌有关:患者多留置胃管,增加胃食管返流及误吸机会;实用质子泵抑制剂降低胃液对细菌杀灭作用,使胃内定植菌带入咽部进入下呼吸道。③呼吸机及呼吸机管理不当。④长期应用或不恰当应用抗生素[6]。因此,制定全面的VAP预防策略,包括缩短机械通气时间、长期需要机械通气的患者2周内考虑气管切开、持续声门下吸引、口腔卫生、气管套管的管理、半卧位、抑制胃酸分泌、严格的器械消毒灭菌操作等,都是预防VAP的综合管理措施[7]。同时,在日常临床工作中,医务人员应严格各项无菌操作技术,制定恰当、有效的抗感染治疗方案,加强重症监护病房内病原菌及耐药率的监测,对指导临床合理用药、减少多重耐药菌产生、减少VAP的发生、降低医院感染率、提高患者抢救成功率均具有重要意义[8]。
综上所述,VAP有发病率高、混合感染率高及耐药率高三大临床特点。因此应注重防与治相结合。对机械通气患者加强气道湿化、促进排痰,加强医护人员操作后彻底洗手的无菌观念,强化呼吸机环路、医疗器械及空气消毒等无菌技术,有助于降低VAP的发生[9]。对于VAP患者的治疗,最初经验性抗感染治疗应原则广覆盖的抗生素,兼顾当地细菌耐药情况。同时进行病原菌监测,一旦病原菌诊断明确即应改用针对性强的窄谱抗菌治疗。
[1]Chastre J,Fagon JY.Ventilator-associated pneumonia.Am J Respir Crit Care Med,2002,165(7):867-903.
[2]中华医学会呼吸病学分会.医院获得性肺炎诊断和治疗.中华结核和呼吸杂志,1999,22(4):201-203.
[3]Sobel M L,Hocquet D,Cao L,et al.Mutations in PA3574(nalD)lead to increased MexAB-OprM expression and multidrug resistancein laboratory and clinical isolates of Pseudomonas aeruginosa.Antimicrob Agents Chemother,2005,49(5):1782-1786.
[4]曹玉,孙伟,冷萍,等.ICU呼吸机相关性肺炎病原菌的构成及耐药性临床分析.中华医院感染学杂志,2009,19(4):443-445.
[5]朱德妹,汪复,张婴元.2004年上海地区细菌耐药性监测.中国感染与化疗杂志,2005,5(4):195-200.
[6]黎熊斌,陈大勇,彭敏.呼吸机相关性肺炎患者的病原菌及耐药性分析.中国实用医药,2009,4(19)81.
[7]刘大为,邱海波.重症医学-2010.北京:人民卫生出版社,2010:5.
[8]Corona A,Raimondi F.Prevention of nosocomial infection in the ICU setting.Minerva Anestesiol,2004,70(5):329-337.
[9]张彦华,韦惠玲,胡兰亚,等.重症监护病房呼吸机相关肺炎感染病例分析.中国医用医药,2009,4(17):75.

