磁共振成像小肠造影在儿童克罗恩病中的应用
宋晓丽 赵俊功 申玉兰
克罗恩病是一种慢性进行性的全消化道非特异性肉芽肿性炎症,主要以病变肠道节段性炎性增生、狭窄及腹泻、梗阻为主要表现,晚期可出现慢性不全肠梗阻、结膜炎、肠穿孔、内瘘等并发症,临床治疗难度大、复发率高[1-2]。
近年来,克罗恩病在儿童中的发病率呈上升趋势,对其作出及时准确的诊断至关重要。然而,目前常规的小肠病变的检查方法(包括X线小肠灌肠、CT灌肠扫描等)虽然能克罗恩病作出相对明确的诊断,但是这些方法均具有一定的电离辐射,不适合对患儿进行反复的检查,因此需要找到一种安全有效的检查手段。MRI小肠造影技术是新近发展起来的一种新技术,其具有安全、无创、无电离辐射等特点,能够检测出早期克罗恩病,并能对病变的活动度、病变的类型和范围做出综合判定[3]。目前关于MRI小肠造影在儿童克罗恩病中的应用研究较少,本文就此作一综述。
MRI小肠造影技术
MRI小肠造影具有较高的软组织分辨率,能够进行多平面成像且对对比剂增强的敏感性高,能清楚地显示肠腔内、外的结构,为判断病变的活动度、病变的类型和范围提供影像学依据。但是MRI小肠造影检查需要满足一定的条件,首先,要求MR设备应能够进行快速成像。其次,受检查的小肠适度扩张,可以通过口服对比剂(口服法MR小肠造影成像)或者通过鼻胃管注入对比剂(灌肠法MR小肠造影成像)的方法来扩张小肠[4]。 一般通过鼻胃管注法能获得更好的小肠扩张度,但是患者的痛苦较大,最近一些研究表明,口服法小肠造影成像与通过鼻胃管注法相比,在发现克罗恩病活动性炎症方面具有相似的敏感度。
1.口服法MRI小肠造影检查技术
对克罗恩患儿来说,口服法MR小肠造影检查不需要置入鼻胃管,减少了患儿的痛苦,在临床中比较容易执行,更适用于儿童克罗恩病的诊断以及治疗疗效的随访观察。由于5岁以下儿童检查时不易主动配合,所以MR成像小肠造影对学龄期儿童或年龄较大的儿童更为适用。
患者检查前禁食8h,前1天晚上8时,以番泻叶9g加入1000ml开水中,泡茶分次饮用,半小时内服完。检查前30~45min分2次饮用2.5%等渗甘露醇溶液(20%的高渗甘露醇溶液250ml,加水至2000ml,配成2.5%等渗甘露醇溶液),每次1000ml,间隔约5min,总共1500~2000ml(成人剂量)以充盈小肠,儿童应根据年龄酌情减量,具体值参考Siegel等[5]报道的儿童腹部CT扫描的经验;检查前5min肌注山莨菪碱(654-2)针剂0.25mg·体重(kg),以抑制肠道蠕动(有禁忌证者除外)。
2.检查设备及扫描序列
目前,MRI小肠造影多采用1.5T以上的MR扫描设备。扫描序列包括∶①快速序列屏气扫描,冠状面T2WI及True-FISP序列;②横断面弥散序列;③屏气脂肪抑制快速序列平扫及对比增强T1WI序列(冠状面、横断面)。增强扫描经肘静脉团注对比剂Gd-DTPA剂量0.1mmol/kg,注射流率为1.2ml/s,延迟25s、60s、120s、180s及210s后。扫描范围包括膈顶至耻骨联合。通过多期扫描观察小肠黏膜层、黏膜下层和肌层,肠壁分层状态可以反映炎性变化的特征及肠系膜淋巴结增生表现。
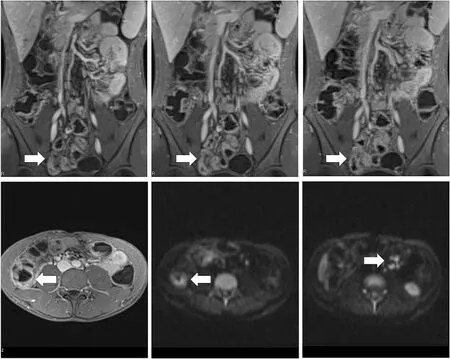
图1克罗恩病。A~C.屏气脂肪抑制快速序列增强T1WI序列冠状位,动脉期、静脉期、延迟期,示肠壁节段性增厚,明显强化(箭),周围脂肪间隙模糊。D.屏气脂肪抑制快速序列增强T1WI序列横断面,增厚水肿的肠壁,肠腔狭窄,明显强化(箭)。E.DWI序列,增厚的肠壁因弥散受限,在DWI表现为高信号(箭)。F.DWI序列,多个肿大的淋巴结表现为高信号(箭)。
小肠克罗恩病的MR小肠造影表现
克罗恩病在病理上分为急性炎症期、溃疡形成期、狭窄期和瘘管形成期。临床上分急性期和慢性期,急性期主要表现为黏膜下水肿、黏膜面裂隙状浅溃疡形成,淋巴结肿大,慢性期以炎性细胞浸润和纤维化、肠道变形狭窄及穿孔为特征。MRI可以显示肠壁增厚、分层、黏膜强化和肠系膜血管改变等活动期特征性病变。T2加权像可清晰地显示肠壁增厚,静脉注射对比剂后T1加权像显示增厚的肠壁明显强化.对周围的脂肪组织进行压脂技术处理以后,肠壁的强化会更加显著;当活动性病变趋于缓解时,受累肠段的肠壁增厚和对比剂强化的程度均随之减轻。
1.肠道表现
肠壁增厚和肠壁强化被一致认为是活动性克罗恩病的特征表现[6]。①肠壁增厚(图1):克罗恩病中肠壁增厚在5~10mm之间,肠壁呈环形对称性、跳跃性增厚,以系膜侧肠壁增厚为主,此为克罗恩病的MRI特点[7-8],在T1WI上,病变肠壁呈等、低信号,在T2WI和True-FISP序列上,增厚水肿的肠壁为高信号,可与周围蜂窝织炎粘连、融合而边界不清。②肠壁强化:病变肠壁可呈均匀一致的强化,较邻近正常肠壁强化增加,水肿严重的肠壁因黏膜下层水肿明显而强化减弱,可呈分层强化,为内层与外层呈显著高信号,中层呈相对低信号,表现为分层的“靶征”,此征象为活动性炎症的特异性表现[9],慢性期纤维狭窄时看不到肠壁强化及T2WI和True-FISP序列上的高信号。③肠壁溃疡:对溃疡的发现依赖于肠腔扩张程度,MR小肠造影检查可以发现中到重度溃疡,溃疡呈裂隙状,在True-FISP序列上显示为增厚的肠壁上纵行或横行的线状高信号,与肠镜相比,MRE发现早期浅表溃疡的能力较差。④肠系膜水肿:在部分活动性患者中发现,与邻近的肠系膜平行。⑤淋巴结肿大(图1 F):肠系膜淋巴结肿大在克罗恩病中较多见,多小于1cm,大于1cm时应警惕是否伴有肿瘤或淋巴瘤等[10]。
2.肠外表现
①梳齿症:受累肠段肠壁分层的同时常伴有周围血管的改变,表现为肠系膜血管束扭曲、扩张、增多,在True-FISP上表现为稍低信号,强化后,表现为高信号,也是克罗恩病活动期指标之一。②肠系膜水肿:在部分活动性患者中发现,与邻近的肠系膜平行。
并 发 症
MRI可以明确显示病变肠壁及其周围的并发症[11],多在慢性期形成。①蜂窝织炎:相当于肠系膜或腹膜的炎性肿块,克罗恩病的裂隙样溃疡穿透肠壁后,引起肠管周围的蜂窝织炎和脂肪纤维增生,MRI表现为带脂肪抑制序列的T2WI上肠管脂肪信号增高,边缘模糊,增强后VIBE序列明显强化,由于充血,其中可见较多流空的血管信号。②炎性肿块:慢性期,蜂窝织炎局限及纤维组织增生形成炎性肿块,T2WI呈局限性高信号,增强后明显强化,边界较清楚,周围肠管分离移位,炎性肿块坏死形成脓肿,呈长T1长T2信号,增强后边缘强化,坏死区无强化,同时可见肠系膜和后腹膜淋巴结肿大。③瘘管:MRI很难直接显示瘘管,可清楚显示肠管和体表之间明显强化的索条状瘘管液。④肠梗阻:可见肠管扩张及肠腔气-液平面,梗阻点肠壁明显增厚,在Gd-DTPA强化后,黏膜和肠壁呈弥漫性强化,肠腔狭窄,局部无肿块。
鉴 别 诊 断
克罗恩病主要和溃疡性结肠炎、肠结核相鉴别。溃疡性结肠炎以直肠受累为主,病灶多连续性、弥漫性分布,黏膜炎性改变只限于黏膜层和黏膜下层,不会累及肠壁全层,在MR小肠造影上表现为肠壁不对称性性、弥漫性增厚,可形成假息肉,随着病变的进展,肠系膜和直肠周围纤维脂肪增生,引起骶前间隙显著增宽;直肠壁增厚可引起肠管狭窄,后腹膜有增大的淋巴结。
肠结核好发于回盲部及回盲瓣及其相临近的回肠和结肠,在临床上多有肠外结核病史和结核中毒症状,少有瘘管、腹腔脓肿和肛周病变等并发症。在MR小肠造影上,肠壁多不均匀增厚,增强后均匀强化,以横行溃疡多见,腹膜后及系膜区见肿大淋巴结,系膜去血管束增多、扩张、扭曲。
小 结
MRI成像小肠造影,能直接观察小肠壁的炎性变化,提供肠管的功能和实时信息,而且对炎症性肠病的诊断灵敏度及准确度以及对肠壁增厚、瘘管和脓肿的显示明显高于小肠灌肠[12],非常适合用来诊断、评估儿童克罗恩病,在儿童克罗恩病的诊断方面具有特定优势。

