糖尿病足神经病变与血管病变的病理学研究
苏峰 张春林 马朋朋
糖尿病足(DF)是发生于糖尿病患者与局部神经异常和下肢远端外周血管病变相关的足部感染、溃疡和(或)深层组织破坏。患者从皮肤到骨与关节各层组织均可受累,严重者可以发生局部或全足坏疽,需要截肢。糖尿病足处理不当会导致病情急转直下,严重致残,甚至死亡。糖尿病周围神经病变和糖尿病周围血管病变是DF的主要危险因素,是体内多种代谢因素异常综合作用的结果。因此,研究糖尿病足下肢神经及血管的病理学变化并推测下肢神经病变及血管病变的关系,对于预防和治疗DF等并发症,提高患者的生活质量和生存质量均有重大意义。
1 资料与方法
1.1 一般资料 选取2008年9月至2010年12月在我院的DF 4级以上行大腿中下1/3截肢,共22例,其中男12例,女10例;年龄43~82岁,平均年龄(65.3±7.5)岁;糖尿病病程病程10~21年。患者均合并有糖尿病周围神经病变(DPN)和下肢缺血、足坏死表现,2型糖尿病(T2DM)的诊断依据依据WHO 1999年标准,DF分级按照Wagner 0-5级分级法,DPN的诊断按照根据美国糖尿病学会(ADA)推荐的方法;下肢血管病变根据临床辅助检查及临床查体。
1.2 方法
1.2.1 实验取材:于患者行大腿中下1/3截肢手术时,迅速取截下肢体的坐骨神经、股动脉及踝关节上10 cm水平的胫神经、胫后血管,取长度约1 cm的神经、血管置于10%(体积分数)甲醛中固定。
1.2.2 神经、血管病理学观察:固定后的标本脱水、石蜡包埋,连续切片5μm,HE染色,在10×40倍光镜下观察远、近端血管的病理学改变;在10×40倍光镜下观察神经HE及Loyez苏木精染色切片,用Olympus-CX31显微镜连接MiE显微图像处理软件测量神经纤维的数量(个)、神经髓鞘纤维总面积(μm2)、神经纤维数密度(个/mm2),每张切片随机选择5个高倍视野进行测量。
1.3 统计学分析应用SPSS13.0统计软件,计量资料以±s表示,采用配对t检验分析,P<0.05为差异具有统计学意义。
2 结果
2.1 远、近端血管病理学改变 病变处于动脉粥样硬化的不同时期,远端血管处于动脉粥样硬化的粥样斑块期,严重者甚至闭塞;近端血管处于动脉粥样硬化的脂质条纹期,远端血管病变较近端严重。见图1、2。

图1 胫后动脉HE染色(×400)
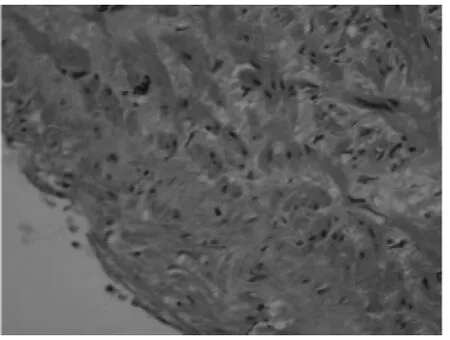
图2 股动脉HE染色(×400)
2.2 远、近神经病理学改变 通过分别测量及比较远、近端神经的神经纤维数量、神经纤维髓鞘面积及神经纤维密度得出的结果可以看出远端神经病变较近端严重,差异有统计学意义(P <0.05)。见表1,图3~6。
表1 肢体远端和近端神经各项指标比较n=22,±s

表1 肢体远端和近端神经各项指标比较n=22,±s
髓鞘面积(个/mm2)17 379±240 25 035±243 17.88 <0.05
3 讨论
糖尿病足的危险因素主要有神经病变、外周血管病变、感染、足部畸形等。但最重要的是糖尿病性外周神经病变致足部感觉丧失,因患足不能感知外来伤痛并对其作出正常的保护性反应而容易受伤。糖尿病周围血管病变起病早,进展快,病情较严重,它随患者的年龄及病程的增长而增加[1],患肢疼痛、神经病变的超敏感期加重了血管痉挛和损伤,病变时血管管壁增厚,管腔狭窄,同时微血管和微循环也有不同程度的障碍,下肢血供逐渐减少,且由于糖尿病患者不能有效调节血流分配,维持皮肤完整需要更多的血液供给,容易发生供血间断和缺血而致肢端缺血、溃烂、感染、坏疽或坏死[2],从而导致截肢。
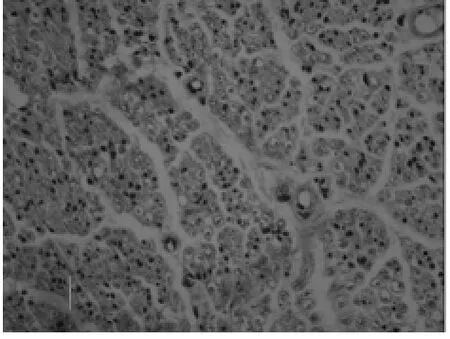
图3 坐骨神经HE染色(×400)
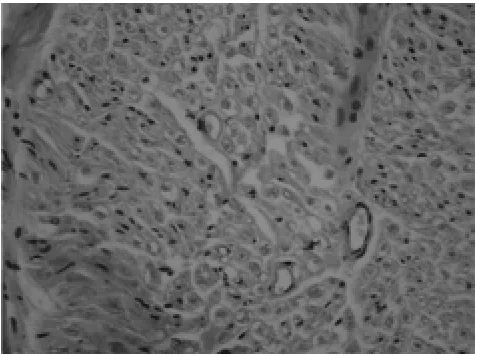
图4 胫神经HE染色(×400)

图5 坐骨神经Loyez苏术精髓鞘染色(×400)

图6 胫后神经Loyez苏术精髓鞘染色(×400)
糖尿病周围血管病变主要累及下肢动脉,而下肢动脉病变可直接引起神经营养血管血流量降低,特别是膝以下的腘动脉、胫后动脉、腓动脉等,这些动脉粥样硬化斑块、血栓形成,造成管腔狭窄、闭塞,肢体远端缺血,致使神经组织不能获得足够的氧气及营养物质。研究表明,在存在下肢动脉病变而无神经病变症状和肌电图改变的糖尿病患者中加强改善循环治疗,可在一定程度上延缓糖尿病周围神经病变的发生,而在糖尿病周围神经病变的治疗中除营养神经外,改善血循环也可起到改善神经功能的作用。临床实践中,腰交感神经节阻滞治疗糖尿病足,取得了明显疗效,使濒于截肢的肢体得以保留,取得了一定的临床效果。腰交感神经阻滞可以使下肢末梢血管扩张,血流增加,改善了局部微循环,促进侧支循环的建立,同时阻滞了感觉神经,防止疼痛诱发的小血管痉挛。
从实验结果可以看出,糖尿病下肢血管远、近端病理变化明显处于动脉粥样硬化的不同时期,血管远端处于粥样斑块期甚至血管闭塞、坏死,而近端改变多处于病变较轻的脂质条纹期,远端血管病变严重以致末梢几乎无血液及营养供给。糖尿病下肢神经远、近端通过定量测量的3个指标发现,远、近端神经病理变化具有明显差异性,远端神经病变与近端相比较严重,但远端神经并没有出现神经的结构崩解或明显坏死等终末期的表现。我们在临床实践中发现糖尿病足濒临截肢患者仍可以感觉到疼痛,说明远端神经仍存在一定的反应性;神经病变是一个长期的过程,因血液循环障碍发生足趾坏疽时,患者患肢仍有剧烈疼痛,神经干的功能仍然存在。这也间接说明血管的病变明显早于神经的变性,并成为病变发展的病理学基础。提示我们可能在糖尿病足的发病过程中,血管的病变起着决定性的作用,而神经病变因素在糖尿病足发生、发展过程中起着重要的促进作用,近来有发现在糖尿病患者中,依赖于C类纤维的神经轴突的功能常发生不可逆性损伤,其支配的微血管反射性扩张功能发生障碍,加重足部皮肤微循环的不良反应,说明神经因素也参与下肢缺血改变的调节[3],这也可能是少部分患者成功作了血管重建术而肢端缺血症状未完全改善的原因之一[4]。
综上所述,在糖尿病足的发生、发展过程中,血管的病变起着举足轻重的作用,对于DF的治疗,首先以改善足部的血液供给为主要治疗方法。神经的病变在DF的发生、发展过程中起着重要的促进作用,因此,治疗血管病变的同时给予营养足部末稍神经的药物治疗,通过神经反射性的扩张血管,进一步改善足部的血液供给,从而阻止或延缓DF的进展。
1 Fritsci C.Preventive care of the diabetic foot.Nur Clin North Am,2001,36:303.
2 金晓娜.糖尿病足的发病机制及预防护理.全科护理,2009,7:803-805.
3 Akbari CM,Macsta R,Smith BM,et al.Overview of the diabetic foot.Semin Vasc Surg,2003,16:3.
4 Arora S,Pomposelli F,LoGerfo FW,et al.Cutaneous microcirculation in the neuropathic diabetic foot improves significantly but not completely after successful lower extremity revascularization.J Vasc Surg,2002,35:501.

