女性泌尿生殖道支原体感染检测及耐药性分析
蔡叶琴,黄黎,毛敏
(深圳市南山区西丽人民医院检验科,广东深圳518055)
女性泌尿生殖道支原体感染检测及耐药性分析
蔡叶琴,黄黎,毛敏
(深圳市南山区西丽人民医院检验科,广东深圳518055)
目的探讨女性泌尿生殖道支原体感染的检测方法及临床常用抗生素耐药情况。方法采集我院妇科门诊疑似非淋菌性尿道炎患者泌尿生殖道标本,行支原体检测及常用抗生素耐药性试验,分析支原体检测检出率及耐药情况。结果UU阳性率显著高于MH及UU、MH混合感染阳性率,差异有统计学意义(P<0.05)。支原体对红霉素耐药率显著高于其他药物耐药率,差异有统计学意义(P<0.05)。支原体对交沙霉素耐药率显著低于其他药物耐药率,差异有统计学意义(P<0.05)。结论临床需行支原体培养及药敏试验,根据试验结果选择高敏的抗菌药物,尽量做到合理、足量、规范用药,并对支原体药敏行动态监测,方可指导临床合理用药。
泌尿生殖道;支原体;检测;耐药性
解脲支原体(Ureaplasma urealyticum,Uu)及人型支原体(Mycoplasma hominis,Mh)为导致非淋菌性尿道炎的主要病原体,可侵袭、破坏泌尿生殖道黏膜上皮细胞,导致性病及艾滋病的继发感染,严重影响女性的身心健康及生活质量[1]。近年来,随着广谱抗生素的广泛应用,这两种支原体耐药率也不断升高。如何快速准确的检测女性泌尿生殖道支原体感染及常用抗生素的耐药情况成为摆在医务工作者面前的首要问题之一[2]。本研究对我院2011年1月至2012年2月收治的876例疑似非淋菌性尿道炎患者采集泌尿生殖道标本行支原体及耐药性检测,报道如下:
1 资料与方法
1.1 一般资料876例标本均采自我院妇科门诊疑似非淋菌性尿道炎患者,年龄18~45岁,平均28岁;部分患者既往有淋病史或不洁性交史,患者可见尿痛、尿道黏液性或黏液脓性分泌物,部分患者有尿频、下腹坠痛及白带增多等症状。所有患者支原体检测前1周内均停用任何抗菌药物。
1.2 试剂与仪器支原体培养、鉴定、药敏试剂盒购自珠海迪尔生物工程有限公司。支原体培养试管采用一次性无菌棉拭子。药敏试验板包括四环素、左旋氧氟沙星、红霉素、交沙霉素、强力霉素、环丙沙星、氧氟沙星、美满霉素、罗红霉素、阿奇霉素、克拉霉素、司帕沙星。
1.3 标本采集方法用无菌棉签去除尿道口或宫颈口多余的分泌物,然后用无菌棉拭子在宫颈口内约2 cm处旋转2~3圈,取宫颈脱落上皮细胞待检。
1.4 支原体及耐药性检测方法取待测数量的培养基,将100µl培养基加入C-空白孔中。然后将无菌棉拭子采集的标本置入培养基中,缓缓挤压旋转拭子几次,至拭子中样本渗入培养基后弃去拭子,将混匀接种了样本的液体培养基加入检测板的微孔中各100µl,然后于每个微孔中滴入2滴无菌液体石蜡。给病原体提供适宜的生长环境并防止水分蒸发。然后盖上板孔盖,置于37℃恒温培养箱中培养48 h,最后取出观察结果。UU检测孔或MH检测孔与阳性对照孔均为红色时,即可判定UU或MH阳性。判定为UU或MH阳性时,采用含抗生素孔中培养液颜色为橙黄色,即可判定UU或MH对该抗生素敏感,非橙黄色则表明UU或MH对该抗生素耐药。若低浓度抗生素孔培养液变为红色,高浓度抗生素孔仍为橙黄色则判定为中敏。
1.5 统计学方法采用SPSS18.0统计软件进行,计数资料以率表示,采用χ2检验,计量资料以均数±标准差表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 标本检出率876例标本中,支原体阳性324例,总检出率37.0%。其中单一UU感染228例,阳性率70.4%,构成比26.0%;单一MH感染28例,阳性率8.6%,构成比3.2%;UU及MH混合感染68例,阳性率21%,构成比7.7%。UU阳性率显著高于MH及UU、MH混合感染阳性率,差异有统计学意义(P<0.05),见表1。
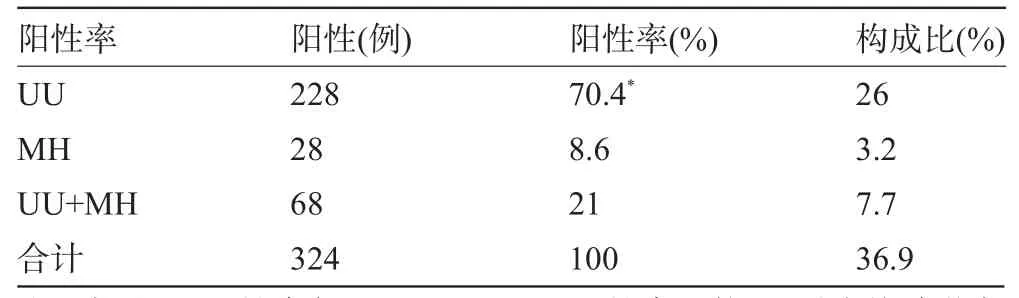
表1 女性泌尿生殖道支原体检出情况
2.2 耐药性情况UU、MH及UU+MH双阳性者支原体对红霉素耐药性最高,依次为59.8%、73.7%、76.7%,显著高于其他药物耐药率,差异有统计学意义(χ2=2.647,P<0.05)。对交沙霉素耐药性最低,依次为9.1%、3.6%、2.9%,显著低于其他药物耐药率,差异有统计学意义(χ2=2.768,P<0.05),见表2。
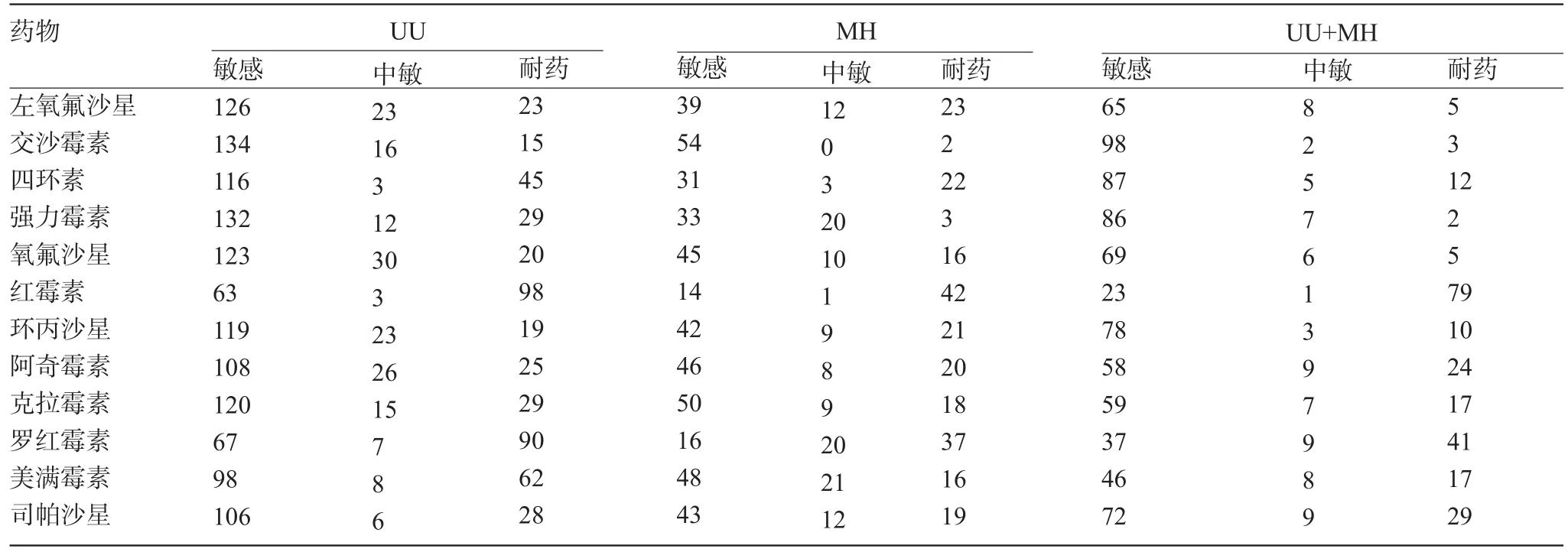
表2 12种抗菌药物对UU、MH及UU+MH药敏结果(例)
3 讨论
近年来,支原体引起的非淋菌性尿道炎发病率不断上升,已成为最常见的性传播疾病之一。这种支原体不仅可引起非淋菌性尿道炎,也可导致不孕、不育、异常妊娠、早产、自然流产、死胎、盆腔炎、新生儿神经系统及呼吸系统感染[3]。因此,如何对育龄妇女开展灵敏度高、特异性好的支原体检测及耐药情况分析,成为摆在广大医务工作者面前的重大问题之一。
本研究通过调查分析我院876例标本支原体检测情况,结果显示,支原体培养阳性324例,主要为UU感染,占阳性率的70.4%,显著高于其他支原体感染情况。MH及UU+MH混合感染情况相对较少,与文献报道一致[4]。提示我院门诊阳性检出率较高,UU感染应引起临床工作者的重视。导致女性生殖道支原体感染率较高的因素主要为:女性阴道因与外界直接相通,经期常使用介入性的避孕措施,性伴侣较多、泌尿生殖道支原体感染症状不明显、用药不当导致支原体感染等[5]。有文献报道[6],加强泌尿生殖道支原体易感人群的监测及健康教育,对于降低支原体感染率有显著意义。经后续调查分析,本研究中耐药性产生主要原因为医生处方用药不规范及患者遵医嘱服药情况不佳。另外,药品市场紊乱及使用抗菌药物不规范或剂量不标准也是造成耐药性的主要原因之一。
支原体由于缺乏细胞壁结构,具有高度多型性变,β-内酰胺类抑制细胞壁合成的药物对支原体效果不佳[7]。另外,链霉素、卡那霉素等药物长期应用易产生耐药性。临床上非淋菌性尿道炎的诊断及治疗,需行支原体培养及鉴定,根据耐药性结果,选用合适的抗生素治疗。目前常用的抗生素未干扰蛋白质合成的四环素类药物、大环内脂类药物及喹诺酮类药物。但随着近年来抗生素不合理应用情况的日益加重,支原体耐药率也不断变化[8]。本组研究结果显示,支原体对红霉素耐药性较高,对交沙霉素耐药性较低,与其他药物差异有统计学意义(P<0.05)。
综上所述,随着支原体感染率的不断上升及耐药菌株情况不断加重,支原体感染后的耐药性已成为临床必须要重视的问题之一。临床需行支原体培养及药敏试验,根据试验结果选择高敏的抗菌药物,尽量做到合理、足量、规范用药,并对支原体药敏行动态监测,方可指导临床合理用药。
[1]汪芳,余云霞,谭雅玲.1223例女性泌尿生殖道支原体感染情况及耐药性分析[J].实验与检验医学,2009,27(3):315-316.
[2]高江原,郑祥奇,杨林.238例泌尿生殖道感染者支原体检测及耐药性分析[J].重庆医学,2011,40(6):592-593.
[3]郭绪平,蒋栋能.妇女泌尿生殖道支原体检测和耐药性分析[J].重庆医学,2006,35(3):238-239.
[4]李红霞,李芬,姚卫,等.泌尿生殖道感染支原体检测及耐药性分析[J].检验医学与临床,2010,7(24):2699-2670.
[5]陈煜,覃善列,李世远,等.1838例泌尿生殖道支原体检测及对12中抗菌药物的耐药性分析[J].中南药学,2010,8(7):551-554.
[6]唐娟.泌尿生殖道支原体感染及耐药性分析[J].中国医学创新, 2009,6(36):48-49.
[7]徐娟,丁进亚,徐明皋.泌尿生殖道支原体感染及耐药性分析[J].四川医学,2009,30(12):1963-1964.
[8]罗燕,谢巧娥.泌尿生殖道支原体感染检测及耐药性分析[J].宜春学院学报,2011,33(12):102-103.
Detection of Mycoplasma infection in the genitourinary tract of women and analysis of drug resistance.
CAI Ye-qin,HUANG Li,MAO Min.Department of Clinical Laboratory,Shenzhen Xili People's Hospital,Shenzhen 518055, Guangdong,CHINA
ObjectiveTo investigate detection methods of mycoplasma infection in the genitourinary tract of women and drug resistance to clinical commonly used antibiotics.MethodsGenitourinary tract specimens were collected from patients with suspected nongonococcal urethritis in the Department of Gynecology.Mycoplasma detection and analysis of drug resistance to commonly used antibiotics were performed.The Mycoplasma detection rate and drug resistance were analyzed.ResultsThe positive rate of Uu was significantly higher than that of Mh and that of Mh+Uu(P<0.05).The resistance of Mycoplasma to erythromycin were significantly higher than other antibiotics tested(P<0.05).The resistance of Mycoplasma to josamycin was significantly lower than other drug antibiotics tested(P<0.05).ConclusionIt is recommended to choose highly sensitive antibiotics for treatment in clinical practice based on the results of Mycoplasma culture and drug sensitive test combined with the dynamic monitoring of the drug resistance of Mycoplasma,thus achieving the reasonable,sufficient and standard application of antibiotics.
Genitourinary tract;Mycoplasma;Detection;Drug resistance
R446.5
B
1003—6350(2012)24—098—03
10.3969/j.issn.1003-6350.2012.24.042
2012-08-20)
蔡叶琴(1971—),女,广东省深圳市人,副主任技师,本科。

