阿法骨化醇对儿童1型糖尿病血糖稳定的影响
罗善深
儿童1型糖尿病作为一种儿童慢性代谢性疾病,随着近年来全球发病率的升高,有关疾病的治疗越来越受到儿科医生的重视。近年的流行病学和干预研究表明,糖尿病慢性并发症的发生、发展不仅与整体血糖水平密切相关,而且与血糖稳定性有关[1]。目前,治疗儿童T1MD主要是胰岛素替代。为探讨免疫调节剂阿法骨化醇对基层儿童T1MD者血糖控制的影响,本文通过观察36例来自于基层儿童T1MD患儿血糖监测值,进行回顾性地分析。
1 资料与方法
1.1 一般资料 选取我院2009年3月至2012年7月我院收治及门诊治疗的基层儿童T1MD伴营养不良患儿36例,其中男24例,女12例,年龄5~6岁,平均(5.6±1.6)岁,36例患儿中,32例为首次发现的T1MD患儿,其中3例为糖尿病酮症酸中毒(DKA)
1.2 方法
1.2.1 儿童T1MD诊断标准[2]符合糖尿病诊断标准 ①有糖尿病症状(口渴、多饮等),并且随机血糖≥11.10 mol/L。②空腹血糖>7.00 mol/L。③餐后血糖(2 h)≥11.1 mol/L。酮症酸中毒者除符合糖尿病诊断标准外:① 有酮血症和酮尿症。②血pH<7.3或HCO<15 mol/L。
1.2.2 将36例儿童T1MD伴营养不良患儿随机分为治疗组和对照组个18例,两组均给予胰岛素常规治疗,同时进行健康教育等宣教。治疗组在基础上,予以维生素D衍生物阿法骨化醇0.00025 mg口服,每周3次,共3个月,两组住院期间均每日监测血糖,出院后,嘱家属每月回院复诊2次,监测血糖,记录血糖值,共6次。
2 结果
2组患儿的性别、年龄及治疗前酮症酸中毒比较,差异无统计学意义(P>0.05);而治疗组18例1个月后血糖监测值均控制在3.9-7.10 mol/L之间,餐后血糖(2 h)控制在9.5-10.8 mol/L之间16例,对照组12例,两组血糖监测值比较见下表。
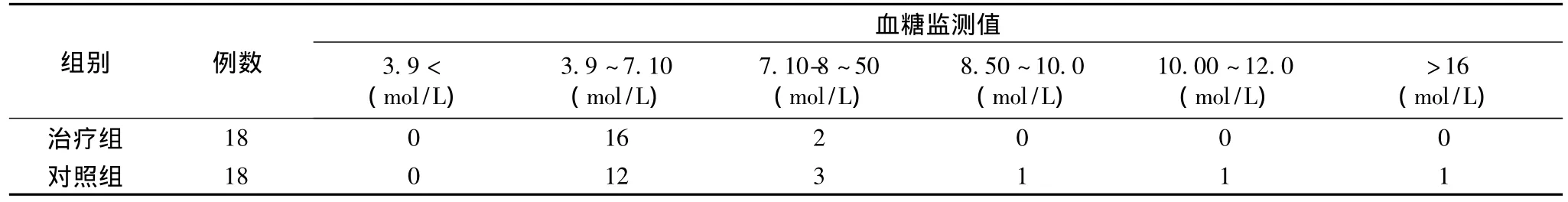
表1 两组血糖监测值比较(餐前)
3 讨论
儿童T1MD的发病机制虽尚未阐明,但比较肯定的是儿童T1MD属于自身免疫性疾病,免疫因素对疾病的发生起着决定性作用,近年的研究表明,大多数新诊断的T1MD患儿的胰岛有胰岛炎病理改变[3]。近年来,有学者发现血清25-(OH)2D水平与儿童T1MD的发生有明显的相关性[4],朱焰等研究发现T1MD的儿童血清25-(OH)2D水平低,尤以DKA患儿最为明显;维生素D与儿童T1MD及DKA的发生确有关系[5]。国外研究资料发现,未使用维生素D添加剂的婴儿,其T1MD的发生率远高于使用维生素D添加剂者[6]。目前已有研究资料证实:维生素D不仅对免疫系统具有调节作用,维生素D的摄入还可以保护胰岛细胞免受细胞因子破坏,并通过提高血钙浓度,使胰岛素释放增多[5]。
维生素D受体分布非常广泛,不仅分布于骨、肾,还分布于胰岛细胞等。阿法骨化醇是维生素D的前体药物,口服后,由肠道迅速被吸收到血液中,在肝微粒体酶25羟化酶的作用下,代谢转化为具生物活性的25-(OH)2D3[7]。本观察果提示,阿法骨化醇有利于儿童T1MD的血糖稳定。但因病例数偏少,其长期疗效和安全性还有待临床进一步研究。
[1]张文,刘丽,范丽萍,等.儿童1型糖尿病应用血糖动态监测系统的效能分析.临床儿科杂志,2011,29(12):1114.
[2]《中国糖尿病防治指南》编写组.中国糖尿病防治指南.北京。北京大学出版社,2008:10-11.
[3]陈荣华,陈吉庆.儿科学.北京:科学出版社,2002:428.
[4]黄锟,陶芳标.儿童维生素D缺乏与1型糖尿病.国外医学:卫生学分册,2005,32(2):83-87.
[5]朱焰,周静,叶洪舟.25羟基维生素D与儿童T1MD及酮症酸中毒的相关性研究.临床儿科杂志,2011,29(12):1119.
[6]Zipitis CS,Akobeng Ak.Vtamin D supplementation in early chidhood and risk of type 1 diabetes:a systematic review and meta-analysis.Arch Dis Child,2008,93(6):512-517.
[7]徐鹏,张骅.阿法骨化醇对2型糖尿病肾病患者微炎症状态的影响.中国全科医学,2011,14(5):1649-1650.

