宫腔镜治疗复发性子宫内膜息肉2年随访疗效分析
魏勇
广西壮族自治区桂林市妇女儿童医院妇产科,广西 桂林 541001
现阶段,随着宫腔镜技术的发展,通过宫腔镜的放大成像进行宫腔检查,可对宫颈以及宫腔组织进行直观检查,从而提高宫内病变的检出率[1]。子宫内膜息肉作为子宫内膜基底层的局限性过度增生,以内膜以及间质的增加为主要表现,由于其组织形态可增加子宫内膜的面积,从而可导致月经量增加、月经延长或者出现不规则阴道出血等[2-3]。采用宫腔镜对子宫内膜息肉进行检查,可以对息肉的大小、位置以及数目有良好诊断。为探究宫腔镜对子宫内膜息肉的诊断、治疗以及患者术后2年息肉复发和不孕症患者术后妊娠、分娩情况,笔者对我院200例患者进行了对比分析,现报道如下:
1 资料与方法
1.1 一般资料
选择2006年2月~2010年3月我院收治的子宫内膜息肉患者200例为研究对象,年龄22~41岁,平均(31.2±3.9)岁;43例患者合并出现月经改变,其中,月经量增多者33例,月经量增加伴随出现月经期延长者9例,仅出现月经期延长者1例,21例患者出现月经间期阴道不规则出血或者阴道血性分泌物。子宫内膜息肉宫腔镜诊断标准参考《妇产内镜学》,病理诊断参考《妇产科病理学》[4]。纳入标准:患者既往宫腔镜检查以及病理检查提示为子宫内膜息肉,采用单纯刮宫治疗的患者;非乳腺肿瘤术后因服用三苯氧胺继续治疗的患者;无宫腔粘连、子宫畸形、子宫纵隔、子宫黏膜下肌瘤等宫内病变的患者;无合并严重内科疾病的患者。排除子宫内膜恶性病变的患者以及不能长期随访的患者。征得患者以及家属同意后,将其随机分为实验组以及对照组,实验组患者110例,采用宫腔镜子宫内膜息肉电切术进行治疗;对照组患者90例,采用腔镜定位单纯刮宫术进行治疗。两组患者年龄、性别以及疾病构成等情况比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
实验组患者手术全程均在B超监测下实施。静脉麻醉后,取截石位,膀胱适度充盈,行常规消毒铺巾,暴露患者的阴道、宫颈,探测其宫腔的曲度以及深度,运用Hegar扩张器将宫颈扩张到12号,并放入电切镜,在直视下对宫内息肉的具体位置、数目以及大小进行观察,运用宫腔镜电切环状电极将息肉基底部电切,而后将息肉取出。对于多发息肉患者,应进行反复多次电切,以保障息肉的全部切除。术后给予患者抗生素预防性治疗3~5 d。对照组患者采用腔镜定位单纯刮宫术进行治疗,术后给予患者预防性抗生素治疗3~5 d。两组患者取出组织均送病理检查。
1.3 随访
患者术后1、3个月以及2年正常月经后3~5 d进行宫腔镜检查,对其宫腔内膜形态以及息肉复发情况进行探查。患者术后跟踪随访2年,对其并发症、不孕患者妊娠等情况进行统计分析。
1.4 观察指标
对两组患者的手术、住院情况(手术时间、住院天数、术中出血量)及治疗前后患者月经量进行比较;随访中对患者出现的宫腔粘连、症状缓解、颈管狭窄以及复发病例情况进行统计,同时统计不孕患者的妊娠情况。
1.5 统计学方法
采用SPSS 15.0统计学软件进行数据分析,计量资料数据用均数±标准差()表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术、住院情况比较
如表1所示,两组患者手术时间、术中出血量以及住院天数比较,差异无统计学意义(P>0.05)。
表1 两组患者手术及住院情况比较()
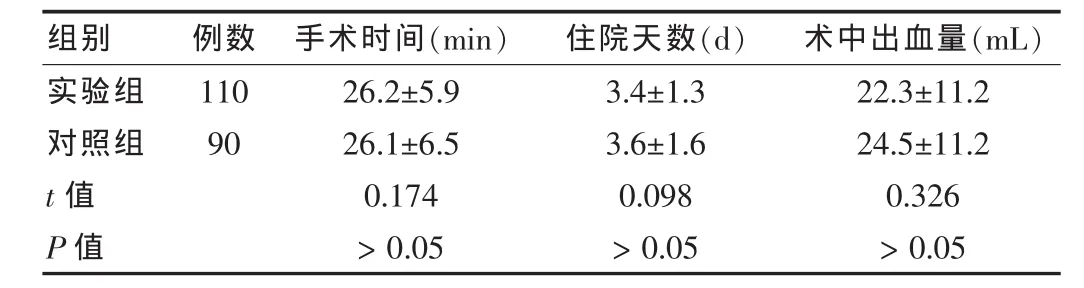
表1 两组患者手术及住院情况比较()
组别 例数 手术时间(min) 住院天数(d) 术中出血量(mL)实验组对照组110 90 t值 P值26.2±5.9 26.1±6.5 0.174>0.05 3.4±1.3 3.6±1.6 0.098>0.05 22.3±11.2 24.5±11.2 0.326>0.05
2.2 两组患者治疗前后月经量比较
结果如表2所示,两组患者接受治疗前月经量差异无统计学意义(P>0.05),而接受治疗后,实验组患者月经量明显少于对照组,差异有统计学意义(P<0.05)。
表2 两组患者治疗前后月经量比较(,mL)
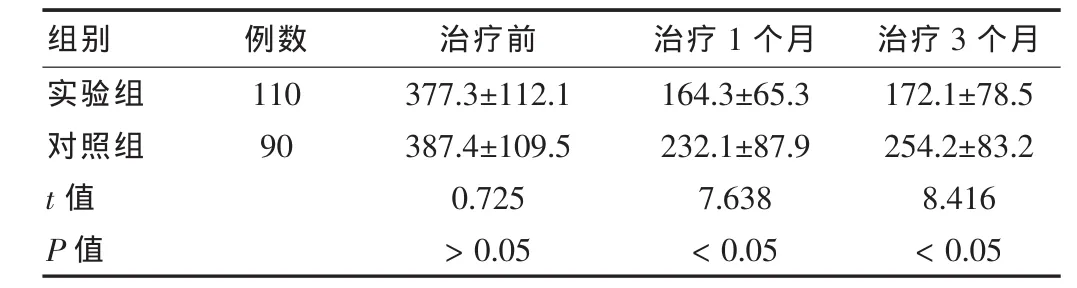
表2 两组患者治疗前后月经量比较(,mL)
组别 例数 治疗前 治疗1个月 治疗3个月实验组对照组110 90 t值 P值377.3±112.1 387.4±109.5 0.725>0.05 164.3±65.3 232.1±87.9 7.638<0.05 172.1±78.5 254.2±83.2 8.416<0.05
2.3 两组患者随访2年并发症、症状缓解及复发情况比较
结果如表3所示,实验组患者症状缓解率优于对照组,子宫内膜息肉复发率少于对照组,差异有统计学意义 (P<0.05),而宫腔粘连、颈管狭窄情况两组比较,差异无统计学意义(P>0.05)。
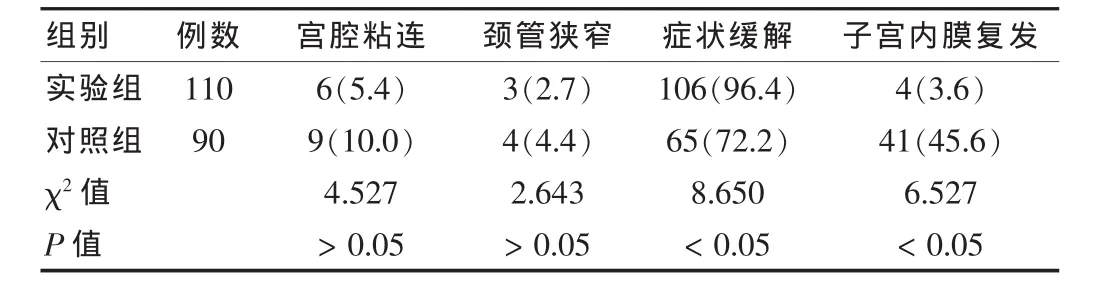
表3 两组患者随访2年并发症、症状缓解及复发情况比较[n(%)]
2.4 两组患者术后2年妊娠情况比较
23例不孕不育的患者(实验组13例,对照组10例)中术后2年内妊娠13例,其中,实验组患者10例,对照组患者3例,两组比较差异有统计学意义(χ2=4.669,P<0.05)。
3 讨论
子宫内膜息肉是由于子宫内膜过度增生并向宫腔内突出形成的一种炎性息肉,其可导致女性出现异常子宫出血以及不孕症等,患者主要临床表现为月经前后有少量阴道出血、月经不规律或月经量过多等。Huber等[5]对子宫异常出血的研究发现,子宫内膜息肉占第2位,仅次于子宫内膜异位综合征。国外研究发现,子宫内膜息肉的发生率在24%左右[6]。而国内大样本调查发现其发生率为5.7%[7]。
子宫内膜息肉主要的治疗目的是消除患者症状、摘除息肉降低其复发。在临床中由于子宫内膜息肉的症状无明显的特异性,故难以确诊。传统的超声检查可导致患者出现功能性失调性子宫出血,而传统刮宫术难以去除子宫基底层的息肉根部,而且刮出物多为破损组织,无法保证其完整性,从而对病理诊断造成影响。Cicinelli等[8]研究表明,盲目的实施刮宫术可导致患者子宫内膜息肉的残留率高达50%以上。Kebaili等[9]用宫腔镜对子宫内膜息肉的诊断研究发现,宫腔镜对子宫内膜息肉的敏感性为93.6%,刮宫为43.8%,B超为84.5%。提示宫腔镜对子宫内膜息肉的诊断有良好的敏感性。本研究中笔者采用宫腔镜联合B超进行诊断以及治疗,提高了子宫内膜息肉的切除效果。有研究显示,不孕症患者采用宫腔镜检查,子宫内膜息肉占宫内病变诱发不孕症的19%,当息肉切除后患者妊娠率明显增加[10-12]。在本研究中,实验组13例不孕症患者采用宫腔镜子宫内膜息肉电切术进行治疗后有10例(76.92%)在治疗2年后妊娠,表明对子宫内膜息肉不孕患者采用宫腔镜子宫内膜息肉电切术治疗,可有效提高其妊娠分娩率。对两组患者2年随访中息肉复发率比较,实验组患者治疗后2年内复发率为3.6%,而对照组为45.6%,差异显著,故认为采用宫腔镜子宫内膜息肉电切术对子宫内膜息肉进行治疗,可去除内膜基底层的息肉根部,从而降低其再次复发的可能。通过对200例复发性子宫内膜息肉患者临床治疗疗效以及2年随访分析,笔者认为对生育期复发性子宫内膜息肉患者采用不同术式治疗对其预后有较大影响。虽然宫腔镜定位刮宫术是一种简单、便捷以及并发症少的手术方式,但容易造成组织破损,从而对诊断产生一定的影响,而且其不能对息肉基底部进行清除,易导致高复发率。而腔镜子宫内膜息肉电切术具有定位准确、手术范围局限以及出血少等优点,尤其是其可对子宫内膜基底部进行清除,从而降低患者复发率以及再次手术的可能。
综上所述,笔者认为对复发性子宫内膜息肉患者采用腔镜子宫内膜息肉电切术进行治疗,可降低其复发率,并提高由于子宫内膜息肉所致不孕症患者的妊娠分娩率,值得在临床中推广。
[1]Grimbizis GF,Tsolakidis D,Mikos T,et al.A prospective comparison of transvaginal ultrasound,saline infusion sonohysterography,and diagnostic hysteroscopy in the evaluation of endometrial pathology [J].Fertil Steril,2010,94(7):2720-2725.
[2]宋军玲.宫腔镜电切术治疗子宫内膜息肉60例疗效分析[J].医药论坛杂志,2011,32(15):81-82.
[3]龚萍,金玲.经阴道彩超和宫腔镜检查诊断子宫内膜息肉的对比分析[J].中国医药导刊,2011,13(12):2092-2093,2095.
[4]芦亚萍.宫腔镜电切术治疗子宫内膜息肉128例临床分析[J].中华实用诊断与治疗杂志,2010,24(3):266-267.
[5]Huber AW,Santi A,Tersiev P,et al.Iatrogenic orifice transluminal endoscopic surgery (IOTES):managing uterine perforations at operative hysteroscopy[J].Fertil Steril,2010,94(5):1908-1909.
[6]Gulumser C,Narvekar N,Pathak M,et al.See-and-treat outpatient hysteroscopy:an analysis of 1109 examinations[J].Reprod Biomed Online,2010,20(3):423-429.
[7]宫雪梅.宫腔镜电切术联合米非司酮对子宫内膜息肉的疗效分析[J].中国妇幼保健,2011,26(25):3974-3975.
[8]Cicinelli E,Tinelli R,Colafiglio G,et al.Reliability of narrow-band imaging (NBI)hysteroscopy:a comparative study [J].Fertil Steril,2010,94(6):2303-2307.
[9]Kebaili S,Dhouib M,Chaabane K,et al.Exploration of post-menopausal uterine bleeding.Hysteroscopy-histology correlation in 94 cases[J].Sante,2010,20(2):99-104.
[10]Elfayomy AK,Habib FA,Alkabalawy MA.Role of hysteroscopy in the detection of endometrial pathologies in women presenting with postmenopausal bleeding and thickened endometrium [J].Arch Gynecol Obstet,2012,285(3):839-843.
[11]张莹,刘洁,崔月梅.宫腔镜电切术诊治子宫内膜息肉的临床应用[J].河北医药 2010,32(18):2516-2517.
[12]叶丽华,吴翊群.宫腔镜在女性不孕症中的应用——附276例病例报告[J].中外医学研究,2010,8(30):26-27.

