685株病原菌分布及药物敏感性分析
刘协萍,刘惠娟,吴益明
为了解我院病原菌分布及耐药情况,笔者对医院2010年1月至2011年6月住院患者标本分离出的685株病原菌分布及其药物敏感性试验结果进行回顾性分析,总结如下。
1 资料与方法
1.1 标本来源
选取2010年1月至2011年6月所有住院患者的细菌培养及药物敏感性试验标本,主要来源于痰、血、尿、伤口分泌物、引流液、粪及其他标本。
1.2 细菌鉴定及药物敏感性试验
ATCC25922大肠埃希菌、ATCC27856铜绿假单胞菌和ATCC25923金黄色葡萄球菌等标准质控菌株由江苏省临床检验中心提供;细菌培养鉴定按《全国临床检验操作规程》进行,药物敏感性试验操作及结果判定按2008CLIS相关标准进行;全自动VITEK鉴定仪由法国生物梅里埃公司提供,主要试剂采用GNI+,GPI,ANI,GNS -143,GPS-119、血琼脂、巧克力平板、MH琼脂及鉴定微量管,均由杭州天和公司提供。药物敏感性试验结果利用WHONET软件进行分析。
2 结果
2.1 细菌分布
共分离出细菌685株。革兰阴性杆菌335株,占48.90%;革兰阳性球菌187株,占27.30%;真菌162株,占23.65%。医院前10位病原菌构成比见表1。
2.2 病原菌耐药情况
革兰阳性球菌:共分离金黄色葡萄球菌91株,其中耐甲氧西林金黄色葡萄球菌(MRSA)菌株33株,占36.30%;耐甲氧西林凝固酶阴性葡萄球菌,占50% ~80%;共分离出产β-内酰胺酶菌株83株,阳性率占97.60%。提示我院葡萄球菌对青霉素全部耐药,对氯洁霉素、红霉素耐药率在52.90%以上。药物敏感性试验结果见表2。
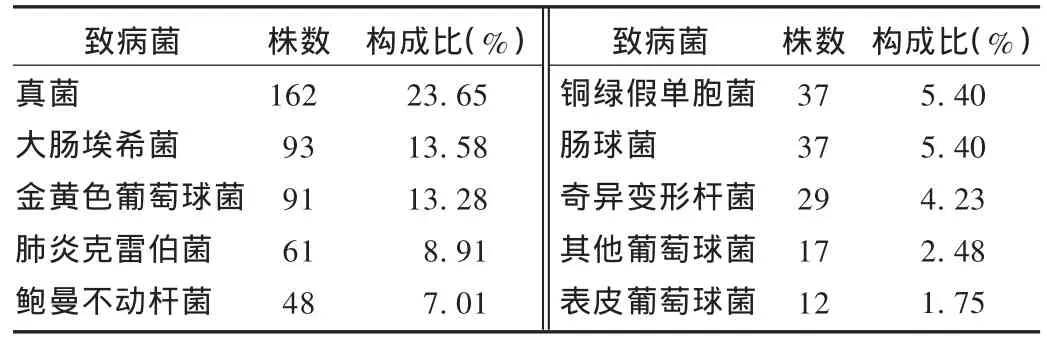
表1 医院前10位病原菌构成比
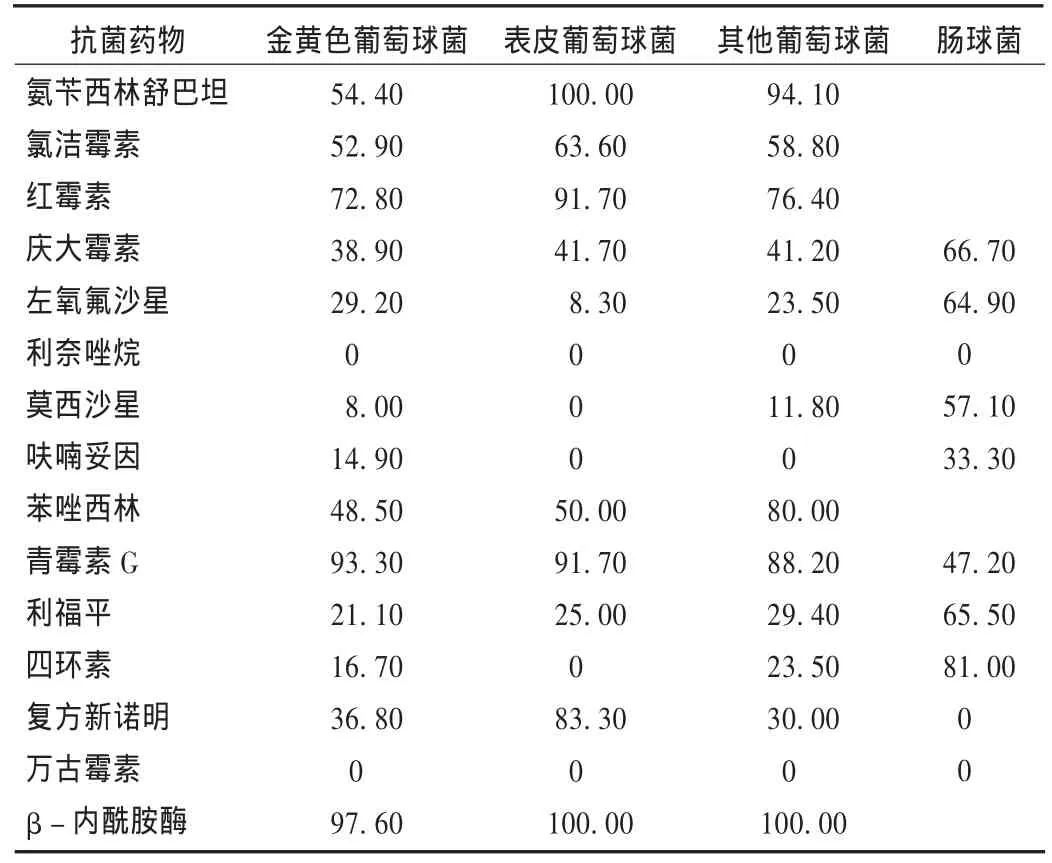
表2 主要革兰阳性球菌对常用抗菌药物的耐药率(%)
革兰阴性杆菌:调查期内共检测到166例超广谱β-内酰胺酶(ESBLs),阳性率占48.20%。其中大肠埃希菌、肺炎克雷伯菌产超广谱 β-内酰胺酶(ESBLs)检出率分别占 64.50%和21.30%。药物敏感性试验结果见表3。
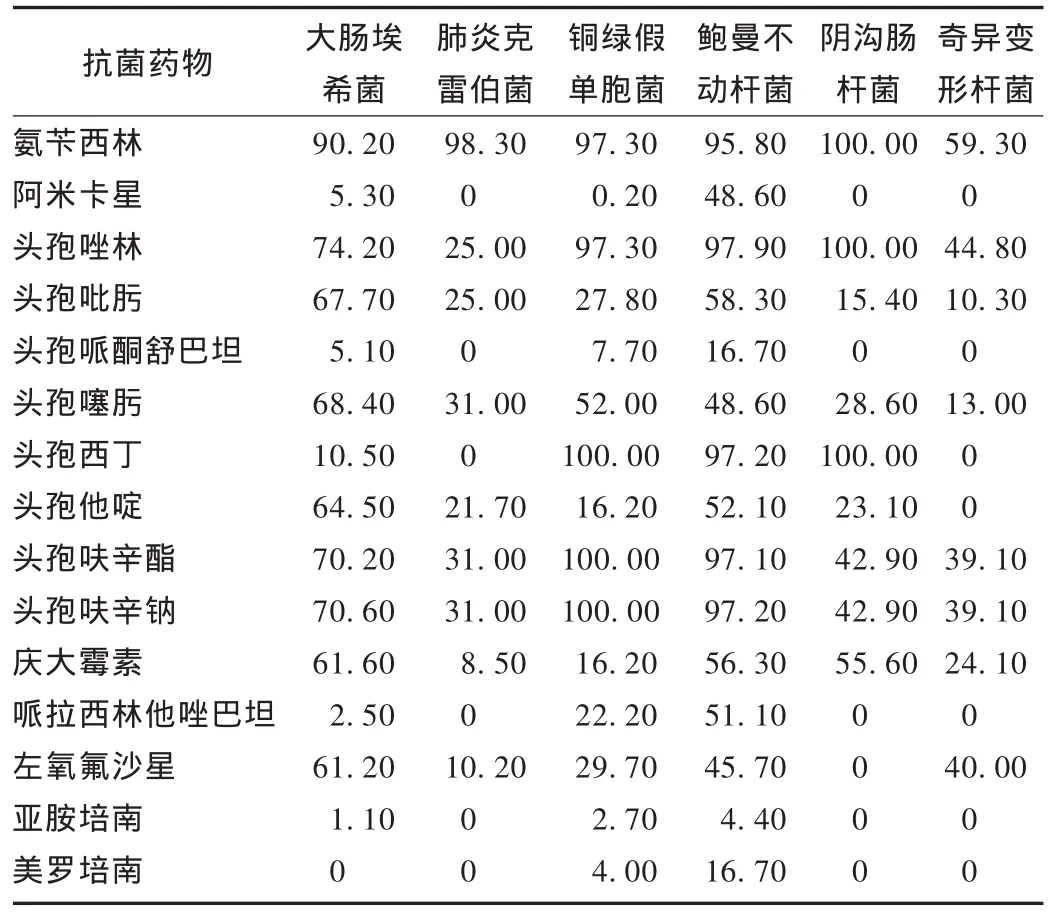
表3 主要革兰阴性杆菌对常用抗菌药物的耐药率(%)
肿瘤科真菌检出率显著高于全院其他科室,肿瘤病区统计期内共检出112株真菌,且以痰、咽拭子标本为主。
3 讨论
本资料显示,我院院内感染病原菌以革兰阴性菌为主,其次是革兰阳性菌、真菌;所有葡萄球菌均对利奈唑胺、万古霉素敏感;除肠球菌外,大多数革兰阳性球菌对莫昔沙星、呋喃妥因、四环素的耐药率为0% ~23%;葡萄球菌产酶率接近100%;凝固酶阴性葡萄球菌耐药现象比金黄色葡萄球菌更为普遍;耐甲氧西林菌株(MRS)分离率也较高,为48.50% ~80.00%,由于MRS对青霉素类,β-内酰胺/β-内酰胺酶抑制剂、复方制剂、头孢菌素类、碳青霉烯类药物和氨曲南均耐药,所以这些药物在体外显示敏感时也应向临床报告耐药[1]。
革兰阴性杆菌对氨苄西林普遍不敏感,耐药率均在59.30%以上;多数对阿米卡星、碳青酶烯类、头孢哌酮舒巴坦的敏感性较高,耐药率0% ~16.70%;鲍曼不动杆菌除对碳青酶烯类、头孢哌酮舒巴坦较敏感外(耐药率4.40% ~16.70%),对其他各类抗菌药物表现出多重耐药,耐药率不低于45.70%。鲍曼不动杆菌对抗菌药物的耐药性呈增长趋势,尤其是对碳青酶烯类抗生素耐药。研究发现滥用头孢菌素类、碳青霉烯类抗生素可导致泛耐药鲍曼不动杆菌感染的暴发流行,故治疗鲍曼不动杆菌感染时,临床应根据药物敏感性试验选用抗菌药物或限制使用亚胺培南[2]。铜绿假单胞菌对阿米卡星、庆大霉素、亚胺培南有较高的敏感性,耐药率0.20% ~16.20%,故氨基苷类药物仍可被认为是治疗铜绿假单胞菌感染较好的抗菌药物。大肠埃希菌对青霉素类、头孢菌素类耐药严重,达到了64.50%以上,但对于β-内酰胺酶抑制剂(舒巴坦、他唑巴坦)、碳青酶烯类基本敏感,与文献报道相符[3]。肺炎克雷伯菌多药耐药发生率明显较大肠埃希菌低,除对氨苄西林表现为天然耐药外[1],对其他β-内酰胺类抗菌药物的耐药率较低,均在30%以下,且对亚胺培南、哌拉西林他唑巴坦高度敏感。
我院肿瘤病区病原菌真菌的检出率在本调查期内为112株,占23.65%。由此可见,真菌感染确已成为肿瘤患者院内感染的重要病原菌,真菌作为机会致病菌,能引起免疫受损患者感染,甚至危及生命。如曾有1例鼻咽癌患者进行放疗时出现口腔真菌感染,最后死于真菌性脑炎。过去大家都认为真菌感染无需做药物敏感性试验,随着真菌感染患者的增加,抗真菌药物使用增多,耐药菌的产生也屡见报道[4]。据此,建议增加真菌药物敏感性试验。
根据以上分析,医院相关部门应认真落实抗菌药物耐药预警机制,时刻关注医院细菌药物敏感性分析、耐药菌监测报告,临床医生根据药物敏感性试验结果制订合理的治疗方案,提高感染治愈率,以减少和延缓细菌耐药性的发生。
[1]王爱霞.抗菌药物临床合理应用[M].北京:人民卫生出版社,2008:22,52.
[2]秋 爽,宋志香,殷显德.泛耐药鲍曼不动杆菌的临床分布及药敏结果分析[J].山东医药,2010,50(27):65 -66.
[3]王凤平,陈 清,吴奎海,等.临床分离大肠埃希菌耐药机制和基因分型研究[J].中国实验诊断学,2011,15(2):293 -297.
[4]李佩章,陈艳华,陆一平.肿瘤患者医院感染病原菌分布及耐药性分析[J].中华医学感染学杂志,2008,18(12):1 764 -1 765.

