进展期胃窦癌No.14v组淋巴结转移规律的研究*
梁晖 周志伟 陈于明 莫海山 许卫国
胃癌是临床上常见的恶性肿瘤,淋巴结转移是胃癌的一个主要途径,大量临床资料证实,大范围淋巴结清扫在某种程度上能延缓患者的生命[1]。胃癌发生率最高的部位是胃窦。本研究通过对50例进展期胃窦癌按照《日本胃癌处理规约》13版行标准的D2根治术,研究进展期胃窦癌(胃L区肿瘤)No.14v组淋巴结的转移规律,目的是对胃窦癌D2根治术是否行No.14v组淋巴结清扫提供一定的参考依据,使胃窦癌手术指征及手术方式的更加合理化,从而进一步规范胃癌的外科治疗。
1 资料与方法
1.1 一般资料 选取2009年3月-2011年9月收治的胃癌患者,术前作胃镜检查并取活检证实,全部病例都做腹部CT平扫加增强加三维成像检查,初步了解肿瘤周围淋巴结转移情况和其他脏器浸润情况。除外有远处转移及有手术禁忌证的病例,有手术指征的进展期胃窦癌的共50例,其中男32例,女18例;年龄37~71岁,平均51.1岁,行D2根治性手术,术中常规清扫NO.14v组淋巴结,术后将各组淋巴结分别送检行病理学检查。
1.2 No.14v组淋巴结清扫方法 沿结肠中动脉向上分离达胰腺下缘,牵拉胰腺下缘,显露肠系膜上静脉主干,肠系膜上静脉根部淋巴结为No.14v淋巴结。清扫范围:向上至胰腺下缘,向下至结肠中静脉,向左至肠系膜下静脉左缘,向右至肠系膜下静脉与胰十二指肠下前静脉的汇合部。
1.3 检测指标 No.14v组淋巴结转移情况、No.6淋巴结转移情况、肿瘤浸润深度、肿瘤TNM分期、肿瘤直径及肿瘤分化程度。
1.4 病理检测 肿瘤原发灶及检出的淋巴结均经10%中性福尔马林固定,其中淋巴结按站、组分别收集、制片、常规HE染色,系统病理检查。
1.5 统计学处理 采用SPSS 18.0软件进行统计分析,计数资料采用 字2检验或Fishern分确切概率法检验,P<0.05为差异有统计学意义。
2 结果
术前CT检查发现No.14v组淋巴结转移阳性率为2%,假阴性率为12%。进展期胃窦癌No.14v组淋巴结转移率为12%。No.6淋巴结转移阳性者No.14v组淋巴结转移率24%,No.6淋巴结转移阴性者No.14v组淋巴结转移率3%。No.14v组淋巴结转移与No.6淋巴结转移、肿浸润深度、肿瘤TNM分期及肿瘤直径有关(P<0.05),而与肿瘤分化程度无关(P>0.05)。见表 l。
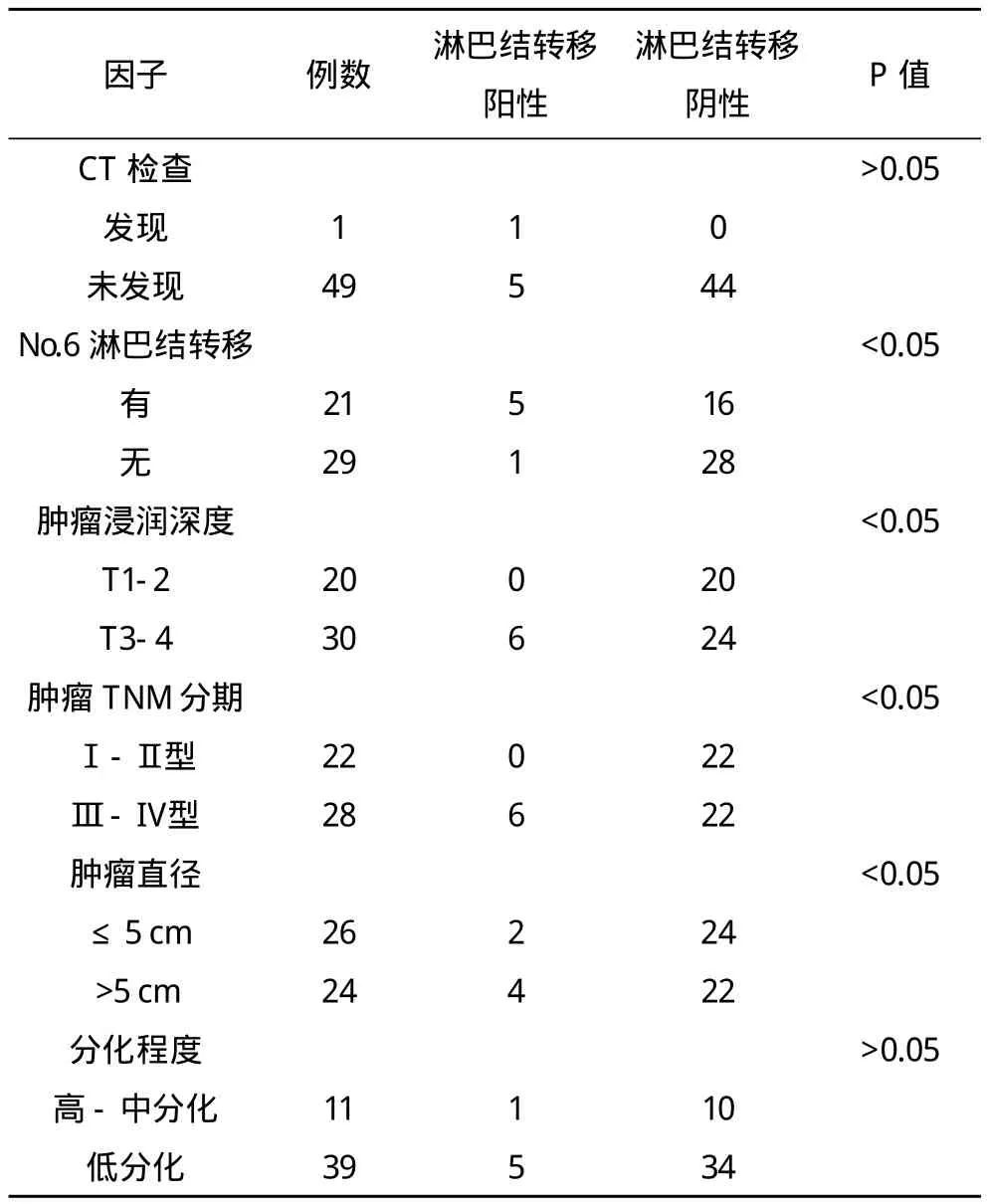
表1 No.14v组淋巴结转移与CT、病理及No.6组淋巴结转移情况的关系 例
3 讨论
目前,胃癌死亡率居各种恶性肿瘤之首,胃癌最常见的转移途径是淋巴结转移,东西方学者对胃癌淋巴结清扫范围至今尚未达成统一。《日本胃癌处理规约》[2]将No.14v组淋巴结列为第2站淋巴结,从而明确了No.14v组淋巴结在清扫范围之内。日本学者认为,扩大淋巴结清扫术可显著延缓患者的生命,尤其是清扫已发生转移的淋巴结[3],但西方学者却认为淋巴结清扫并不能显著改善预后[4]。有研究发现,过多的清扫区域淋巴结,会使淋巴系统的屏蔽作用遭到破坏,使其失去对肿瘤的免疫能力,有将手术缩小的趋势[5]。我国目前大部分胃窦癌根治术的标准淋巴结清扫术式为D2,第二站淋巴结仅包括No.1、7、8a、9组,No.14v组淋巴结是否属于胃窦癌的第2站淋巴结,国内近10年的文献未统一[6]。毛征伟等[7]研究认为,No.6组淋巴结有向No.14v组淋巴结转移的倾向,将No.14v组淋巴结列入胃窦癌D2清扫范围是合理的。但朱海涛等[8]研究认为,No.14v组淋巴结虽然与No.6组淋巴结的转移相关性高,但其本身的转移率却较低,建议行术中活检后再决定是否清扫No.14v组淋巴结,因该淋巴结清扫的难度和风险均较高[9]。胃癌淋巴结转移与肿瘤发生部位、Barrmann分型、肿瘤的大小和浸润深度有一定的相关性[10],所属区域的上一站淋巴结的术中活检,对下一站淋巴结转移的预测有一定的临床指导意义[11]。《日本胃癌处理规约》规定,No.14v淋巴结阳性为远处转移,D2手术无需进行清扫,但经随访发现14v组淋巴结发生转移的患者,清扫后长期生存率较高,因此对于14v组淋巴结清扫的临床意义不能完全予以否认,还需进一步研究[12]。有研究发现,胃下部癌No.14v淋巴结存在较高的转移率及微转移率[13],本研究发现也发现进展期胃窦癌No.14v组淋巴结转移率为12%。
本研究发现,CT对14v组淋巴结转移诊断的准确性不高,不能完全依靠CT判断胃窦癌14v组淋巴结的转移。有研究也发现,CT结果为阴性时,仍然有第14v淋巴结的转移[14]。在解剖学上,No.6淋巴结与No.14v淋巴结之间缺少中间淋巴结联系,使得幽门下方No.6淋巴结的部分淋巴直接回流到No.14v淋巴结,因此,No.6淋巴结转移阳性者,No.14v组淋巴结转移的可能性也高。本研究发现,No.6淋巴结转移阳性者,No.14v组淋巴结转移率为24%。有研究也认为,由于No.6淋巴结是胃窦癌最易出现转移的淋巴结,所以No.14v淋巴结亦存在一定的转移风险[15]。
CT对14v组淋巴结转移的诊断准确性不高,进展期胃窦癌No.14v组淋巴结转移率较高,No.6淋巴结转移阳性者No.14v组淋巴结转移率高,No.14v组淋巴结转移与No.6淋巴结转移、肿浸润深度、肿瘤TNM分期及肿瘤直径有关。尽管如此,进展期胃窦癌根治是否需行No.14v组淋巴结清扫还需作进一步的综合研究。
[1]Kasakura Y, Mochizuki F, Wakabayashi K, et al. An evaluation of the effectiveness of extended lymph node dissection in patients with gastric cancer: a retrospective study of 1403 cases at a single institution[J]. J Surg Res, 2002,103(2):252-259.
[2]陈峻青.日本胃癌处理规约第13版重要修改内容简介[J].中国实用外科杂志,2002,20(1):60-62.
[3]Roukos D H, Lorenz M, Encke A. Evidence of survival benefit of extended(D2)lymphadenectomy in Western patients with gastric cancer based on a new concept: a prospective long-term follow-up study[J]. Surgery,1998,123(5):573.
[4]Cuschieri A, Fayers P, Fielding J, et al. Postoperative morbidity and mortality after D1 and D2 resections for gastric cancer[J]. Lancet,1996,347(9007):995-999.
[5]Lee J. No therapeutic effect of extended lymph node dissection for gastric cancer[J]. J Clin Oncol,2005,23(7):1592-1593.
[6]林峰,吴伍林.中国临床肿瘤学教育专辑[M].北京:中国协和医科大学出版社,2007:319-322.
[7]毛征伟,陈峻青,王舒宝,等.胃下部癌淋巴结转移规律及其临床意义[J].中华胃肠外科杂志,2002,10(1):24-27.
[8]朱海涛,赵宣良,吴云飞,等.胃癌各组淋巴结的转移特点及其在实施合理根治术中的指导意义[J].中华肿瘤杂志,2008,15(11):863-865.
[9]高橋 滋ほか.進行胃癌に对すゐ系統的旁大動脈周圍ソペ節郭清の適症と遠隔成績[J].癌の臨床,999,45(7):701-707.
[10]恩藏戈·杰西,詹文华,汪建平,等.进展期胃癌的淋巴结转移特点及其临床意义[J].中华胃肠外科杂志,2006,6(6):506-509.
[11]Lee J H, Ryu K W, Kim C G, et al. Sentinel node biopsy using dye and isotope double tracers in early gastric cancer[J]. Ann Surg Oncol,2006,13(9):1168-1174.
[12]胡祥.日本《胃癌治疗指南》(第3版)解读[J].中国实用外科杂志,2010,30(1):27-29.
[13]徐克锋,周岩冰,李宇,等.胃下部癌No.14v淋巴结转移及微转移研究[J].中华胃肠外科杂志,2011,14(2):125-127.
[14]李国立,郑玲,刘福坤,等.胃癌淋巴结转移的CT分组定位诊断法[J]外科理论与实践,2003,10(3):228.
[15]Tokunn M, ahyama S, HikiN, et al. Can superextended lymph node dissection be justified for gastyic cancer with pathologically positive para-aortic lymph nodes?[J]. Ann Surg Oncol,2010.17(8):2031-2036.

