腹腔镜下前列腺癌根治术中控尿功能的保护
吴 凯,马 晖,米 沙
前列腺癌是老年男性最常见的泌尿系统肿瘤之一[1]。前列腺癌根治术(radical prostatectomy,RP)是治疗局限性前列腺癌的标准方法。近年来,随着腔镜技术的发展,腹腔镜下前列腺癌根治术(1aparoscopic radical prostatectomy,LRP)逐渐取代开放手术而成为主要的手术方式,术后尿失禁是影响患者生活质量的重要并发症。我们在常规根治术的基础上进行了技术改进,效果满意,现报道如下。
1 资料与方法
1.1 一般资料
2008年1月至2012年1月共行LRP患者56例,年龄55~83岁,中位年龄68岁。因排尿困难、反复肉眼血尿或体检发现血清前列腺特异性抗原(PSA)升高入院。PSA 5~51 ng/mL,平均 9 .9ng/mL;前列腺体积42~118 mL,平均51 mL;术前均经B超引导下直肠前列腺穿刺活检(6针法和12针法)确诊。Gleason评分均≤7分;盆腔MRI或CT检查,全身核素骨扫描,胸部X线或CT检查均未发现转移灶。肿瘤临床分期:T1a~T1b5例(9%),T1c17例(30%),T2a7例(13%),T2b6例(11%),T2c21例(38%)。前期16例按LRP标准术式操作(标准组),后期40例在标准LRP术基础上进行了改良(改良组)。
1.2 手术方法
1.2.1 标准组 患者取仰卧位,腰部垫一约10 cm厚的枕头,头低脚高位20°~30°,气管插管,全麻。两腿分开,监视器置于患者脚端。建立气腹,下腹放置4~5个Trocar通路。游离两侧精囊,分离Denonvillier筋膜,沿直肠前脂肪层分离至前列腺尖部,使前列腺后侧面与直肠分离,进入前列腺直肠间隙。膀胱内注水100 mL,沿膀胱轮廓的外缘分离显露膀胱前壁和侧壁,切开两侧盆筋膜,分离前列腺侧壁,抽出膀胱内液体,缝扎耻骨后血管复合体。超声刀在前列腺与膀胱颈交界处横断膀胱颈前壁和后壁,显露膀胱后间隙。提起双侧精囊,用双极电凝钳凝固前列腺血管蒂。游离前列腺侧后壁,在耻骨血管复合体下方剪断耻骨前列腺韧带(PPLs),显露后尿道。剪断后尿道,切除整个前列腺。用3-0可吸收线间断缝合(也可以用两头带针线连续缝合)膀胱颈与尿道,留置22号三腔Foleys尿管,适当加压牵引。拔除Trocar,将前列腺连同精囊一起取出。留置引流管。
1.2.2 改良组 (1)前列腺尖部的分离:分离前列腺尖部时不宜过深,避免使用超声刀以免损伤、灼伤控尿神经;将盆腔内筋膜向下切开至PPLs(PPLs)侧面后,以一锐性直角长钳沿前列腺尖部弧度,紧贴前列腺表面钳夹、切断、缝扎处理前列腺前筋膜,使PPLs保持完整;靠近提肛肌时,同样紧贴前列腺包膜分离,保留阴茎神经血管束;尿道直肠肌尽可能不分离,以免大出血损伤控尿复合体。(2)膀胱颈环状肌的保护:牵拉尿管的同时用超声刀触及前列腺,并由尖部向底部滑动,由硬变软处即为膀胱颈,超声刀在离断膀胱颈时注意保留膀胱颈有括约肌功能的环状肌纤维。(3)适当游离膀胱颈后唇:横行离断膀胱颈后唇,在Denonvillier筋膜和膀胱肌外层之间向膀胱颈近端方向适当游离,注意不要损伤输尿管。可使膀胱与尿道吻合在无张力下进行。(4)膀胱尿道吻合:吻合时以导尿管为引导,采用单股可吸收滑线自后尿道8点处行连续缝合,逆时针缝合7~8针后与第l针会合,确保每1针是黏膜对黏膜的对合方式。缝合后尿道时,助手向上顶起会阴部,使后尿道断端显露。最后将缝扎的耻骨血管复合体固定于吻合后的前壁。肥胖的病例,酌情做膀胱颈后唇成形,利于术后控尿。
1.3 术后处理 术后常规心电监护,静脉输注抗生素,慎用止血药物,以免下肢静脉血栓形成。检查尿管,保持引流通畅。肛门排气后口服抗雄激素药物辅助治疗。术后2~3 d拔除腹腔引流,1周后复查尿道膀胱造影,若无造影剂外溢可拔除导尿管。术后3周复查血清PSA,PSA<0.3 ng/mL时可停用抗雄激素药物,第1年每隔3个月门诊随访,复查血清PSA和直肠指检,同时注意排尿情况,以后每半年门诊随访。
1.4 观察指标
比较两组手术时间、出血量、手术并发症发生率、尿管留置时间、住院时间以及术后30天控尿率、60天控尿率、90天控尿率,控尿以白天和晚上均无尿失禁,无需任何尿垫为标准。
1.5 统计学方法
2 结果
56例手术均获成功。A组术中发生耻骨后静脉丛大出血2例,直肠损伤2例,吻合口狭窄1例,手术并发症发生率31.3%(5/16)。B组发生膀胱尿道吻合口狭窄1例,输尿管损伤1例,膀胱损伤1例,手术并发症发生率7.5%(3/40)。两组临床参数相比,改良组手术时间、出血量、手术并发症发生率、尿管留置时间、住院时间均比标准组少(P<0.05),而30天、60天、90天控尿率均高于标准组(P <0.05),详见表1。
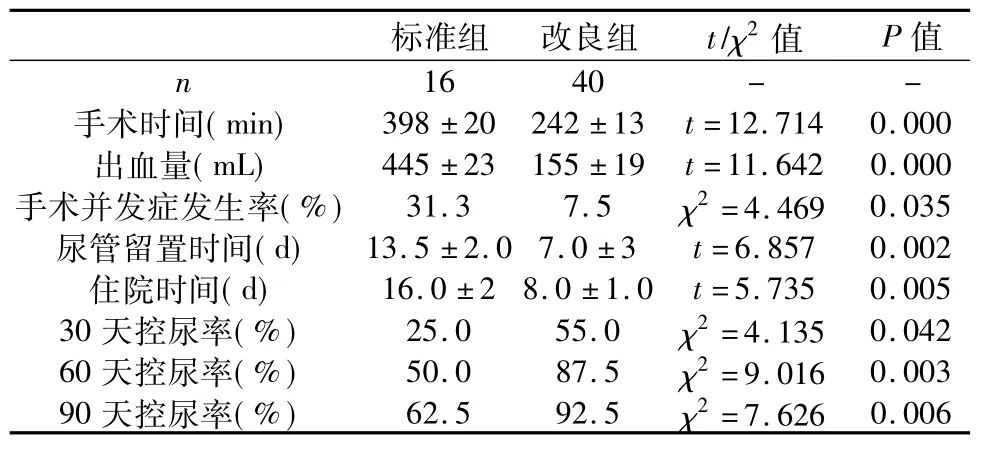
表1 两组临床参数比较
3 讨论
尿失禁是LRP术后最主要的并发症,严重影响患者的生活质量。随着腔镜技术水平的不断提高和前列腺癌随访系统的完善,保护控尿功能逐渐成为前列腺癌手术治疗领域的热点问题。
控尿神经及其起源神经(会阴神经或阴部神经)主要在肛提肌下方走行,大部分处于LRP的手术野外,一般情况下手术不会对此段神经造成损伤,故对控尿神经的保护主要集中于前列腺尖部。Hollabaugh等[2]发现术中注意保护控尿神经,可使术后患者的总控尿率达到98.3%,特别是可以明显加快术后早期控尿功能的恢复。改良组中,我们在分离前列腺尖部时避免分离过深,同时避免使用超声刀来保护控尿神经。
神经血管束在前列腺和精囊的后外侧走行于盆筋膜、肛提肌筋膜和Denonvillier筋膜所构成的三角形区域内,其远端紧贴于前列腺尖的侧面。保留神经血管束对术前性功能正常,术后有性功能要求且局限性的前列腺癌患者,有利于术后性功能的恢复。保留神经血管束同样可以有效改善控尿功能。Walsh等[3]在1982年首次将盆腔的解剖性手术引入RP,并提出了保留神经血管束的RP概念,取得良好效果。我们在改良术中,于靠近提肛肌时,紧贴前列腺包膜分离,可以避免损伤阴茎神经血管束。
耻骨前列腺韧带(PPLs)为锥形筋膜,有膀胱逼尿肌外层成分的参与,从耻骨联合后面延伸至膜部尿道近端的前部和前列腺尖部,通过悬吊机制维持尿道的位置及张力,维持膜部尿道的稳定性[4]。LRP中保留PPLs可降低术后尿失禁的发生率,其机制主要为增加术后功能性尿道长度和维持尿道闭合压。Stolzenburg等[5]报道通过此方法可将 LRP术后3个月的完全控尿率由48%提高至76%。Poore等[6]亦报道了在LRP中保留PPLs可明显改善患者术后早期的控尿功能。在本文改良组中,我们在分离前列腺尖部时以一锐性直角长钳沿其弧度,紧贴前列腺表面钳夹、切断、缝扎处理前列腺前筋膜,尽可能维持PPLs的完整性。
膀胱外纵肌在膀胱颈后方增厚,在侧方,外纵肌纤维向前绕过膀胱颈与对侧融合形成膀胱颈环状肌,具有括约肌作用。此外,尿道内口后方的膀胱壁与前列腺前肌纤维组织相继形成膀胱颈的环形结构,具有强大的括约肌功能。一些尿道外括约肌损伤的患者依靠此环形结构仍可维持控尿[7]。有研究发现在LRP术中注意保护膀胱颈,可以提高术后早期的控尿率[8-9]。另有学者指出保护膀胱颈可以降低术后膀胱颈挛缩的发生率,间接提高患者的控尿功能[10]。在改良术中,我们将超声刀由前列腺尖部向底部滑动,由硬变软处即为膀胱颈,在准确判断了膀胱颈的解剖位置后,在其下方离断,保留了有括约肌功能的环状肌纤维。
膀胱颈尿道吻合是LRP术中最为困难的手术步骤,但对于避免术后尿失禁具有重要的意义。LRP术后尿失禁的患者中33.8%伴有不同程度尿道狭窄[11]。术中应注意无张力吻合膀胱颈和尿道,保证黏膜对黏膜吻合,可以降低LRP术后尿道狭窄的发生率。膀胱颈尿道吻合的方式可依术者的习惯采取间断或连续缝合,注意吻合口缝隙不能过大。Walsh等[12]认为膀胱颈套叠是改善LRP术后早期控尿功能的重要技术改进,在Wille等[13]设计的一项前瞻性非随机对照研究中,术中行膀胱颈套叠组在LRP术后3个月控尿功能恢复明显强于传统膀胱颈尿道吻合组。我们在改良组术中适当地游离膀胱颈后唇,尽可能保证膀胱与尿道吻合在无张力下进行,缝合时以导尿管为引导,连续缝合,确保每1针均黏膜对黏膜。
总之,我们对本组病例在标准术式的基础上进行了技术改良,在处理前列腺尖部、膀胱颈以及膀胱尿道吻合时,注意保护控尿相关的神经、血管、韧带、肌肉,在膀胱尿道吻合时尽可能保证无张,且黏膜对黏膜吻合,使手术时间、出血量、手术并发症发生率、尿管留置时间、住院时间少于前期标准组(P<0.05),而30天、60天、90天控尿率均高于标准组(P<0.05)。
[1]Jemal A,Siegel R,Ward E,et al.Cancer statistics,2008[J].CA Cancer J Clin,2008,58(2):71-96.
[2]Hollabaugh RS Jr,Dmochowski RR,Kneib TG,et al.Preservation of putative continence nerves during radical retropubic prostatectomy leads to more rapid return of urinary continence[J].Urology,1998,51(6):960-967.
[3]Walsh PC.The discovery of the cavernous nerves and development of nerve sparing radical retropubic prostatectomy[J].J Urol,2007,177(5):1632-1635.
[4]Jarow JP.Puboprostatic ligament sparing radical retropubic prostatectomy[J].Semin Urol Oncol,2000,18(1):28-32.
[5]Stolzenburg JU,Liatsikos EN,Rabenalt R,et al.Nerve sparing endoscopic extraperitoneal radical prostatectomy-effect of puboprostatic ligament preservation on early continence and positive margins[J].Eur Urol,2006,49(1):103-111.
[6]Poore RE,McCullough DL,Jarow JP.Puboprostatic ligament sparing improves urinary continence after radical retropubic prostatectomy[J].Urology,1998,51(1):67-72.
[7]Marcovich R,Wojno KJ,Wei JT,et al.Bladder neck sparing modification of radical prostatectomy adversely affects surgical margins in pathologic T3a prostate[J].Cancer.Urology,2000,55(6):904-908.
[8]Deliveliotis C,Protogerou V,Alargof E,et al.Radical prostatectomy:bladder neck preservation and puboprostatic ligament sparingeffects on continence and positive margins[J].Urology,2002,60(5):855-858.
[9]Sakai I,Harada K,Hara I,et al.Intussusception of the bladder neck does not promote early restoration to urinary continence after non-nerve-sparing radical retropubic prostatectomy[J].Int J Urol,2005,12(3):275-279.
[10]Soloway MS.Re:urinary continence and pathological outcome after bladder neck preservation during radical retropubic prostatectomy:a randomized prospective trial[J].J Urol,2001,166(5):1838-1839.
[11]Sacco E,Prayer-Galetti T,Pinto F,et al.Urinary incontinence after radical prostatectomy:incidence by definition,risk factors and temporal trend in a large series with a long-term follow-up[J].BJU Int,2006,97(6):1234-1241.
[12]Walsh PC,Marschke PL.Intussusception of the reconstructed bladder neck leads to earlier continence after radical prostatectomy[J].Urology,2002,59(6):934-938.
[13]Wille S,Sobottka A,Heidenreich A,et al.Pelvic floor exercises,electrical stimulation and biofeedback after radical prostatectomy:results of a prospective randomized trial[J].J Urol,2003,170(2 Pt 1):490-493.

