40例小儿严重脓毒症患者死亡的危险因素分析
周新央 徐小龙
(1.慈溪市妇幼保健院,浙江 慈溪 315300;2.慈溪市人民医院,浙江 慈溪 315300)
严重脓毒症是PICU中的常见疾病,有“高患病率、高病死率、高治疗费用”的“三高”特点。本文回顾性分析40例(其中浙江省慈溪市妇幼保健院17例及浙江省慈溪市人民医院23例)严重脓毒症患儿的发病及救治情况,探讨严重脓毒症死亡的相关危险因素。
1 资料与方法
1.1 一般资料 选择2006年8月~2010年8月严重脓毒症患儿40例。脓毒症按照国际儿科脓毒症联席会议制定的小儿脓毒症标准进行诊断[1];严重脓毒症根据中华儿科分会急救组和中华急诊分会儿科组确定的“严重脓毒症为脓毒症加以下情况之一:心血管功能障碍;急性呼吸窘迫综合征;两个或两个以上心、肺以外的器官功能障碍”诊疗推荐方案进行诊断[2]。40例中男 22例,女 18例,年龄29天~18岁。存活 22例,死亡 18例,病死率45.0%。存活组男5例,女17例,年龄2个月~9岁,平均(6.10±5.20)岁;死亡组男8例,女 10例,年龄2个月~9岁,平均(4.73±4.52)岁。两组一般资料差异无统计学意义(P>0.05)。40例中30例(75.0%)有基础疾病,分别为:先天性心脏病17例(56.7%),血液系统恶性疾病6例(20.0%),早产儿低体质量儿 4例(13.3%),肾病综合征 2例(6.7%),中重度营养不良1例(3.3%)。40例原发病依次为支气管肺炎21例(52.5%),感染性腹泻11例(27.5%),中枢神经系统感染3例(7.5%),尿路感染3例(7.5%),扁桃体隐窝脓肿及软组织蜂窝组织炎1例(2.5%),两种及以上原发病并存者占6例(15%)。器官功能障碍情况:呼吸功能障碍23例(57.5%)、神经功能障碍12例(30%)、心血管功能障碍19例(47.5%)。
1.2 方法 入院24小时内检测并统计患儿原发疾病、基础疾病、感染部位、病原菌、体温、国内小儿危重病例评分(PCIS)、血小板计数、血清乳酸值、低蛋白血症、血糖 、并发症(ARDS/ALI、休克、MODS 受累脏器数)和治疗措施(1小时内抗生素应用和6小时目标复苏)。以上统计资料录入数据库分析。分析严重脓毒症死亡的相关因素。
1.3 统计学处理 应用SPSS 11.5统计软件包完成。计量资料以均数±标准差表示,采用两独立样本 t检验。计数资料采用 χ2检验。单因素分析中P<0.05的变量采用逐步引入剔除法,建立Logistic回归模型,计算出危险因素与死亡的优势比值(OR)及其95%可信区间(CI)。
2 结 果
2.1 严重脓毒症特点 并发脓毒性休克19例,呼吸窘迫综合征(ARDS)/急性肺损伤(ALI)23例;多脏器功能衰竭25例;伴1、2、3、4个脏器功能障碍的患儿分别为15例(死亡0例)、8例(死亡3例)、9例(死亡7例)、8例(死亡8例),病死率分别为 0%、37.5%、77.8%、100%,病死率随着脏器功能障碍的个数增加而增加。
2.2 死亡危险因素 单因素分析中与儿童严重脓毒症死亡相关的因素是:PCIS、血小板计数、低蛋白血症、血清乳酸值、血糖、1小时内抗生素应用、6小时内目标复苏、休克和MODS受累脏器数(P<0.01),而在性别、年龄、C反应蛋白、体温、基础疾病、P/F、ARDS/ALI、胃肠道功能障碍、细菌培养阳性方面无显著性差异(P>0.05)(表1)。通过Logistic回归分析,除去各因素间混杂影响,与儿童严重脓毒症死亡相关的因素包括:休克和MODS受累脏器数(表2)。
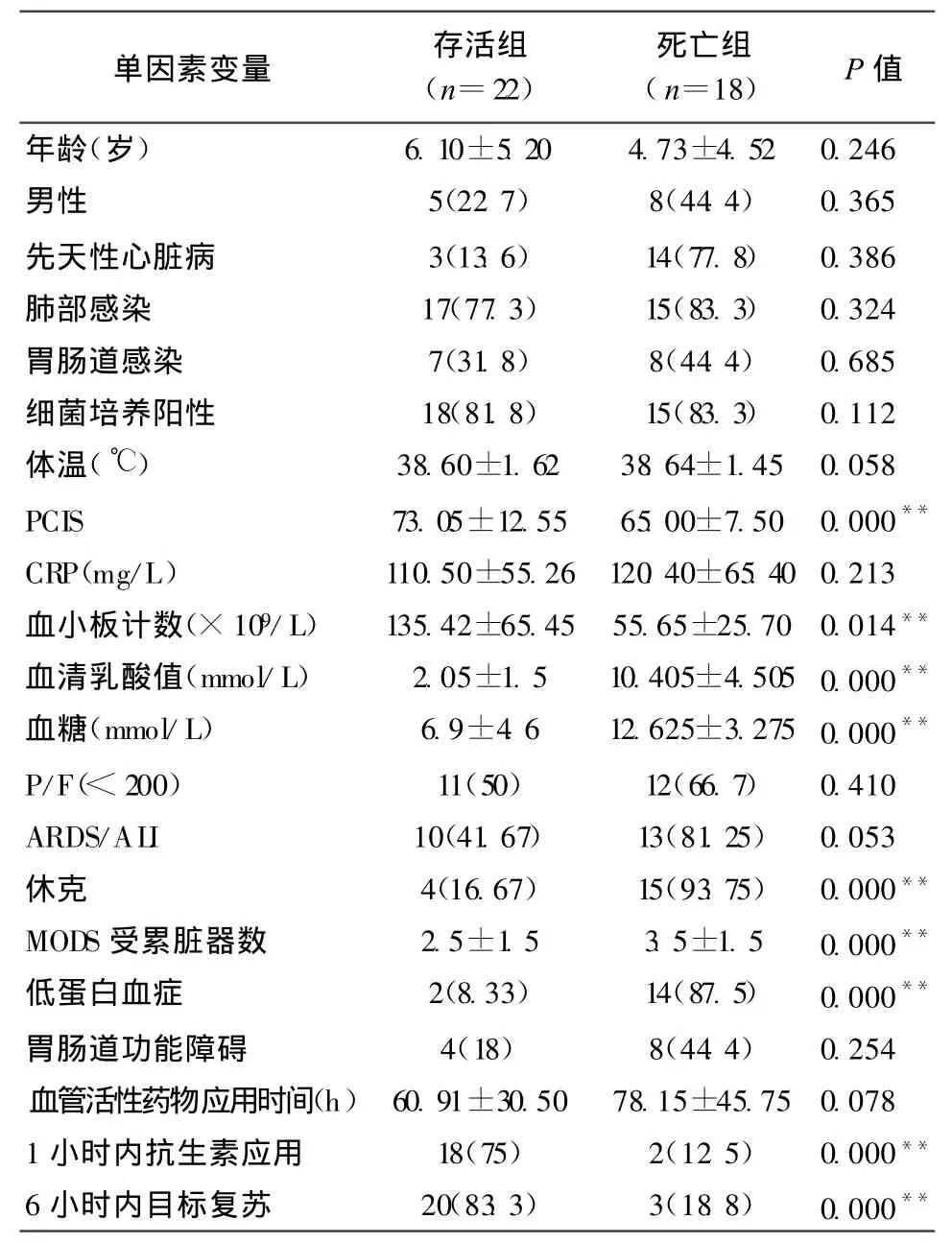
表1 严重脓毒症死亡相关的单因素变量分析(%)
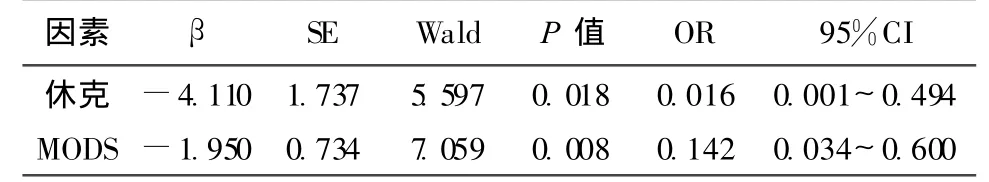
表2 严重脓毒症死亡相关的多因素Logistic回归分析
3 讨 论
本研究严重脓毒症患病率占危重抢救患者13.3%,病死率为45%,与国外报道10%~48%相似[3-5]。本文严重脓毒症最常见的原发病为支气管肺炎(52.5%),基础疾病以先天性心脏病为主(56.7%),而国内报道基础疾病以血液系统恶性疾病为主[6]。
本文单因素分析显示:休克、MODS受累脏器数、PCIS评分、血小板计数下降、血清乳酸值升高、血糖水平、低蛋白血症、1小时内抗生素应用、6小时内目标复苏是严重脓毒血症的危险指标(P<0.01)。
Logistic回归模型分析显示,最终儿童脓毒症的死亡危险因素是休克和MODS受累脏器数。脓毒性休克特别是难治性休克是死亡的危险因素,Butt[7]报道脓毒性休克病死率27%,起病24小时内发生严重休克病死率升至43%,一系列研究发现儿童脓毒症合并MODS预后不佳,其病死率随着功能障碍脏器数的增加而上升。Sáez-Llorcns等[8]通过研究815例脓毒症患儿发现,严重脓毒症合并MODS病死率为 66%,未合并MODS的病死率为32%(P<0.01),脓毒性休克合并MODS病死率为84%,未合并MODS病死率为 37%(P<0.01)。Watson等[9]对9675例严重脓毒症患儿的研究发现,脓毒症合并一个脏器功能不全时的病死率是7%,而合并4个及以上的脏器功能不全时的病死率升至53%。本文死亡组发生脏器功能障碍的数量显著多于存活组(P<0.01),说明小儿脓毒性休克的病死率与发生功能障碍的脏器数有关。
[1] Goldstein B,Giroir B,Randolph A,et al.International pediatric sepsis consensus conference:definitions forsepsis and organ dysfunction in pediatrics.Pediatr Crit Care Med,2005,6(1):2
[2] 中华医学会儿科学分会急救学组,中华医学会急诊医学分会儿科组,中华儿科杂志.儿科感染性休克(脓毒性休克)诊疗推荐方案.中国小儿急救医学,2006,13(4):313
[3] Leclerc F,Leteurtre S,Duhamel A,et al.Cumulative influence of organ dysfunctions and septic state on mortality of critically ill children.Am J Respir Crit Care Med,2005,171(4):348
[4] Finfer S,Bellomo R,Lipman J,et al.Adult-population incidence of severe sepsisin Australian and New Zealandintensive care units.Intensive Care Med,2004,30(4):589
[5] Vincent J L,Sakr Y,Sprung CL,et al.Spesis in European intensive care units:results of the SOAP study.Crit Care Med,2006,34(2):3
[6] Cheng B,Xie G,Yao S,et al.Epidemiology of severe sepsisin critically ill surgical patients in ten university hospitals in China.Crit Care Med,2007,35(11):2538
[7] Butt W.Septic shock.Pediatri Clin North Am,2001,48(3):601
[8] Sáez-Llorens X,Vargas S,Guerra F,et al.Application of new sepsis definitions to evaluate outcome of pediatric patients with severe systemic infections.Pediatr Infect Dis J,1995,14(7):557
[9] Watson RS,Carcillo JA,Linde-Zwirble WT,et al.Theepidemiology of severe sepsis in children in the United States.Am J Respit Crit Care Med,2003,167(5):695

