改良经皮腰椎间盘切吸术加综合治疗在腰椎间盘突出症中的应用分析
王 雪 陈 彦 钟先义
(湖北省宜昌市桃花岭医院介入科,宜昌市 443000)
改良经皮腰椎间盘切吸术加综合治疗在腰椎间盘突出症中的应用分析
王 雪 陈 彦 钟先义
(湖北省宜昌市桃花岭医院介入科,宜昌市 443000)
目的探讨提高经皮腰椎间盘切吸术(PLD)加综合治疗在腰椎间盘突出症中的疗效。方法将180例经CT或MRI确诊为腰椎间盘突出症的患者分为三组:常规组60例,严格按照手术适应证选择病例,采用常规方法进行单纯PLD手术治疗;综合组60例,采用常规PLD术+综合治疗;改良组60例,采用改进PLD术+综合治疗。改良组适应证为除外合并椎体滑脱、椎管内肿瘤、椎体转移性肿瘤等疾病的所有腰椎间盘突出病例。改进的手术方法为:①穿刺针尖端位于椎间盘中央偏后1/3处;②切吸过程中采取间断式切吸;③术毕将椎间盘内吸为负压。综合治疗方法为:药物、水针刀、骶疗、椎管内O3及胶原酶注射、牵引、针灸、红外线热疗等,根据不同病情分别采取不同方法对症治疗。结果三组术后7 d的优良率分别为51.7%、75%、91.7%;经6个月至2年的随访,优良率分别为73.3%、76.7%、96.7%。结论与常规PLD治疗相比,通过改进手术方法及辅以综合治疗腰椎间盘突出症,无论是近期疗效还是远期疗效均有明显提高,同时扩大了手术适应证。
腰椎间盘突出症;经皮腰椎间盘切吸术;改良术式;综合治疗;手术适应证
腰椎间盘突出症是临床常见病和多发病,经皮腰椎间盘切吸术(PLD)因其安全性高、疗效显著、治疗痛苦小而易被患者接受[1,2]。本院从2009年4月开始改进手术方法并辅以综合治疗60例,同时严格按照手术适应证筛选120例,施行单纯常规PLD术及常规PLD术+综合治疗进行治疗对比,收到了满意的疗效,扩大了PLD手术适应证,现报告如下。
1 资料与方法
1.1 一般资料 180例腰椎间盘突出症患者共分三组,常规单纯PLD术治疗60例(常规组),严格按照手术适应证筛选病例;常规PLD术+综合治疗60例(综合组);改良式PLD术+综合治疗60例(改良组);改良组符合手术适应证者仅36例,其余病例中分别或同时合并有多种PLD手术禁忌证,其中:椎管狭窄者29例,椎间盘突出症病史10年以上者43例,椎间盘出现空气征者25例,髓核脱入椎管内者19例,曾经做过化学溶核术、激光气化、臭氧及射频消融治疗者51例,合并韧带钙化者31例,突出并钙化者7例,外科手术复发者 9例。180例中男 87例,女 93例,年龄20 ~78 岁,病史2 周 ~18 年。L2、3节段突出 27 个,L3、4节段突出125个。L4、5节段突出156个,L5S1节段突出142个。单节段突出者19例,2个节段突出52例,3个以上节段突出109例。
1.2 手术方法 ①穿刺针的正确定位:常规和综合组手术方法依常规进行[3],穿刺针尖在正侧位透视下位于椎间隙中央为准。由于髓核位于椎间盘中央偏后侧,而椎间盘突出后,髓核位置更向后移,因此,改良组穿刺针的正确位置应是正位位于中央,而侧位位于中央偏后1/3处,此通道所切吸髓核组织的量才最大。②改良组采取间断切吸方法:当切吸通道建立后,首先用髓核钳尽可能多的钳除髓核。在切吸过程中采取间断切吸方法,即切吸1 min左右即松开脚踏开关停止切吸,使冲洗液不断进入椎间盘内,停止约30 s后再切吸,反复间断,直至冲洗液冲完,从而对盘内进行彻底冲洗切吸。同时左手将工作套管尽量朝四周推移,以最大面积地切吸髓核。③改良组术毕将盘内吸为负压:将自动椎间盘摘除器的工作套管改进,以方便接通吸引器胶管。切吸完毕后,接通负压吸引器塑胶吸管抽吸3 min,边抽吸边退套管,同时左手迅速用纱布块压住创面约10 min,以使盘内为负压并止血,便于变性变软之纤维环向盘内方向移位回纳。
1.3 综合治疗 ①水针刀疗法:运用吴汉卿长马蹄水针刀,术后在突出之椎间盘椎间孔处及沿坐骨神经痛点进行松解剥离。水针刀所配药物为:灯盏花素注射液4 mL、维生素B122 mL、夏天无注射液4 mL、2%利多卡因5 mL、曲安缩松40 mg;该疗法适合疼痛点固定明确的急性重症患者[4]。②骶疗:所用药物:2%利多卡因5 mL、维生素B122 mL、碳酸氢钠注射液5 mL、0.9%氯化钠10 mL、曲安缩松40 mg;局部消毒后经骶骨裂孔缓慢注入椎管内。该疗法适合病程较长、下肢麻木胀痛而疼痛点不固定或不明确的患者。③O3气体椎管注射:当麻醉穿刺针抵达椎间盘边缘时,回退穿刺针约5~10 mm,此时针尖正好位于椎间孔内,注入浓度为60 mg/L的O3气体20 mL,10 min后再行PLD术。④硬膜外腔后间隙置管注射胶原酶:切吸完毕后,按硬膜外麻醉法常规穿刺置管,由导管注入2%利多卡因5 mL、维生素B122 mL、0.9%生理盐水5 mL、曲安缩松20 mg;半小时后如病人无不适,即将胶原酶1 200 U溶入6 mL生理盐水中,经导管注入,共用1 h,注毕拔管,创面用无菌纱布包扎,并嘱病人俯卧休息[5]。该方法适合髓核突入椎管及CT检查显示盘内有空气征者。⑤脱水药物、牵引、针灸、红外线热疗等,于水针刀、骶疗等治疗后根据不同情况单独或联合应用。
2 结果
180例患者出院后均建立随访档案,进行6个月至2年电话随访,疗效判定标准按改良式Macnab的标准[6]制定评价方案。计数资料比较采用χ2检验,以P<0.05判断差异有统计学意义。本组治疗结果显示,综合组术后近期疗效明显提高(P<0.01),而远期疗效与单纯常规PLD术比较差异无统计学意义(P>0.05,见表1)。无论是近期还是远期效果,改良组明显高于常规组(P<0.01)。详见表1、表2。
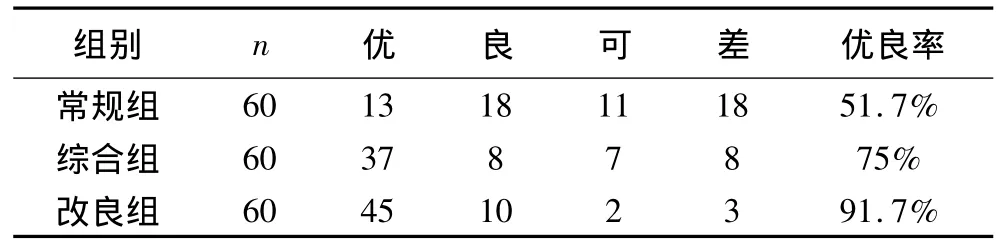
表1 180例患者术后7 d治疗效果比较

表2 180例患者术后6个月至2年治疗效果比较
3 讨论
影响PLD疗效的相关因素众多,许多学者从影像学改变、突出的部位与数量、适应证的选择、切吸的髓核量等诸多方面进行了研究,发现突出程度与临床症状并不成比例关系。同时PLD的疗效评定标准亦采用临床表现判定,而并非以影像学改变为依据。这主要是因为椎间盘突出症的致痛机制并非单一的机械性压迫原因,因而,探讨PLD手术临床疗效需从其致痛机制入手。目前认为腰椎间盘突出症的致痛机制主要有:①突出物直接压迫硬膜囊及神经根;②局部微循环障碍;③髓核刺激导致神经根水肿及无菌炎症;④脱出髓核的自身免疫反应等。已有研究表明,化学性炎症机制在腰椎间盘突出症根性疼痛中发挥着可能比机械压迫更重要、更直接的作用。椎间盘突出压迫神经时,患者往往出现感觉方面的异常,只有当神经根周围出现炎症、水肿、受其压迫物的刺激或压迫,方可出现疼痛症状[7,8]。因而,在治疗腰椎间盘突出症时,只有在直接解除压迫症状后,同时消除神经根的无菌炎症与水肿、改善局部微循环,才能收到较好疗效。研究中常规组术后7 d的优良率仅为51.7%,而综合组以及改良组的优良率分别为75%和91.7%,差异有统计学意义。这与腰椎间盘突出症的致痛机制十分吻合,说明治疗椎间盘突出症,加强对神经根周围水肿与无菌炎症的治疗非常重要。经6个月至2年随访,其远期优良率分别为 73.3%、76.7%、96.7%,显示综合治疗只能提高近期疗效,远期疗效并没有提高,说明改良式PLD术对提高腰椎间盘突出症的远期疗效具有重要意义,这一点主要是由于改良式PLD术比常规PLD术切除髓核更彻底,因而其远期疗效明显优于传统PLD术。
改进手术方法后,对提高疗效的作用:正常情况下,髓核位于椎间盘内偏后,当髓核突出时往往更向后移位,因而只有切割器在椎间盘内位于中心偏后,并尽量接近盘内纤维环后缘时,切吸髓核组织的量才最大;同时,间断切吸法可使冲洗液进到椎间盘内,再随同髓核一同吸出,从而对椎间盘进行彻底冲洗切吸,该切吸法对髓核变性甚至坏死的患者尤为重要;术后将盘内吸为负压,便于未切吸到的髓核和破裂变软的纤维环回纳,更进一步解除对脊髓和神经的压迫,从而收到更好的疗效。
水针刀松解术可解除神经根部位的粘连,所用药物经椎间孔直接注射到神经根部位及痛点,能迅速消除局部无菌炎症与水肿、促进局部血液循环、营养神经、促进受损神经恢复。O3强大的氧化功能,具有脱水、消除无菌炎症及镇痛的作用。其他药物治疗及针灸、热疗等也能促进无菌炎症吸收,迅速缓解症状,收到较好的近期和远期疗效。
手术适应证分析:①合并椎管狭窄者因其椎管横截面积先天性较小,来自外部的轻微压迫即可使脊髓或神经根受压,更易出现疼痛症状。膝皋军[9]认为椎管狭窄与椎间盘突出互为因果,通过施行PLD术后,能迅速降低其对神经的压迫,因而有较好的疗效。②对于髓核突入椎管或盘内出现空气证者,髓核和纤维环将不断突向椎管,加重病情,施行切吸术后即可避免髓核进一步突出,同时已突入椎管内的髓核经术后配合胶原酶溶解即可达到理想的效果。③对于外科手术复发者,Onik、Davis、Mirovsky和腾皋军等均运用PLD术对其进行了治疗,有效率达70% ~90%[9]。Onik认为一是这部分病人的硬脊膜瘢痕形成粘连,反而减少了髓核突出成游离块的概率,PLD术能迅速减压并改变髓核突出方向;二是由于硬脊膜粘连,椎间盘内压相对较小的改变就可使症状缓解;三是病人的心理因素,因对创伤较大的外科手术不满意,而创伤较小的PLD术却缓解了症状,病人容易满足[9]。④由于化学溶核术及激光气化、臭氧、射频等方法所能消除的髓核组织量有限,因而疗效欠佳[10]。根据我们切吸的51例经过溶核或椎间盘消融的病例情况看,术中仍可摘除大量髓核,其中有19例髓核颜色灰暗坏死。对于这类病人重新采用PLD术显得尤为重要,且能迅速收到满意疗效。总之,无论是突出合并钙化、韧带钙化或病史过长等患者,只要盘内还有残存髓核,将其摘除后辅以综合治疗便会收到好的疗效。
[1]Sahlstrand T,L¨onntoft M.A prospective study of preoperative and postoperative sequential magnetic resonance imaging and early clinical outcome in automated percutaneous lumbar discectomy[J].J Spinal Disord,1999,12(5):368 -374.
[2] Haaker RG,Senkal M,Kielich T,et al.Percutaneous lumbar discectomy in the treatment of lumbar discitis[J].Eur Spine J,1997,6(2):98-101.
[3] 李麟荪,贺能树.介入放射学[M].北京:人民卫生出版社,2001:305-326.
[4] 钟先义.急性重症腰椎间盘突出症的非手术治疗[J].颈腰痛杂志,2004,25(6):442.
[5] 李光新,陈桂华,李去芬,等.硬膜外腔后间隙置管注射胶原酶治疗腰椎间盘症75 例[J].颈腰痛杂志,2003,24(5):289.
[6] Schmid UD.Microsurgery of lumbar disc prolapse.Superior results of microsurgery as compared to standard and percutaneous procedures(review of literature)[J].Nervenarzt,2000,71(9):265 -274.
[7] 张文煜,郑祖根,高铁民,等.磷脂酶A2在腰椎间盘突出症髓核中表达及相关临床研究[J].颈腰痛杂志,2003,24(1):11 -13.
[8] Brisby H,Balague F,Schafer D,et al.Glycosphingolipid antibodies in serum in patienes with sciatica[J].Spine,2002,27(4):380 -386.
[9] 腾皋军.经皮腰椎间盘摘除术[M].南京:江苏科学技术出版社,2000:140-141.
[10]汪盛参.经皮腰椎间盘摘除术联合激光气化术治疗腰椎间盘突出症的探讨[J].影像诊断与介入放射学杂志,2006,15(3):149.
R 681.533.1
B
1673-6575(2012)05-0508-03
王雪(1986~),女,本科,主治医师,研究方向:颈腰痛。
2012-05-03
2012-06-21)

