脑出血患者体温和白细胞的变化及其对预后影响
孙祥荣,刘新,刘黎明,何仲春,吴碧华
(川北医学院附属医院神经内科,四川 南充 637007)
脑出血患者体温和白细胞的变化及其对预后影响
孙祥荣,刘新,刘黎明,何仲春,吴碧华
(川北医学院附属医院神经内科,四川 南充 637007)
目的:观察脑出血患者住院期间体温和白细胞的变化及对患者住院时间和院内死亡率的影响。方法:回顾性复习2011年1月至12月在我院住院的198例脑出血患者,登记白细胞计数和中性粒细胞比例、体温、感染并发症、住院时间和院内死亡率。结果:感染组白细胞异常、体温增高的发生率,住院时间和院内死亡率均高于非感染组(P<0.01),但两组体温升高持续时间无显著差异(P>0.01);无感染患者中,抗生素使用组和非使用组住院时间和院内死亡率无显著差异(P>0.05)。体温升高组的住院时间和院内死亡率均高于体温正常组(P<0.01),但非感染亚组体温升高并不增加死亡率(P>0.05)。白细胞异常组的住院时间和院内死亡率均高于正常组,非感染亚组结果相同(P<0.01)。结论:脑出血急性期以中性粒细胞为主的白细胞升高和体温增高较常见,但感染患者改变更明显;非感染患者预防使用抗生素不能改善患者预后。体温增高的患者预后较差,非感染患者的体温增高并不增加院内死亡率。白细胞总数和中性粒细胞比例升高的意义待进一步研究。
脑出血;体温;白细胞;住院时间;院内死亡率
脑出血是临床常见的脑血管病,较高的致残率和死亡率是本病的特点。感染是影响其预后的原因之一,早期治疗和预防感染尤为重要。现今,临床上不恰当的抗生素应用不仅不能改善患者预后,还可能继发二重感染加重病情等,甚至对人类的生存环境造成致命的危害。为此,我们选择白细胞和体温作为判断感染的重要指标,对我院脑出血患者进行回顾性分析以了解是否对脑出血患者治疗和预后具有指导意义。
1 资料和方法
1.1 临床资料
2011年1月至2011年12月在我院住院,经CT证实并符合第四届全国脑血管病分类标准的脑出血患者共198例,其中男性136例,女性62例,平均年龄46.9岁。回顾性记录白细胞计数(以白细胞总数大于10×109/L和/或中性粒细胞比例大于70%为异常)、体温(高于37.5℃为增高)以及高体温持续时间、住院时间和院内死亡率。
1.2 统计学分析
采用SPSS17.0统计软件,计量资料采用独立样本的t检验,计数资料采用卡方检验和非参数检验。P<0.05为差异有统计学意义。
2 结果
198例患者入院后完成至少一次血常规,其中56例单纯中性粒细胞比例升高,118例白细胞计数伴中性粒细胞比例升高,分别占统计病例的28.3%和59.6%。并肺部感染、泌尿系感染或褥疮合并感染43例(感染组)。感染组患者的白细胞异常和体温升高比例均高于非感染组,具有显著性差异(均P<0.01)。感染组的住院时间,院内死亡率均高于非感染组,具有显著性差异(P<0.01),而高体温持续时间两组无显著性差异(P>0.05)(表1)。
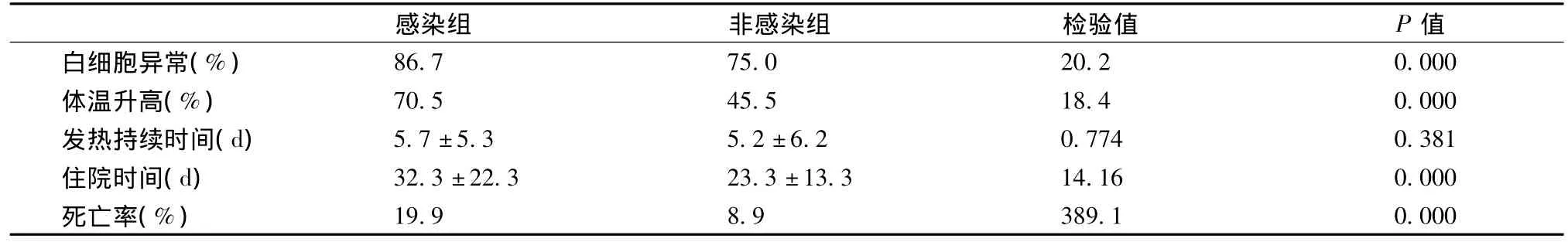
表1 感染组与非感染组结果比较
排除感染并发症并剔除部分资料不完整病例,分为抗生素使用组(33例)和非使用组(71例),两组住院时间分别为(23.1±11.2)d、(23.5±14.3)d,无显著性差异(P>0.05);两组院内死亡率分别为12.1%、11.7%,无显著性差异(P>0.05)。
体温升高组与体温正常组比较,体温升高组的住院时间和院内死亡率均高于体温正常组,具有显著性差异(P<0.01)。非感染患者亚组,高体温者的住院时间仍大于体温正常者,具有显著性差异(P<0.01),而院内死亡率二者无显著性差异(P>0.05)(表2)。
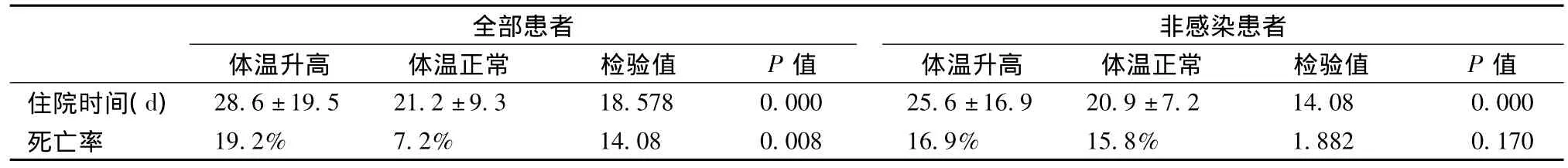
表2 体温升高组和正常组结果比较
白细胞异常组患者的住院时间和院内死亡率均高于白细胞正常组,去除合并感染的影响后,趋势相同,差异具有显著性(P<0.01)(表3)。
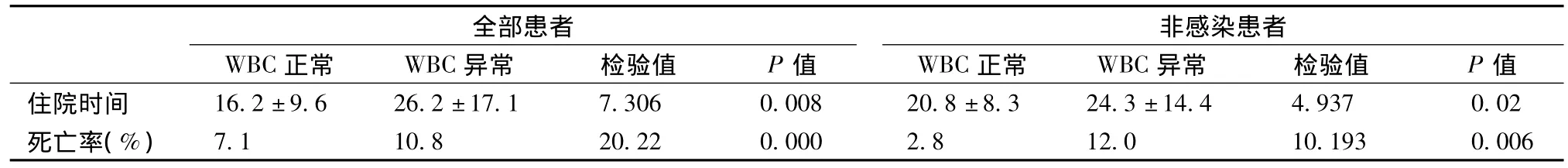
表3 白细胞异常组和正常组结果比较
3 讨论
脑出血后部分患者体温、血压、血糖、血氧饱和度和白细胞等生命体征、代谢及相关指标发生了不同程度的变化,但其机制并不完全明了[1],且其表现形式复杂,在疾病进程中所起的作用并未得到充分的认识。临床观察显示脑出血急性期以中性粒细胞为主的白细胞升高和体温增高较常见,而二者又是临床工作中判断感染的重要依据之一,能否从繁芜复杂的表象中判断是否合并了感染对及时准确的使用抗生素及指导治疗非常重要。
本临床观察结果显示,脑出血合并感染,无论从住院时间还是院内死亡率,均高于非感染患者。文献报道卒中后感染不仅增加住院费用和死亡率,而且神经功能和生活能力的恢复也差于未合并感染患者;因此,及时恰当的使用抗生素治疗,不会因感染影响患者预后[2]。ESPIAS[3]研究显示,卒中后左氧氟沙星对感染并发症的预防并不优于良好的护理。因此卒中的治疗不推荐实验以外的抗生素预防应用[2]。本观察结果显示,白细胞和体温增高在感染组仍显著高于非感染组,即使非感染患者中,仍有三分之二和近二分之一的脑出血患者出现了白细胞和体温升高。换言之,白细胞和体温升高对是否合并感染只有提示作用。Turaj等[4]研究结果显示脑出血患者中,体温与某些炎性标记物无相关性。因此,积极寻找其它线索如肺部症状和感染体征,小便的白细胞升高,褥疮创面的观察等非常重要。但这些表现出现相对较晚,寻找早期相对灵敏的感染标记是临床研究的重点。Seki等[5]研究发现脑出血患者的中性粒细胞功能相关的N-甲酰甲硫-亮氨酰苯丙氨酸水平与健康志愿者比较明显降低,且和血浆去甲肾上腺素浓度呈负相关。提示中风后中性粒细胞呼吸爆发的抑制可能是中风后感染并发症的重要机制之一。而白介素-10和单核细胞升高是缺血性中风并感染的标志[6]。
体温升高在中风患者很常见,且多数在发病后48 h内出现。本研究结果显示,50.5%的患者在发病后48 h内出现体温升高,其住院时间和院内死亡率均高于体温正常者,即使在排除合并感染后,高体温患者的住院时间仍较长。Turaj等[4]研究结果显示,出血性中风体温升高在中风后第一天和第二天的比例分别是33%和23%,高体温患者30 d和90 d的死亡率和神经功能恢复均差于体温正常患者。Seo等[7]报道在高血压脑出血中,体温升高并不增加脑出血的死亡率,本研究结果与该报道相似。但超早期高体温和功能预后不良有关,且与血肿体积相关,降温治疗可以改善近期预后[8-9]。
综上,脑出血急性期以中性粒细胞为主的白细胞升高和体温增高较常见,以感染患者改变更明显;非感染患者预防使用抗生素不能改善患者预后。体温增高的患者预后较差,非感染患者的体温增高并不增加院内死亡率。白细胞总数和中性粒细胞比例升高的意义待进一步研究。
[1]Wong AA,Read SJ.Early changes in physiological variables after stroke[J].Ann Indian Acad Neurol,2008,11(4):207-220
[2]Vargas M,Horcajada JP.Clinical consequences of infection in patients with acute stroke:is it prime time for further antibiotic trials[J].Stroke,2005,36(7):1495-1500
[3]Chamorro A,Horcajada JP,Obach V,et al.The Early Systemic Prophylaxis of Infection(ESPIAS)After Stroke study:a randomized clinical trial[J].Stroke,2006,37(2):461-465
[5]Seki Y,Sahara Y,Itoh E,et al.Suppressed neutrophil respiratory burst in patients with haemorrhagic stroke[J].J Clin Neurosci,2010,17(2):187-190
[6]Chamorro A,Amaro S,Vargas M,et al.Interleukin 10,monocytes and increased risk of early infection in ischaemic stroke[J].J Neurol Neurosurg Psychiatry,2006,77(11):1279-1281
[7]Seo W,Oh H.Comparisons of acute physiological parameters influencing outcome in patients with traumatic brain injury and hemorrhagic stroke[J].Worldviews Evid Based Nurs,2009,6(1):36-43
[8]den Hertog HM,van der Worp HB,van Gemert HM,et al.The Paracetamol(Acetaminophen)In Stroke(PAIS)trial:a multicentre,randomised,placebo-controlled,phaseⅢtrial[J].Lancet Neurol,2009,8(5):434-440
[9]Suzuki S,Kelley RE,Dandapani BK,et al.Acute leukocyte and temperature response in hypertensive intracerebral hemorrhage[J].Stroke,1995,26(6):1020-1030
The prognostic influnence of temperature and leukocytes after intracerebral hemorrhage
SUN Xiang-rong,LIU Xin,LIU Li-ming,HE Zhong-chun,WU Bi-hua
(Department of Neurology,Affiliated Hospital of North Sichuan Medical College,Nanchong 637007,Sichuan,China)
Objective:To observe the change of temperature and leukocytes in patients after intracerebral hemorrhage(ICH)and the relationship of hospital stays and mortality.MethodsThe retro-spective review of temperature,leukocytes,mortality and hospital stays on 198 inpatients with ICH(from January-December in 2011).ResultsLeukocytes,temperature,mortality,and hospital stays were higher in infected group than non-infected group(P<0.01),but the duration of high temperature of the two groups had no significant difference(P>0.01);The hospital days and mortality had no significant difference between the antibiotic group and the non-antibiotic group in patients without infection(P>0.05);The hospital stays and mortality were higher in patients with high temperature than those patients with normal temperature(P<0.01),At the the same time,however,hospital stays and mortality were also higher in patients with high leukocytes as compared to those patients with normal leukocytes(P<0.01),but the non-infectious group with high temperature did not increase mortality(P>0.05).Conclusion:Increased leukocytes,especially neutrophils,and high temperature in patients with cerebral hemorrhage are common.Antibiotics do not improve the ICH patients'prognosis.Patients with hightemperature have poor prognosis,but those with high temperature without infection do not increase the mortality.The role of leukocytes has yet to be further studied.
Intracerebral hemorrhage;Temperature;Leukocytes;Hospital stays;Mortality
1005-3697(2012)04-0310-03
R743.34
A
10.3969/j.issn.1005-3697.2012.04.002
国家十二五科技支撑课题(2011BA108BO5)
2012-05-12
孙祥荣(1974-),女,山东济宁人,硕士研究生,主治医师,主要从事脑出血的影像及神经介入研究。E-mail:sunxiangrong197407@163.com
时间:2012-7-80∶29
网络出版地址:http://www.cnki.net/kcms/detail/51.1254.R.20120708.0029.201204.310_002.html

