脑出血病人躁动症状的相关因素分析
张新苗 胡定波 唐玲 程枭 盖斌
躁动是脑出血患者急性期的常见临床表现,躁动会加重颅内出血、使颅内压增高导致病情恶化,增加高血压脑出血死亡率。躁动的诱发因素很多,少部分需要手术治疗,绝大多数通过内科保守治疗均可得以缓解或消除。因此,尽早地筛查躁动的诱发因素,并给予及时有效的治疗对于高血压急性脑出血患者的病情稳定、降低死亡率有着重要的临床意义。本文通过病例的回顾性分析,探讨高血压急性脑出血患者躁动的影响因素及其处理方法。
1 资料与方法
1.1 研究对象 选择2009年1月至2010年3月120例在我院住院的高血压急性脑出血患者120例作为研究对象,进行回顾分析,分为2组:躁动组86例,其中男51例,女35例,年龄44~81岁,平均(63.7±9.3)岁;对照组34例,其中男19例,女15例,年龄45~78岁,平均(64.6±10.7)岁。其中躁动组的入选标准为入院48 h内出现躁动的患者,对照组为不伴躁动的急性脑出血患者。2组年龄、性别差别无统计学意义(P>0.05)。躁动组又分为3个亚组:颅内高压亚组:31例,临床表现具有剧烈头痛、呕吐、视乳头水肿、意识改变等;中枢性情感障碍亚组:17例,以皮质下出血为主,入组判断标准,CT提示皮质下出血,而无明显颅内高压表现;非颅内因素亚组:38例,电解质紊乱、因行动障碍、失语导致的焦虑、大小便困扰;且除外颅内高压、皮质下出血。
1.1.1 入选标准:有高血压史,突发起病,经颅脑CT确诊为脑实质出血,首次CT测量出血体积<30 ml;发病<6 h入院;入院后均给予脱水、降压治疗,每30 min监测血压1次。
1.1.2 排除标准:既往有脑卒中病史;出血破入脑室或蛛网膜下腔、脑干出血;凝血功能异常、肝肾功能重度异常;合并有脑肿瘤;既往有严重精神疾病或痴呆;酗酒、吸毒者。
1.2 研究方法 根据患者病历资料,分析患者出现躁动时呼吸、心率、血压、意识、血氧饱和度、神经系统体格检查、颅脑CT检查及医嘱处理情况,以了解患者躁动的原因及其临床意义。
1.3 统计分析 采用SPSS 13.0统计处理数据,计数资料采用卡方检验;计量资料以均数±标准差表示,对照组和研究组间采用单因素方差分析,各亚组躁动前与躁动时比较采用配对t检验,各亚组间比较采用单因素方差分析。P<0.05为差异有统计学意义。
2 结果
2.1 相关因素的比较 2组比较,入院时血压无明显差异,但躁动组出血量较多、脑叶出血、大小便障碍、肌力<3级患者所占比例明显增加。见表1。

表1 2组相关因素的比较
2.2 躁动时各观察指标的分析
2.2.1 躁动初发时间:其中入院后<6 h出现躁动42例(占49%),6~12 h出现躁动28例(占32%),12~24 h出现躁动10例(占12%),24~48 h出现躁动6例(占7%)。
2.2.2 躁动组内各亚组的临床表现及治疗情况:颅内高压亚组共31例,对症治疗后20例缓解。11例出现意识改变、血压不易控制者,复查头颅CT示再出血7例,转外科手术治疗5例。17例中枢性情感障碍及14例并发焦虑的患者,予以心理疏导,部分予以奋乃静等药物治疗后好转;24例大小便障碍和电解质紊乱者予以对症处理。
2.3 躁动组各亚组观察指标与对照组的比较 与对照组比较,躁动组各亚组躁动发作时血压均明显升高;颅内高压亚组血压升高更为显著,但呼吸、心率降低;血氧饱和度各组间无明显差异。见表2。
表2 对照组与躁动组各亚组观察指标的比较(±s)

表2 对照组与躁动组各亚组观察指标的比较(±s)
注:与对照组比较,*P<0.05,**P<0.01;与颅内高压亚组比较,△P<0.05
组别 血压(mmHg) 心率(次/min) 血氧饱和度(%) 呼吸(次/min)对照组(n=34)170±15.8 85±12.8 98.6±3.6 17.6±5.6躁动组颅内高压亚组(n=31) 198.2±19.4* 74.4±13.6** 98.8±3.1 14.1±4.6*情感中枢受损亚组(n=17)180.1±13.1* 88.2±10.6△ 99.3±2.8 17.3±2.6△非颅内因素亚组(n=38) 178.2±14.9* 87.9±14.1△ 99.1±1.4 16.3±1.8△
2.4 躁动组内各亚组躁动前与躁动时各观察指标的比较 与躁动前比较,各亚组躁动时血压均明显升高(P<0.01);颅内高压亚组躁动时较躁动前心率减慢(P<0.05),而情感中枢受损和非颅内因素亚组心率均明显增加(P<0.05,P<0.01);颅内高压亚组躁动时呼吸减慢(P<0.05),其余2个亚组无明显变化;3个亚组血氧饱和度躁动前后比较均无明显变化。
表3 躁动组各亚组躁动前与躁动时观察指标的比较(±s)
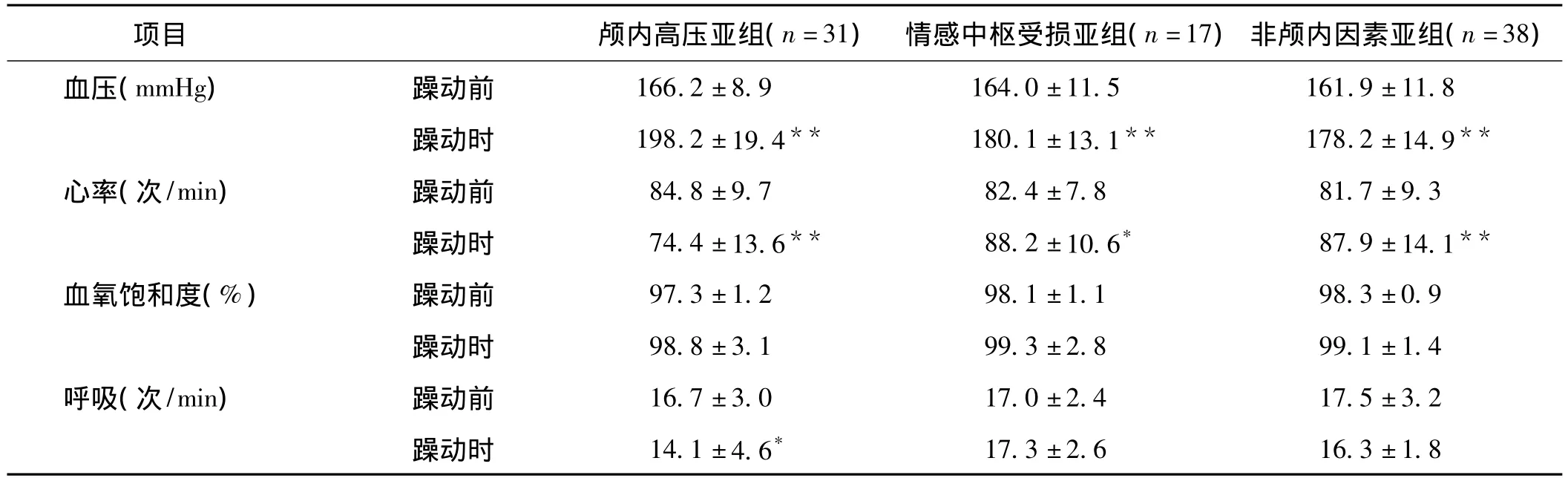
表3 躁动组各亚组躁动前与躁动时观察指标的比较(±s)
注:与躁动前比较,*P <0.05,**P<0.01
项目 颅内高压亚组(n=31) 情感中枢受损亚组(n=17)非颅内因素亚组(n=38)血压(mmHg) 躁动前166.2±8.9 164.0±11.5 161.9±11.8躁动时 198.2±19.4** 180.1±13.1** 178.2±14.9**心率(次/min) 躁动前 84.8±9.7 82.4±7.8 81.7±9.3躁动时 74.4±13.6** 88.2±10.6* 87.9±14.1**血氧饱和度(%) 躁动前 97.3±1.2 98.1±1.1 98.3±0.9躁动时 98.8±3.1 99.3±2.8 99.1±1.4呼吸(次/min) 躁动前 16.7±3.0 17.0±2.4 17.5±3.2躁动时 14.1±4.6*17.3±2.6 16.3±1.8
3 讨论
3.1 脑出血急性期躁动可能的原因 本研究结果显示出血量较大、脑叶出血、大小便困扰及肌力<3级均与脑出血急性期躁动的发生密切相关,与文献报道一致[1]。脑叶为情绪调控中枢,脑出血及脑水肿可直接刺激和损伤情感调控中枢导致躁动出现。出血量大时血肿的直接压迫及脑组织水肿使颅内压升高,引起头痛、呕吐、血压升高、躁动等,然而躁动的出现又会进一步使颅内压升高,形成恶性循环,因此,躁动是颅内压升高的重要临床观察指标[2]。脑出血后由于肢体运动和语言功能的障碍导致患者生活能力下降,处于焦虑状态,再加上卧床时间的延长,肠道功能紊乱常常引发大小便障碍,这些因素均成为躁动的可能原因[3]。
3.2 躁动与血压、心率间的关系 研究显示脑出血急性期,尤其是发病24 h内,部分患者破裂的脑血管尚未弥合[4],血管内压力增高是引起再出血、血肿扩大的高危因素[5]。有效降低脑出血患者发病后24 h内的血压,可减少再出血率[6],也有助于控制血肿再扩大和改善预后[7]。本研究也得到类似的结果,躁动多发于脑出血后24 h内,与再出血好发时间窗同步[8]。躁动时血压明显升高,颅内压增高组较其他2组更为明显,往往血压难以控制,若出现意识改变,需考虑到血肿扩大、脑水肿加重的可能。亚组分析显示颅内高压亚组患者出现呼吸、心率的减慢,考虑为库欣反应,而其他2个亚组则可能由于躁动时交感神经兴奋而使心率显著增加。本文入选的120例患者未能全部在24 h内复查头颅CT,真实的血肿扩大人数所占比例可能更高,如在脑出血急性期患者出现躁动、血压升高不易控制、意识、呼吸、心率变化时,应及时复查头颅CT,可以更准确地评估病情。
3.3 躁动诱发因素处理的临床意义 躁动是高血压脑出血急性期患者常见的临床表现之一,本研究显示与躁动相关的因素有出血量、出血部位、大小便障碍、合并焦虑、电解质紊乱及情感障碍等,除出血量及出血部位无法控制,其余均是可干预因素,因此,及时发现并积极处理这些相关因素可能有助于病情的稳定,一定程度上可改善脑出血患者的预后。
[1]粟秀初.老年人脑出血的治疗[J].实用老年医学,2007,21(4):227-229.
[2]Broderick J,Connolly S,Feldmann E,et al.Guidelines for the management of spontaneous intracerebral hemorrhage in adults[J].Stroke,2007,38(6):2001-2023.
[3]吴智平,蒲传强.脑出血后血肿扩大[J].国外医学:脑血管疾病分册,2004,12(12):672-674.
[4]黄嵘.脑出血后再出血影响因素探讨[J].江苏医药,2006,32(12):1163-1164.
[5]彭小兰,谢守嫔,赵静,等.高血压脑出血患者急性期血肿扩大的相关因素[J].临床神经病学杂志,2009,22(5):374-376.
[6]Ohwaki K,Yano E,Nagashima H,et al.Blood pressure management in acute intracerebral hemorrhage:Relationship between elevated blood pressure and hematoma enlargement[J].Stroke,2004,35(6):1364-1367.
[7]刘艳芳,赵陛泉.高血压脑出血患者预后相关因素分析[J].中国卒中杂志,2009,4(12):978-983.
[9]刘肖,陈勇,杨来.脑出血早期血压变化与血肿扩大的临床分析[J].吉林医学,2010,6(31):2798-2799.

