伺服式自动调节双水平气道正压通气治疗重叠综合征呼吸衰竭临床观察
田迎春
重叠综合征(OS)是阻塞性睡眠呼吸暂停低通气综合征(OSAHS)合并慢性阻塞性肺疾病(COPD)[1],具有潜在危险,可以影响全身各个器官并引发疾病,严重时伴呼吸衰竭,本文在治疗OS所致严重的呼吸衰竭时使用了auto set CS呼吸机,取得较好治疗效果。
1 资料与方法
1.1 一般资料 2005年7月至2009年10月收住我科患者65例,男49例,女16例;平均年龄(65±11)岁;体块指数(DMI)为(33±12)kg·m2,全部患者均符合1980年全国肺心病会议制定的COPD的诊断标准。全部患者经行夜间多导睡眠图(PSG)检查,按Rechtschaffen提出的标准分析符合OSAHS诊断标准[2],15例早期应用其它方法治疗效果不明显,后期改用伺服式自动调节双水平auto set CS无创机械通气治疗。
1.2 通气方法 65例患者均采用伺服式自动调节双水平气道正压呼吸机与面罩联接,吸气相压力(IPAP)从10~20 cm H2O、呼气相压力(EPAP)从8~18 cm H2O,初始压力4~6 cm H2O,呼吸频率(RR)16~20次/min,吸气时间(1-Time)0.8 ~1.2 s、延迟时间20~30 min。SaO2≥90%、同时鼾声消失。触发方式为自动触发,自动监测漏气量,自动漏气补偿功能80 L/min,吸氧浓度可调范围30% ~50%,管道配置有可调温湿化器。
1.3 监测项目 神志、瞳孔、知觉等神经精神症状和体征的观察;面部皮肤颜色、四肢末端温度、口唇是否青紫等皮肤变化的观察;呼吸频率、胸廓起伏、有无呼吸困难的表现、自主呼吸与机械通气的协调曾观察。血压、尿量等循环功能变化的监测。
2 结果
2.1 65例OS致呼吸衰竭患者治疗前后呼吸参数改变情况见表1。
表1 OS致呼吸衰竭患者治疗前后呼吸参数的改变n=65,
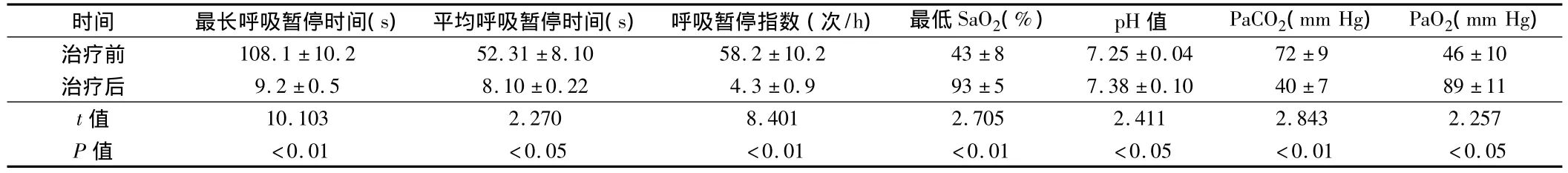
表1 OS致呼吸衰竭患者治疗前后呼吸参数的改变n=65,
时间 最长呼吸暂停时间(s) 平均呼吸暂停时间(s) 呼吸暂停指数(次/h) 最低SaO2(%) pH值 PaCO2(mm Hg) PaO2(mm Hg)治疗前 108.1±10.2 52.31±8.10 58.2±10.2 43±8 7.25±0.04 72±9 46±10治疗后 9.2±0.5 8.10±0.22 4.3±0.9 93±5 7.38±0.10 40±7 89±11 t值10.103 2.270 8.401 2.705 2.411 2.843 2.257 P值 <0.01 <0.05 <0.01 <0.01 <0.05 <0.01 <0.05
2.2 通气结果 65例患者均顺利接受了双水平正压通气auto set CS治疗,通气时间24~120 h,全部患者均于通气6 h后神志、知觉等精神症状和体征明显改善。最佳治疗压力范围IPAP为13~19 cm H2O,EPAP为9~15 cm H2O。
2.3 不良反应 治疗过程中出现腹胀2例(0.03%),胸闷4例(0.06%),因患者自身活动和其他偶然因素致面(鼻)罩漏气或松动13例(20.00%)。
3 讨论
OS的发病机制是上气道解剖和功能异常,上气道功能性狭窄,软组织松弛、舌根松弛后坠等因素导致睡眠时发生反复,使上气道阻力增加逐渐严重。气道塌陷与否取决于维持开发及促进其关闭的力量对比,前者大于后者,气道开放;反之,气道就关闭出现呼吸暂停,肺动脉压明显升高,易合并为CO2潴留[1]。COPD是一种以气道阻塞为特征的肺部疾病,患患者数多,发生率为10% ~15%[3],病死率高,并且由于自身防御和免疫功能的降低及外界因素的影响,经常反复发作,而逐渐产生各种心肺并发症。当OSAHS与COPD同时存在即OS时患者表现夜间残气量下降,容易夜间发生低氧血症和严重呼吸衰竭[2]。随着auto set CS治疗的临床应用,表明auto set CS能够显著改善OS的各种症状。本组病例采用auto set CS呼吸机行无创通气有如下特点:手动与自动摸式可任意选择,因此治疗OS更具有优越性,即使对CPAP模式不耐受或CO2潴留改善不显著者应用auto set CS行无创通气可获良效,可有效避免气管插管。故我们认为双水平气道正压通气治疗是治疗OS的极为有效的治疗方法,对伴有陈施式呼吸和中枢性呼吸暂停同时伴有充血性呼吸衰竭的患者效果突出[4],本研究与文献报道一致。尤其是早期呼吸支持,可有效避免并发症,降低并发症发生率,提高患者生存质量,值得临床进一步推广。
1 Chaouat A,Weitzenblum E,Krieger J,et al.Association of chronicobstrutive pulmonary diseaseand sleep apnea syndrome.Am J Respir Crit Care Med,1995,151:82-86.
2 中华医学会呼吸病学分会.慢性阻塞性肺疾病诊治指南.中华结核和呼吸杂志,2002,25:453-460.
3 Gould GA,Wheel KF,Rhind GB,et al.Thc sleep hypopnca syn-Idrome Am Rev Respir Dis,1988,137:895-898.
4 Teschler H,Ohring J,Wang YM.et al.Adaptive pressure support Servoventilation:Anovel treatment for cheyne-stokes respiratory in heart failure.Am J Respir Crit Car Med,2001,164:614.

