脾脏淋巴瘤的CT影像学特征
刘昌伟 黄向明 符 水
(深圳市宝安区观澜人民医院放射科,广东 深圳 518110)
淋巴瘤是脾脏最常见的恶性肿瘤,可为原发或继发性,继发性远较原发多见。有文献报道,40%的霍奇金病(HD)和非霍奇金淋巴瘤(NHL)患者有脾脏受累,而尸检发现的累及率达到70%[1]。对脾脏淋巴瘤的准确诊断和评价可对肿瘤的分期、治疗策略的决定以及整体预后产生重要影响。因此,笔者收集了经病理证实的脾脏淋巴瘤16例,通过对该组病例的影像学征象回顾性分析及相关文献复习,提高对该病的诊断能力。
1 资料与方法
1.1 临床资料
本组脾脏淋巴瘤均为非霍奇金淋巴瘤病例共16例,男12例,女4例,年龄32~74岁,平均54.6岁。临床主要表现为左上腹包块10例,左上腹隐痛8例,低热6例,外周浅表淋巴结肿大6例,腹水1例,胸腔积液1例。所有病例均为病理证实,其中穿刺活检病理证实13例,手术病理证实3例。
1.2 扫描方案
所有病例常规空腹,检查前常规口服800mL清水,采用Siemens Somatom Sensation 4或16 CT扫描仪,行3期增强扫描,层厚5mm,层间距5mm,对比剂采用碘比乐300,用量70~80mL,注射速率2.5~3mL/s,扫描范围包括整个脾脏在内的腹部。
2 结 果
2.1 根据CT表现的脾脏淋巴瘤分型
①弥漫浸润和粟粒结节型:本组2例,CT表现为平扫密度较均匀的脾脏增大,CT值正常或略低于正常脾脏,增强后呈较为均匀的强化(图1)。②多发肿块型:本组6例,表现为脾脏内多发结节状及类圆形低密度灶,边界多较清楚,直径1~5.5cm,2例见肿块融合,密度均匀,增强后轻度均匀强化(图2),3例伴腹腔及腹膜后淋巴结肿大,无坏死(图3)。③巨块型:本组共8例,表现为脾脏内单发巨大低密度肿块,大小6~14cm,边缘可规则,部分见分叶,增强后不均匀强化,正常脾脏组织少量残留(图4)。5例可见腹腔及腹膜后多发肿大淋巴结,均匀强化。
2.2 脾外CT表现
本组16例脾脏淋巴瘤中,10例伴有脾外淋巴瘤,其中淋巴瘤浸润肝脏2例,表现为肝实质内类圆形低密度灶,增强后轻度强化,与脾脏病灶表现类似(图5),1例伴少量腹水,1例见胸膜累及并伴少量胸腔积液。

图1 患者男性,35岁。脾脏肿大,增强后脾脏实质密度均匀,未见异常强化灶

图2 患者男性,35岁。脾脏内多发类圆形结节状低密度灶,增强后轻度强化,伴少量胸腔积液
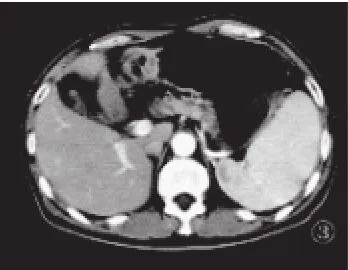
图3 患者男性,65岁。结内边缘区B细胞淋巴瘤病例,脾脏肿大,内见斑片状低密度区;腹膜后淋巴结肿大
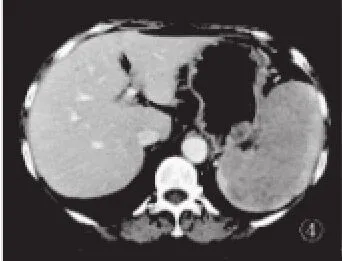
图4 患者女性,74岁。弥漫性大B细胞性淋巴瘤病例,脾脏内巨大低密度肿块,不均匀强化,正常脾组织仅少量残留
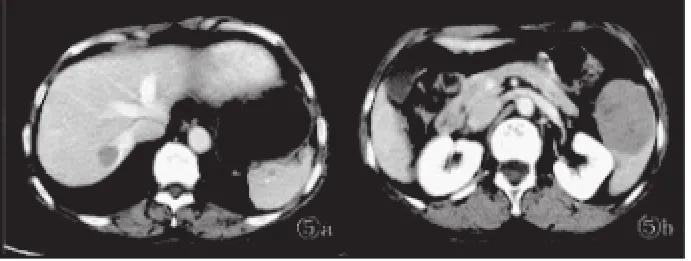
图5 患者女性,53岁。a肝右静脉旁类圆形低密度灶,轻度强化;b同一病例,脾脏下极肿块
3 讨 论
3.1 CT诊断
大部分累及脾脏的淋巴瘤在CT图像上表现为低密度影,然而,淋巴瘤弥漫浸润脾脏时可表现为类似正常脾脏密度而导致漏诊。Ahmann等认为,均质性的脾肿大是淋巴瘤脾脏受累最常见的表现形式,其次是多发弥漫局灶性结节(<5mm),然后才是多发肿块(2~10cm)和单发肿块(7~14cm)。
早期的研究显示,CT对淋巴瘤累及脾脏的诊断敏感性仅为22%~65%[2,3],这很可能是病灶与脾脏密度之间的对比差异不大导致的,由于常规增强扫描动脉期脾脏本身的强化呈现花瓣样不均匀强化,无法区分病灶与正常脾脏结构,因此,为了最大限度地减低干扰,脾脏的扫描方案不强调动脉期扫描,动脉期对于肝脏有无淋巴瘤浸润的诊断有较大的意义,有报道指出脾脏受侵的淋巴瘤病例中有50%合并肝脏受累。
脾脏淋巴瘤的局灶性肿块在CT平扫上表现为相对正常脾脏而言的低密度,增强后轻度强化或几乎不强化,病灶的密度可以极低,类似水的密度,可能代表着液化性坏死或乏血管区,环形强化较少见,在见到环形强化的病例中,不能肯定是肿瘤的强化,还是由于邻近组织的受压形成的假包膜[4],一般病灶的密度较均匀,巨块型内有时可见坏死,出血及钙化罕见。均匀弥漫型和粟粒结节型在CT上可仅表现为脾脏体积增大,随着多层螺旋CT空间分辨率的提高,一些粟粒样结节灶也可得到较好显示。合并脾外病变,如腹腔及腹膜后淋巴结均质性肿大,伴有其他腹腔脏器如肝脏、胰腺等累及,对诊断有较大帮助,也可伴腹水、胸水等,但极少出现脾破裂。
3.2 鉴别诊断
脾脏淋巴瘤主要与肿瘤性病变如转移瘤、血管瘤、淋巴管瘤、错构瘤、血管肉瘤等,非肿瘤性病变如脓肿、结核和梗死等相鉴别。转移瘤,表现为脾内多灶性或融合性低密度,增强后轻度环形强化或无强化,且大多有明确的原发肿瘤病史,一般当脾脏转移时肝脏也已有转移,有时转移灶可表现为囊性病变,可伴有增厚的囊壁,这与原发肿瘤的生物学行为有关,来源于卵巢癌、结肠癌及恶性畸胎瘤的转移偶尔可见点状、条索状钙化[5]。血管瘤,平扫为边缘光整的均匀低密度肿块,增强后以边缘强化开始,呈渐进性充填式强化,较大的海绵状血管瘤可见中央瘢痕。淋巴管瘤,脾肿大伴多个散在低密度影,多为囊性,无强化,常为薄壁,伴有钙化,并有分隔。错构瘤,平扫可为低密度或等密度,有时伴有钙化,增强后通常无明显强化,少数呈中度不均匀强化,无钙化的错构瘤与淋巴瘤较难鉴别,必须依靠临床。血管肉瘤,其恶性度高,发现时多有肝脏转移,表现为境界不清的低密度影,增强后实质成分不均匀强化,易囊变。脾脓肿,一般为脾脏单发低密度灶,但脾脏不大,邻近结构有粘连,周围有渗出,增强后病灶环形强化。脾结核,一般可见低密度灶内散在点片钙化。脾梗死,表现为脾内楔形低密度区,尖端指向脾门,边界清楚,增强后无强化。此外,弥漫型淋巴瘤需与其他原因引起的脾肿大如感染性及充血性脾肿大相鉴别,结合病史及其他脏器受累情况不难排除。
综上所述,脾淋巴瘤的CT特点根据病理类型的不同可表现为脾肿大伴弥漫性密度减低,粟粒小结节状均匀低密度灶,多发、密度均匀、边界清楚的结节状肿块伴轻度均匀强化,单发巨大肿块呈轻度不均匀强化。脾外淋巴瘤CT表现有助于继发性脾淋巴瘤的诊断,并为临床的分期与治疗提供较好的影像学支持。
[1]Sandrasegaran K,Robinson PJ,Selby P.Staging of lymphoma in adults[J].Clin Radiol,1994,49(3):149-161.
[2]Breiman RS,Castellino RA,Harell GS,et al.CT-pathologic correlations in Hodgkin's disease and non-Hodgkin's lymphoma[J].Radiology,1978,126(1): 159-166.
[3]Castellino RA.Hodgkin disease: practical concepts for the diagnostic radiologist[J].Radiology,1986,159(2):305-310.
[4]Dachman AH,Buck JL,Krishnan J,et al.Primary non-Hodgkin’s splenic lymphoma[J].Clin Radiol,1998,53(2):137-142.
[5]Willianms L,Kumar A,Aggarwal S.Calcified splenic metastasis from gastric carcinoma[J].Abdom Imaging,1995,20(4):312-314.

