重症脓毒症患儿血清肌酸激酶同工酶和肌钙蛋白Ⅰ水平与预后的相关性分析
黄娇甜 祝益民 卢秀兰
脓毒症是感染引起的全身炎症反应综合征,心肌损伤在脓毒症早期即可发生,并可迅速加重病情,是造成脓毒症预后不良的主要原因之一。血清肌酸激酶同工酶(CK-MB)及肌钙蛋白Ⅰ(cTnⅠ)水平的升高,既往认为是心肌梗死诊断的指标,最近研究发现没有冠状动脉综合征的ICU危重病(包括休克[1]、严重烧伤[2]、新生儿窒息[3]、急性中毒[4]、急性肾功能不全、慢性肾功能不全[5]及脓毒症[6])患者存在高水平的血清CK-MB及cTnⅠ,提示在疾病过程中可能存在隐匿性的心肌损伤。
心肌CK-MB含量较高,能较早期准确反映心肌损伤,目前倾向用CK-MB作为心肌损伤的常规检查项目之一,但其特异度较差,对心肌微小损伤不明显。cTnⅠ是横纹肌上的结构蛋白,只存在于心肌细胞中,当心肌细胞因各种原因受损时,游离型cTnⅠ首先迅速透过细胞膜释放入血,其对心肌损伤的敏感度及特异度均较高,是目前诊断心肌损伤的确定标志物[7,8]。Ammann等[9]证实脓毒症和脓毒性休克可引起血清cTnⅠ水平升高。感染性休克犬在休克1 h后血清cTnⅠ水平升高可达50%。湖南省儿童医院2009年开始关注PICU中脓毒症患儿心肌酶升高的临床现象,为此于2009年初在PICU中将CK-MB和cTnⅠ列为常规检测项目,试图在脓毒症患儿急性生理和慢性健康状况Ⅱ(APACHEⅡ)评分的基础上,探讨心肌酶与预后的关系。
1 方法
1.1 研究设计 通过复习文献尽可能选取与危重脓毒症患儿死亡相关的所有单因素变量,鉴于在脓毒症患儿并发心肌损伤发生率可高达40%,期望CK-MB和cTnⅠ通过COX回归分析作为独立危险,结合APACHEⅡ评分和心肌酶水平进一步评估脓毒症的预后。
1.2 纳入和排除标准 同时满足以下条件者被纳入: ①PICU中危重病例评分[10]≤90分的重症患儿;②符合儿科脓毒症诊断标准[11]者;③排除心脏手术后、心肺复苏术后、除颤后及既往有心脏疾病患儿;④排除入住PICU后未能完成相关检查自动出院的患儿。
1.3 PICU常规检测项目 入院后行系统体格检查、血压、尿量、心电监护、血氧饱和度、血气分析、血常规、电解质监测和ECG检查。入住PICU后即刻行APACHEⅡ评分,动态观察患儿是否存在多器官功能障碍综合征(MODS)。心肌酶检测的原则:入住PICU后、24~72 h和转他科治疗或转出PICU前检测,当病情转重时随时检测。
1.4 观察指标及其定义
1.4.1 主要结局指标 出院后30 d时患儿生存与死亡情况,通过入院时登记的联系电话进行随访调查,电话失访病例结局归为病死。
1.4.2 心肌酶检测 CK-MB采用酶学法测定,cTnⅠ采用酶标免疫法测定。本研究只选取入住PICU后第1次和24~72 h的CK-MB和cTnⅠ数据作为心肌酶学观察指标。正常值标准:CK-MB 0~24 U·L-1,cTnⅠ 0~0.15 ng·mL-1,大于正常值上限为异常。
1.4.3 APACHEⅡ评分 由急性生理评分、年龄和既往健康评分3部分组成。已广泛用于对危重患者病情严重程度的分析和预后的评估,既可用于单病种患者 ,也可用于混合病种的评价,在急诊室或患者入ICU时评定,可最大程度地消除治疗对评分结果的影响[12], 目前认为APACHEⅡ评分≥20分,死亡危险度明显增加,由于APACHEⅡ评分在儿童主要因年龄项无法完善而使其使用受限,本研究将所有研究对象的年龄项均统计为满分(5分),因而将APACHEⅡ评分≥25分作为预后较差标准。
1.4.4 与脓毒症病死相关的其他指标 复习文献所获得的与脓毒症病死相关的指标,翻阅病史选取以入住PICU后第1次检测的数据进行汇总和分析。
1.5 分组 以儿科脓毒症诊断标准[11]分为脓毒症组和非脓毒症组。综合出院生存结局和出院后30 d生存结局分为死亡亚组和生存亚组;鉴于APACHEⅡ评分与病死率直接相关[12],以本研究设定的APACHEⅡ评分25分为界值,分为APACHEⅡ评分≥25分亚组和<25分亚组。
2 结果
2.1 一般情况 2009年8月至2010年5月湖南省儿童医院PICU共收治746例危重病评分≤90分的危重病患儿,符合本文纳入和排除标准的患儿656例进入分析(图1)。

图1 研究对象的纳入和排除流程图
Fig 1 Flow chart of participants selection according to inclusion and exclusion criteria
脓毒症组459例,其中男352例,女107例,年龄40 d至5岁,平均年龄(1.0±0.2)岁。原发病分布:重症肺炎175例,颅内感染103例,重症手足口病87例,急性胃肠炎并重度脱水45例,其他49例。
非脓毒症组197例,其中男151例,女46例,年龄30 d至6岁,平均年龄(1.2±0.5)岁。原发病分布:重症肺炎76例,颅内感染44例,重症手足口病37例,急性胃肠炎并重度脱水19例,其他21例。两组在性别、年龄和原发病构成比差异无统计学意义,具可比性。
住院期间及随访死亡77例,其中脓毒症组60例,非脓毒症组17例。脓毒症组病死率为13.1%(60/459例),非脓毒症组病死率为8.6%(17/197例)。
2.2 与脓毒症患儿死亡相关的独立危险因素 复习参考文献[13~15]提取15项与重症脓毒症患儿死亡相关的单因素变量,单因素分析结果显示,脓毒症组患儿的预后与CK-MB、cTnⅠ水平增高、APACHEⅡ评分≥25分、氧合指数<200、平均动脉压<60 mmHg(1 mmHg=0.133 kPa)和Glasgow昏迷评分<9分有关(表1)。
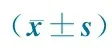
表1 与重症脓毒症死亡相关的单因素分析
进一步行COX回归分析,结果显示与儿童脓毒症死亡的有统计学意义的变量为CK-MB、cTnⅠ水平升高和APACHEⅡ评分≥25分(表2),且血清cTnⅠ和(或)CK-MB水平和APACHEⅡ评分有显著相关性(r=0.45)。
2.3 脓毒症组与非脓毒症组心肌酶水平比较 脓毒症组205/459例(44.7%)CK-MB和(或)cTnⅠ水平升高,非脓毒症组37/197例(18.8%)CK-MB和(或)cTnⅠ水平升高,两组差异有统计学意义。脓毒症组入住ICU时和入住后24~72 h的CK-MB及cTnⅠ水平均显著高于非脓毒症组。两组24~72 h的CK-MB及cTnⅠ水平均较入住ICU时升高(表3)。
表2 重症脓毒症患儿预后危险因素的COX回归分析
Tab 2 COX regression analysis of risk factors related to prognosis of critically ill patients with sepsis
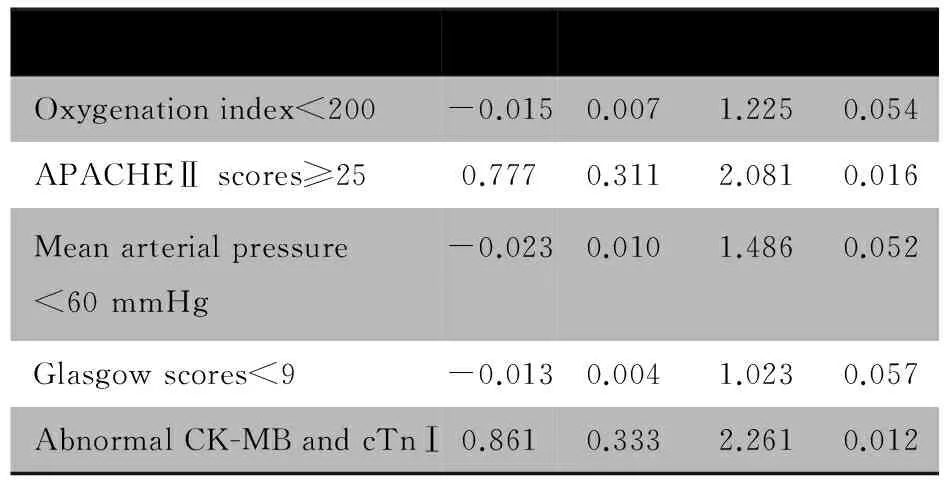
VariableBSEExp(B)POxygenationindex<200-0.0150.0071.2250.054APACHEⅡscores≥250.7770.3112.0810.016Meanarterialpressure<60mmHg-0.0230.0101.4860.052Glasgowscores<9-0.0130.0041.0230.057AbnormalCK-MBandcTnⅠ0.8610.3332.2610.012
2.4 脓毒症组不同APACHEⅡ评分和生存结局亚组心肌酶水平比较 APACHEⅡ评分≥25分亚组CK-MB和(或)cTnⅠ水平显著高于<25分亚组(图2);存活亚组CK-MB和(或)cTnⅠ水平显著高于死亡亚组(图3);各亚组24~72 h的CK-MB及cTnⅠ水平均较入ICU时显著升高(图2,3)。
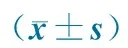
表3 脓毒症组与非脓毒症组入院后不同时点CK-MB和cTnⅠ水平比较
Notes CK-MB:U·L-1,cTnⅠ:μg·L-1
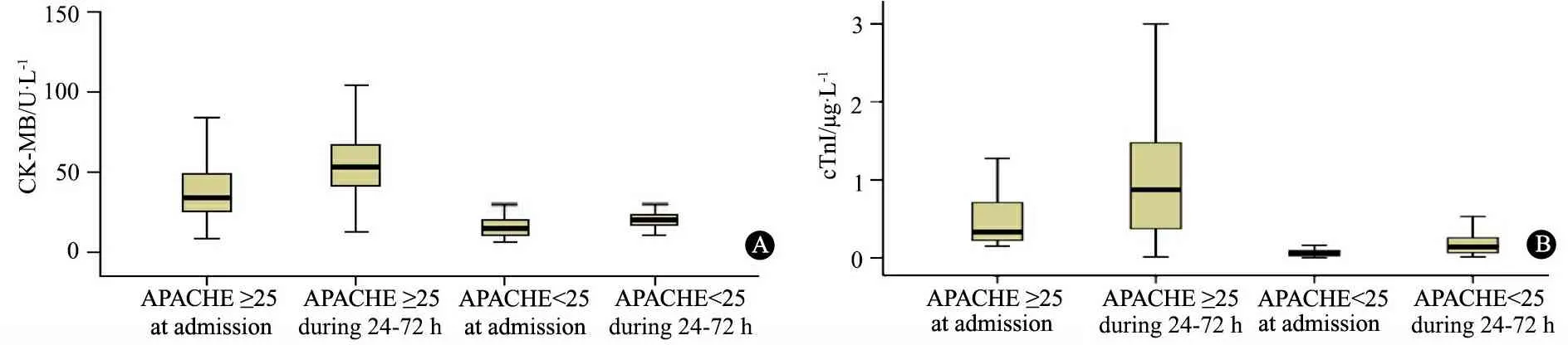
图2 APACHEⅡ评分≥25分亚组与APACHEⅡ评分<25分亚组不同时间点CK-MB和cTnⅠ水平比较
Fig 2 Comparison of CK-MB and cTnⅠlevels at different time points between two groups with APACHE Ⅱ scores≥ or <25 subgroup
Notes A: Comparison of CK-MB level at different time points between APACHE Ⅱ scores≥25 subgroup and APACHE Ⅱ scores<25 subgroup; B: Comparison of cTn Ⅰ level at different time points between APACHE Ⅱ scores≥25 subgroup and APACHE Ⅱ scores<25 subgroup
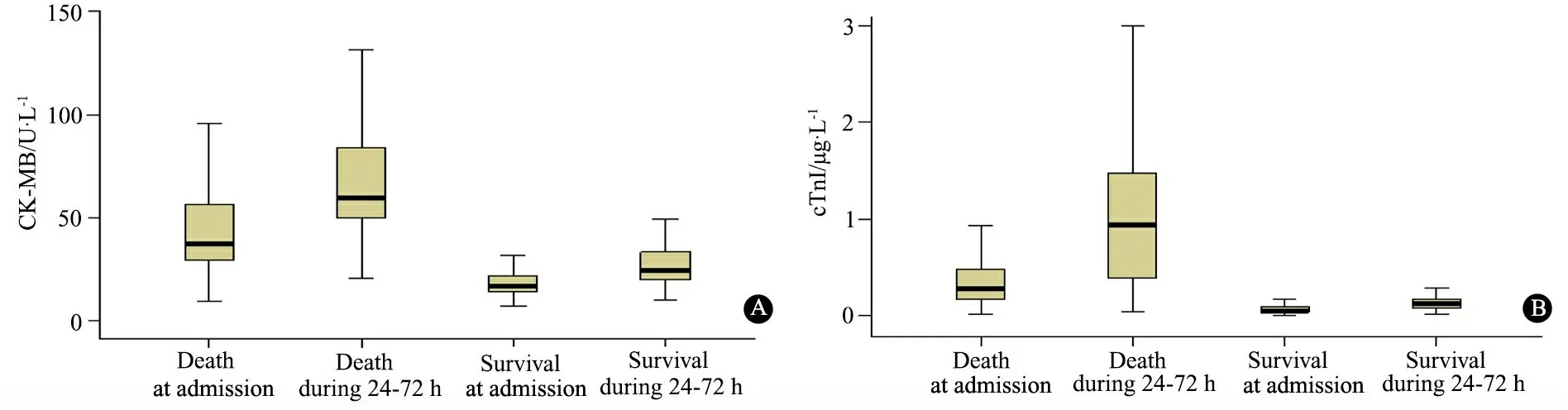
图3 存活亚组与死亡亚组不同时间点CK-MB和cTnⅠ水平比较
Fig 3 Comparison of CK-MB and cTnⅠlevels between survival subgroup and death subgroup
Notes A: Comparison of CK-MB level between survival subgroup and death subgroup; B: Comparison of cTnⅠ level between survival subgroup and death subgroup
2. 5 脓毒症组APACHEⅡ评分联合心肌酶水平的生存分析 将CK-MB及cTnⅠ分为正常与异常,APACHEⅡ评分≥25分和<25分进行组合,①APACHEⅡ评分≥25分,且CK-MB和(或)cTnⅠ水平增高(1组);②APACHEⅡ评分≥25分,且CK-MB和(或)cTnⅠ水平正常(2组);③APACHEⅡ评分<25分,且CK-MB和cTnⅠ水平升高(3组);④APACHEⅡ评分<25分,且CK-MB和cTnⅠ正常(4组)。采用Kaplan-Meier法和log-rank检验进行生存分析,1~4组30 d时点存活率分别为42.3%、58.7%、 50.0%和74.1%;平均生存时间及其95%CI分别为13.8 d(10.5~17.2 d)、19.3 d(15.7~22.8 d)、20.6 d(15.6~24.3 d)和24.5 d (20.8~28.1 d)。组间两两比较显示1组患儿的生存时间最短,4组患儿的生存时间最长(图4)。

图4 APACHEⅡ评分联合CK-MB和cTnⅠ水平的生存分析
Fig 4 Joint survival analysis of APACHE Ⅱ scores and CK-MB, cTnⅠ levels
3 讨论
本文虽为回顾性研究,但鉴于入住PICU的患儿病情较重,本研究设计中需要提取的数据均为PICU临床常规性检测项目中的数据,因此进入分析的病例除了在30 d电话随访调查失访外,其他设计所需要的数据基本完整,对电话失访病例也以最差的临床结局计算,从而保证了本研究主要结局指标的客观性。本研究中重症脓毒症患儿死亡相关的单因素变量统一选取入住PICU后第1次检测的数据,一方面保证了提取数据在同一个层面,另一方面可最大程度地消除治疗对检测结果的影响。
国外流行病学调查显示,脓毒症的病死率为25%~80%[16]。美国流行病学资料显示脓毒症患儿病死率为22.8%,肿瘤并发脓毒症患儿的病死率甚至高达68%[17,18]。因而临床工作中迫切需要简单易行的指标早期预测脓毒症患儿预后。
本研究通过建立COX模型进行多元回归分析,消除各研究因素间的相互混杂,客观地反映了与疾病预后相关的因素。显示与脓毒症患儿死亡有关的因素是CK-MB、cTnⅠ水平升高和APACHEⅡ评分≥25分。
近年来研究发现,心肌酶水平升高不仅反映缺血性心肌疾病损伤情况,而且预示脓毒症等非心源性疾病的心肌损伤及预后不良[19]。Mehta等[20]研究提示脓毒症休克患者的CK-MB和cTnⅠ水平升高预示更严重的病情和更高的病死率。有研究表明cTnⅠ水平的升高提示脓毒症患者病情加重,存在心脏功能障碍和预后不良[21]。心肌酶异常可能提示患儿心肌损伤,若不早期给予干预治疗,可迅速发展为心功能障碍及心力衰竭,从而诱发MODS[22]。本研究结果显示,脓毒症死亡亚组的入住ICU时和24~72 h的CK-MB或cTnⅠ水平均高于存活亚组,提示可能是评估预后的有效指标。
脓毒症过程中各器官有效灌注量下降,组织细胞发生缺血和缺氧性损伤。脓毒症患儿更易并发心肌损伤,可高达40%。心脏对缺血和缺氧耐受性差,因而成为脓毒症并发MODS的主要靶器官。本组459例重症脓毒症患儿心肌酶异常的发生率高达44.7%,显著高于非脓毒症患儿,同时心肌酶的水平也显著高于非脓毒症组,提示脓毒症患儿可能存在心肌损伤。
APACHEⅡ评分在国内外已被广泛用于危重病患者病情严重程度的分析和预后的评估,是目前国际上应用最广泛的反映病情危重程度的良好指标,其对病情和预后判断具有较高的准确性[23]。Knaus等[12]将APACHEⅡ评分用于13所医院的5 815例ICU患者,发现APACHEⅡ评分与病死率存在显著的正相关,即评分越高,病死率也越高。其预测病死率的准确性达86%。Arlati等[24]研究结果表明心肌酶学异常的水平与低血压的程度、APACHEⅡ评分显著相关。这提示脓毒症患者的CK-MB、cTnⅠ水平结合APACHEⅡ评分可以用于病情判断和预后评估。本研究结果表明,脓毒症患儿随疾病严重程度的增加,APACHEⅡ评分与CK-MB、cTnⅠ水平呈显著正相关。APACHEⅡ评分<25分亚组与≥25分亚组不同时间点CK-MB或cTnⅠ水平差异均有统计学意义(P<0.05)。
本研究将APACHEⅡ评分与CK-MB、cTnⅠ水平相组合进行生存分析,APACHEⅡ评分≥25分,且CK-MB和(或)cTnⅠ水平升高患儿的生存时间最短;APACHEⅡ评分<25分,且CK-MB和(或)cTnⅠ正常患儿的生存时间最长;提示两者均有预测价值,但APACHEⅡ评分的预测价值可能更大。在APACHEⅡ评分的基础上结合心肌酶有助于判断脓毒症的预后。
本研究的不足之处与局限性:①APACHEⅡ评分是公认的对危重病预后评估方法,相比较而言,仅以CK-MB和(或)cTnⅠ异常作为心肌损伤的指标还缺乏说服力,特别是没有辅以床旁超声心动图监测心功能指标,如左室射血分数及心室舒张功能。②虽然重症脓毒症患儿预后危险因素的COX回归分析显示,APACHEⅡ评分≥25分和CK-MB、cTnⅠ水平升高与预后有关,但氧合指数<200、平均动脉压<60 mmHg、Glasgow昏迷评分<90分均临界于0.05的显著水平 ,由于在设计时没有进行样本量的估算,也许上述3个指标在扩大样本量的情况下也具有预测价值。③本研究尚不能得出CK-MB、cTnⅠ异常作为独立危险因素评估脓毒症预后这样的结论,只能提示APACHEⅡ评分≥25分抑或CK-MB、cTnⅠ水平升高对脓毒症预后评估有很好的作用。
[1]Edouard AR.Incidence and significance of cardiac troponin Ⅰ release in severe trauma patients. Anesthe Siology, 2004,101(6):126-228
[2]Wang T(汪涛), He WH. The clinical significance of the dynamic change in serum cardiac troponin in burned patients. Chin J Burns(中华烧伤杂志), 2000, 16(3):138-147
[3]Trevisanuto D, Picco G, Golin R, et al. Cardiac troponin Ⅰ in asphyxiated neonates. Biol Neonate, 2006, 83 (3):190-193
[4]Zhang XC(张新超). Use of cardiac biochemical markers in emergency patients. Chin J Crit Care Med(中国急救医学), 2008, 28(3): 265-267
[5]Kanderian AS, Francis GS. Cardiac troponins and chronic kidney disease. Kidney Int, 2006, 69 (7):1112-1114
[6]Bock JL, Singer AJ, Thode HC Jr, et al. Comparison of emergency department patient classification by point-of-care and central laboratory methods for cardiac troponin Ⅰ. Am J Clin Patholo, 2008, 130(7): 132-135
[7]Yamanaka S. Access immunoassay system——troponin I and myocardial damage. Rinsho Byori, 2003, 126(1):84-89
[8]Moammar MQ,Ali MI, Mahmood MA, et al. Cardiac troponin I levels and alveolar-arterial oxygen gradient in patients with community-acquired pneumonia. Heart Lung Circ, 2010, 19(2):90-92
[9]Ammann P, Fehr T, Minder EI, et al. Elevation of troponin I in sepsis and septic shock. Intensive CareMed, 2001, 27(6): 965-969
[10]Song GW(宋国维). 小儿危重病例评分. Chin J Emerg Med(中华急诊医学杂志), 2003, 14 ( 5):359-360
[11]Goldstein B, Giroir B, Randolph A, et al. International pediatric sepsis consensus conference definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med, 2005, (6):12-18
[12]Knaus WA, Zimmerman JE, Wagner DP, et al. APACHE Ⅱ:a severity of disease classification system. Crit Care Med, 1985,13(10):818-820
[13]Zahorec R, Firment J, Strakova J, et al. Epidemiology of severe sepsis in intensive care units in the Slovak Republic. Infection, 2005, 33( 3) : 122-128
[14]Yang YW(杨燕文), Wang Y, Li BR, et al. Risk factors associated with the death of childhood severe sepsis. J Clin Pediatr(临床儿科杂志), 2009, 27(1): 46-50
[15]Fiser RT, West NK, Bush AJ, et al. Outcome of severe sepsis in pediatric oncology patients. Pediatr Crit Care Med, 2005, 6(5): 531-536
[16]Fidan H, Sahin O, Yavuz Y, et al. Caffeic acid phenethyI ester reduces mortality and sepsis-induced lung injury in rats. Crit Care Med, 2007, 35 (12) : 2822
[17]Watson RS, Carcillo JA. Scope and epidemiology of pediatric sepsis. Pediatr Crit Care Med, 2005, 6(S3): 3-5
[18]da Silva DE, Koch Nogueire PC, Russo-Zamataro TM, et al. Risk factors for death in children and adolescents with cancer and sepsis/septic shock. J Pediatr Hematol Oncol, 2008,30(7): 513-518
[19]Favory R, Neviene R. Significance and interpretation of elevated troponin in septic patients. Crit Care, 2006, 10(4):222-224
[20]Mehta NJ, Khan IA, Gupta V, et al. Cardiac troponin Ipredicts myocardial dysfunction and adverse outcome in septic shock. Inter J Cardial, 2004, 95(1):13-17
[21]Lancel S, Joulin O, Favory R, et al. Ventricular myocyte caspases are directly responsible for endotoxin-induced cardiac dysfunction. Circulation, 2005,111(20):2596-2604
[22]Chen XN(陈贤楠). 小儿多脏器功能不全综合征. Mordern Practical Medicine(现代实用医学), 2003, 12(15): 731-733
[23]Shen H(沈洪). 对危重病人预后指标的量化性评价. Chin J Emerg Med(中华急诊医学杂志), 2002,11(1):64-65
[24]Arlati S, Brenna S, Prencipe I, et al. Myocardial necrosis in ICU patients with acute non-cardiac disease: a prospective study. Intensive Care Med, 2000, 26(1): 31-37

