226例未足月胎膜早破妊娠结局的临床分析
孟以秀 赵 霞
近年来孕妇发生胎膜早破的比例日益升高,尤其是未足月胎膜早破。本文未足月胎膜早破指妊娠未满37周胎膜在临产前破裂参考《妇产科学》[1],是妊娠较为严重并发症,孕产妇感染率及围生儿病死率均有增加。本病是多因素结果,目前治疗虽有进展,但无理想方法,因此及早诊断和有效治疗极其重要。本文回顾性分析了226例未足月胎膜早破不同时间就诊的妊娠结局,现报道如下。
1 资料与方法
1.1 一般资料
2004年1月至2009年1月期间重庆市开县人民医院产科住院分娩的孕28~36+6周胎膜早破孕产妇226例,平均孕周34s周,平均年龄26.3岁,其中初产妇100例,经产妇120例,双胎6例。
1.2 诊断标准
无症状的宫内感染包括:红细胞沉积率升高>60mm/h;孕妇外周血白细胞计数≥15×109/L,C反应蛋白高于正常20%以上,羊水革兰染色阳性,羊水葡萄糖浓度低;无负荷试验无反应,胎儿生物物理监测低评分;胎心率>160/min;S/D比值超过正常的15%[1]。新生儿呼吸窘迫综合征(NRDS)诊断标准为,生后6~12h内出现呼吸困难,逐渐加重,不久出现青紫和呼吸衰竭。
1.3 分组
在诊断PPROM同时根据妊娠过程及B超核实孕周。根据PPROM发生后就诊时间的不同分为3组:A组为破膜后时间<2h就诊者,共100例;B组为破膜后≥2h,但<12h就诊者,共98例;C组为破膜后≥12h就诊者共28例。3组孕妇年龄、孕次、产次及胎膜早破时的孕周比较差异无显著性(P>0.05),见表1。
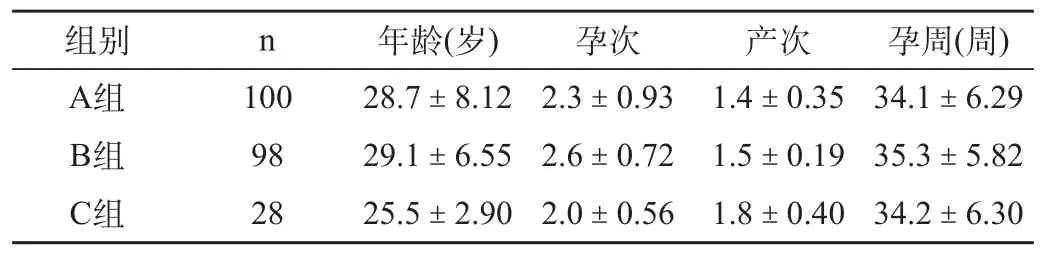
表1 3组孕妇的临床特征
1.4 处理方法
所有孕妇入院后即予卧床休息,抬高臀部,常规胎心监护,孕妇吸氧0.5h,3次/d,就诊时有感染征象者立即给抗生素抗感染。无明显感染征象而破膜时间≥12h者,给予青霉素320万U,2次/d静脉滴注(青霉素过敏者改用螺旋霉素0.2g,3次/d,口服)预防感染,同时给予地塞米松10mg,1次/d,肌内注射促胎肺成熟;对孕周<35周者入院后给25%硫酸镁30~60mL/d静脉滴注抑制宫缩,同时加强会阴护理,预防外源性细菌感染。
1.5 统计学方法
组间比较采用t检验,率采用χ2检验,所有数据均使用SPSS12.0统计软件包处理。
2 结 果
2.1 孕母结局
孕妇宫内感染产生率、产褥感染发生发生率A、B组间比较,差异均无显著性(P>0.05),但A、B组分别与C组比较,差异有显著性(P<0.05);3组产妇在分娩方式上比较,差异无显著性(P>0.05),见表2。
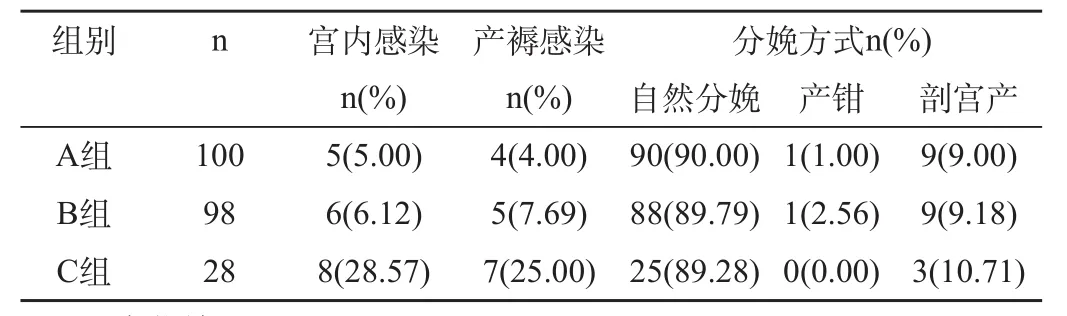
表2 3组产妇的临床结果
2.2 围生儿结局
3组中围生儿出生平均体质量比较,差异无显著性(P>0.05),NRDS发生率A组分别与B、C组比较,差异有显著性(P<0.05),但B、C组间比较,差异无显著性(P>0.05)。围生儿死亡发生率A组与B、C组比较,差异有显著性(P<0.05),但B、C组间比较,差异无显著性(P>0.05)。新生儿感染发生率A组、B组间比较,差异无显著性(P>0.05),但A、B组分别与C组比较,差异有显著性(P<0.05),见表3。
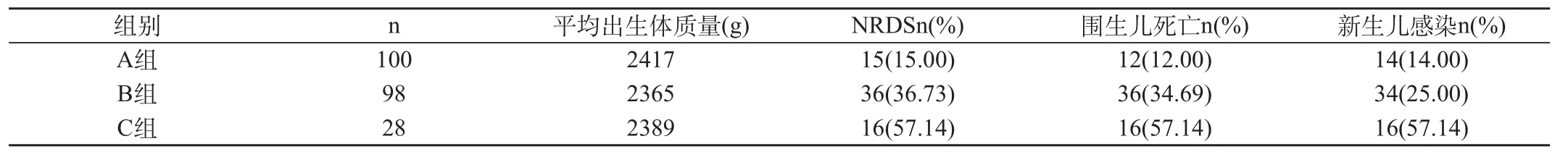
表3 3组围生儿结局
3 讨 论
PPROM与感染、宫颈功能不全、宫内压升高等诸多因素有关;发生胎膜早破后阴道内的病原微生物易上行感染,感染程度与破膜时间有关,破膜后超过24h感染率增加5~10倍[2]。PPROM常规使用抗生素可减少孕妇和新生儿感染发生率。本研究显示,孕妇就诊时间是影响妊娠结局的重要因素,PPROM发生12h内就诊,尤其是2h内就诊,其孕产妇宫内感染、产褥感染发生率,围生儿NRDS、死亡及感染发生率均明显降低。发生PPROM后,由于胎儿相对较小,骨盆宽大,由于重力作用易发生脐带脱垂,另外随着羊水减少,胎盘脐带易受压影响胎儿的血液循环,导致缺氧,围生儿并发症相应增加。所以胎膜早破后应臀高位卧床休息,保持外阴清洁,使用消毒会阴垫,并能适时预防性地使用抗生素,可减少宫内感染的发生率;同时住院后能密切观察病情,使一些隐匿性宫内感染得以诊断和及时处理,减少新生儿感染及产褥感染率。
众所周知,早产儿死亡的主要原因为NRDS,故PPROM尤其是孕周<32周孕妇的治疗关键,是尽可能延长孕周,促胎肺成熟。糖皮质激素和抗生素的使用可改善PPROM母儿预后,宫缩抑制剂的使用则给上述治疗提供了机会[3]。本组资料显示PPROM发生2h内就诊者,对破口小、流液小的孕妇,通过给予预防性应用宫缩抑制剂,相应地延长了孕龄,使糖皮质激素促胎肺成熟的疗效得到保证,提高了早产儿生存率,特别是34~36孕周胎膜早破性早产孕产妇产前使用唐皮质激素干预能显著改善新生儿结局[4]。而破膜时间≥2h,尤其≥12h者,一部分由于入院时产程已发动,一部分由于发生宫内感染等,不能有效地延长孕龄,从而使NRDS发生率明显增高,围生儿病死率也相应增高。
发生PPROM后在保证母儿无感染的情况下,尽量延长孕周,可改善预后。我们的原则是发生PPROM时,如妊娠已达到36周,可在预防性抗感染和促胎肺成熟的情况下,及时给予终止妊娠;如妊娠<32周,没有出现宫内感染等严重并发症,给予积极保胎期待治疗,但往往因住院时间长,患者拒绝保胎治疗,新生儿的结局不理想;对于孕32~34周者,可行羊水检查了解胎儿成熟度,如证实胎儿肺已成熟时即可终止妊娠;如就诊时或期待过程中出现宫内感染、脐带脱垂、胎儿窘迫及产程发动无法抑制时,不论孕周大小,均应尽快终止妊娠。
总之,发生PPROM后需及早就诊,尤其应争取在2h内就诊,及时处理,可以减少孕产妇感染及围生儿病死率。同时对于广大的农村孕妇应做孕期宣教工作,尽量减少胎膜早破的发生。
[1] 乐杰.妇产科学[M].6版.北京:人民卫生出版社,2004:146.
[2] 李玮,漆洪波.未足月胎膜早破的研究进展[J].中华围产医学杂志,2005,8(1):57-58.
[3] 朱洁萍,戴钟英.未足月胎膜早破的宫缩抑制剂治疗[J].实用妇产科杂志,2001,17(1):13.
[4] 段瑞岐,曾蔚越.286例胎膜早破性早产新生儿结局的临床分析[J].实用妇产科杂志,2006,2(1):115-117.

