肺炎性假瘤CT诊断
邓克学 韦 超 曹东兴
肺炎性假瘤是肺内少见病变。CT表现形态多样,术前诊断仍较为困难。本组回顾性分析22例肺内呈实变和周围性不规则肿块病变经手术后证实为肺炎性假瘤的病变的CT平扫和 (或)增强扫描后的病灶的表现,以进一步提高对肺炎性假瘤的CT诊断的认识。
方 法
搜集本院2006年1月~2009年7月间行CT检查并手术病理证实为肺炎性假瘤的病例22例,男12例,女10例,最小年龄30岁,最大年龄76岁,平均53.7岁;临床痰中带血 12例,咳嗽咳痰15例,发热3例,胸背痛 6例;病程最短 7d,最长达4年。
采用GE lightspeed 16CT机,管电压 120kV,管电流200mA,0.8s/圈,常规5mm或7.5mm层厚。其中8例CT平扫、11例直接CT增强、3例CT平扫和增强;增强采用经肘静脉团注碘海醇 (om nipaque)(300mg I)100m l,对比剂注射速度为4m l/s,延迟时间为45~50s。平扫及增强后的病人中18例病人回顾性1.25mm薄层重建,用以观察病灶内部结构。
结 果
1.病灶数量和位置
右肺13例,左肺9例,其中以右肺下叶和左肺上叶最多,分别为7例;1例为多结节灶,其余均为单病灶。
2.病灶形态,大小和密度
病灶形态多样,其中呈明显大片实变影11例,合并巨大囊性占位1例,合并空气支气管征2例;周围型不规则肿块影11例,合并伴钙化1例,最大径1.5cm×2.0cm~6cm×5cm(图1)。
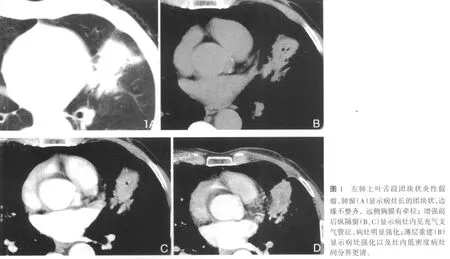
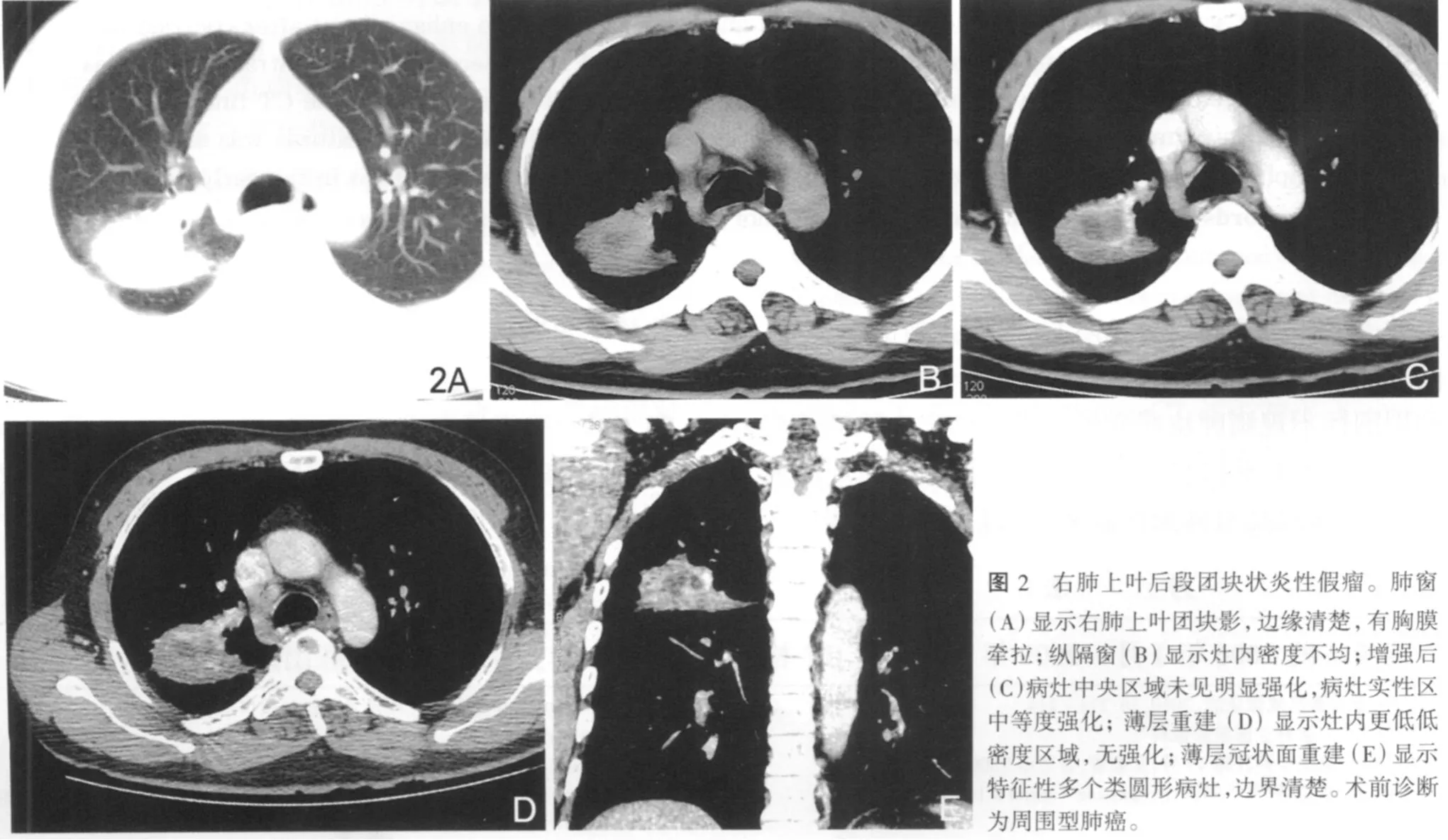
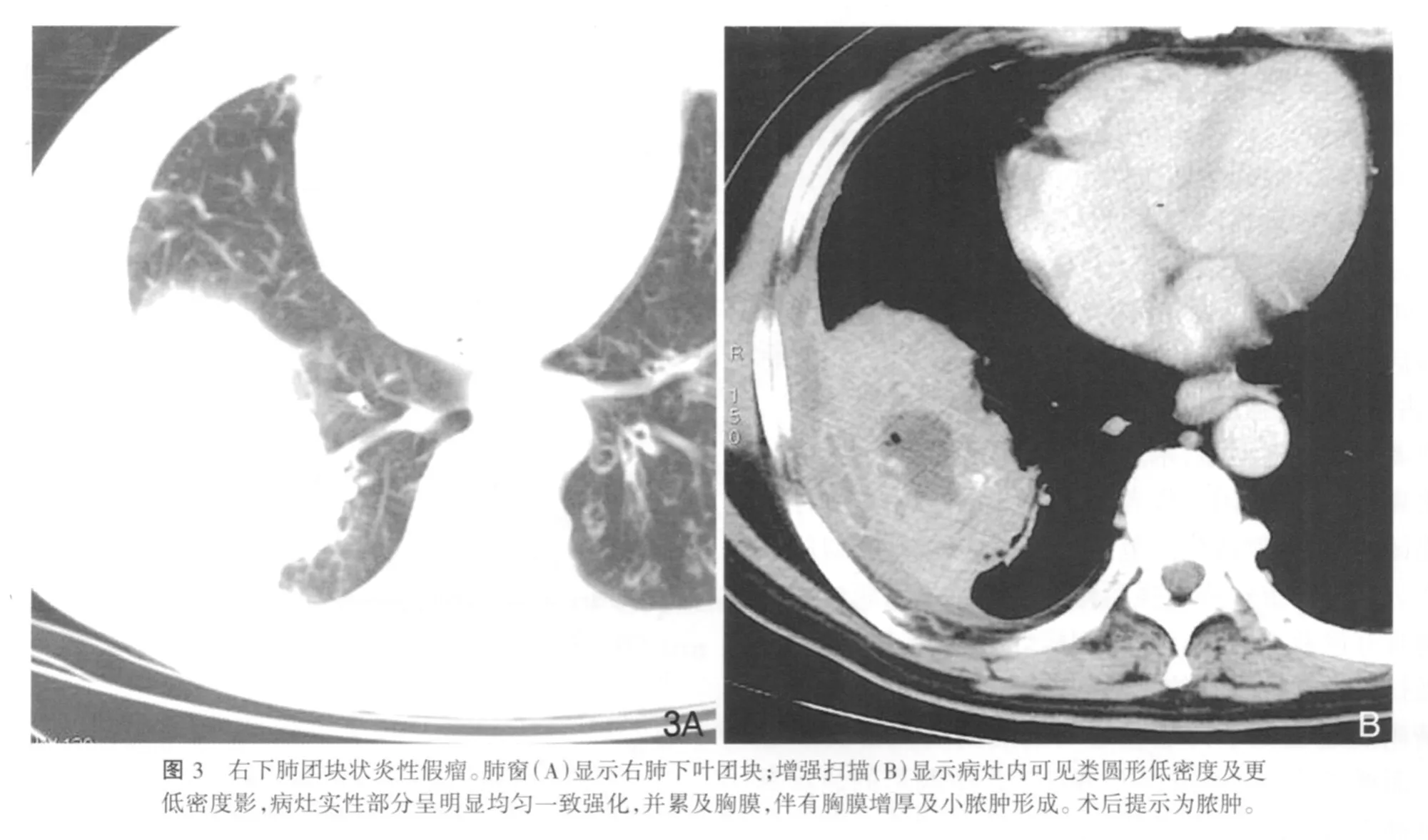
15例病灶内见多个不均匀分布大小不等的类圆形低密度影,边界清,CT值均值 21.4HU(2.41~28.85HU),16例薄层重建后显示灶内单发或多发低密度灶较常规层厚清晰,其中增强后14例显示灶内无强化低密度灶最为清晰,病理显示这些无强化区为脓肿或坏死液化。实变区CT值平扫22.4HU(16.6~28.3HU),增强后45s为80.76HU(49~89.48 HU);病理提示为肺泡上皮细胞及纤维组织增生、泡沫细胞及多量中性粒细胞、淋巴细胞浸润及组织细胞增生(图2,3)。
4病灶边缘
10例周围性肿块中,轻度分叶者2例;边缘毛糙不规则者4例,粗长毛刺2例;血管集束者2例。22例病变13例一侧有垂直胸膜的平直边缘。4例有长索条灶影向肺门或与肺门粘连。
5.纵隔淋巴结肿大
共见7例,其中5例为增强扫描,显示肿大淋巴结,最大者达1.8cm×1.5cm,增强后有明显、均匀强化。手术后病理证实为淋巴结反应性增生。
讨 论
肺炎性假瘤是非特异炎症所致肺实质内肿瘤样增生性病变,病因不甚清楚。多数学者认为系细菌或病毒感染后所致的肿块样病变。呈孤立性肺内病变,是一种良性不明原因的肺部疾病,其发病率较低, 仅占肺内病变的0.7%,病理上病变呈炎性细胞浸润,包括浆细胞、淋巴细胞、巨噬细胞以及少量的嗜酸粒细胞、纤维母细胞以及结缔组织。
肺炎性假瘤60%的病人均有临床症状如咳嗽、呼吸困难以及痰血,常常发生在年轻人,伴有发热、疲劳或体重减轻,病灶较大,累及局部纵隔结构或胸壁[1]。40%的病人无临床症状和体征,病变发生年龄在1~77岁,40岁以下的病人占60%。本组病例中22例均为中年以上病人,其中男性多于女性,40岁以上病人16例,占72%,临床以痰血、咳嗽及咳痰为主,19例,占86%。
肺炎性假瘤好发于中下肺叶和肺外周,病变可以跨段、跨叶。本组发生在两下肺共12例,两上肺10例。病灶位于肺外周18例,10例病灶跨叶、跨段。CT上形态表现多样,有学者将其分为球型和团块型,球型呈圆形或椭圆形,边缘光滑、锐利,密度均匀,边缘清楚;团块型形态多样,境界不清,边缘模糊,周围可见片状炎性浸润[2]。球型炎性假瘤周围机化,形成炎性假瘤的稳定阶段,即经过炎性渗出、吸收,而后病变形成假包膜。而团块型炎性假瘤可能是病变的急性或亚急性阶段,渗出尚未完全吸收,因而形成周围的片状或条索状影。本组病例中以团块状形态居多,22例病例中团块状占17例,均属急性或亚急性期,均与临床有一定的症状和体征相符。
炎性假瘤术前诊断困难,常常容易与周围型肺癌以及其他炎症混淆。在报道的文献中CT诊断正确者仅18.7%(9/48),其余被误诊为肺癌53.8%(21例),结核瘤22.9%(11例),良性病变 10.4%(5例),错构瘤4.2%(2例)[3]。本组病例中术前误诊为周围型肺癌8例,诊断为炎症的10例,诊断为结核的 2例,不能确定诊断的2例。
本组22例病变中除具有以往文献报道的CT特点外,下述特点有助于定性诊断:①病灶区域增强后呈明显不均匀强化,本组22例病例中14例增强病人,强化出现的时间均在增强后的45s达高峰,远远早于周围性肺癌增强后强化的时间窗,对于诊断有意义。明显强化区域病理提示为血供丰富的炎性肉芽组织,而未强化区域为脓肿或脓腔。与文献报道相符[4,5]。②病灶内可见多发不均匀分布的圆形或类圆形低密度影,增强后未见强化,本组22例中灶内有此种征象者15例,占68%,增强后与强化的实变灶内形成明显对比,且两者之间分界明显,术后病理证实为假瘤灶性坏死、液化囊腔、空洞。国内作者报道19例病例中6例存在液化区,其中4例液化区范围较大,边缘规则类似肺脓肿[6]。③薄层重建或增强后薄层重建对显示病灶内部结构具有诊断意义。本组22例病灶中10平扫和14例增强扫描中常规层厚的病灶内低密度空洞性病变的显示清晰度远远低于薄层重建的病灶内的低密度影显示,而增强后灶内液化坏死或类圆形空洞影的显示率远远高于常规层厚和薄层重建以及常规增强后的病灶的显示。从而提示薄层重建以及增强扫描后薄层重建对显示病灶内类圆形低密度影对提示炎性假瘤诊断的重要意义。④本组病灶中团块型病灶13例边缘可出现部分直板形态,文献中有作者将其称为“平直征”, 并认为是炎性假瘤的一个较具特征性的征象[3,7]。出现平直征征象的原因是:①病变边缘纤维化牵拉;②病变发展至肺叶或肺段的边缘而受到阻挡;③炎性肿块受细支气管或血管的阻隔而形成的边界。
总之,肺炎性假瘤形态多样,CT上极易与周围型肺癌、肺慢性炎症以及肺结核混淆。本组病例发现团块状实性肿块内出现多发大小不等类圆形边界清楚低密度影而呈脓肿或囊性液化坏死,增强后实质部分明显强化表现提示炎性假瘤。
1.Cerfolio RJ,Allen MS,Nascimento AG,et al.Inflammatory pseudotomours of the lung.Ann Thorac Surg,1999,67:933-936
2.Dehabreh J,Zisis C,Arnogiannaki N,et al.Inflammatory pseudotumor.Eur J Cardiothorac Surg,1999,16:670-673
3.戚跃勇,戴书华,邹利光,等 .肺炎性假瘤的CT诊断.实用放射学杂志,2004,20:503-506
4.钱 江,杜立新,傅加平,等 .良性孤立性肺结节动态CT表现及病理基础.中国医学影像技术,2000,16:522-524
5.Agrons GA,Rosado-de-Christenson ML,Col L,et al.Pulmonary inflammatory pseudotumor:radiologic features.Radiology,1998,206:511-518
6.赖寿伟,杨华岳.肺炎性假瘤的HRCT诊断.实用医学影像杂志,2005,6:265-266
7.徐 以,白红利 .肺炎性假瘤的CT表现(附19例报告).放射学实践,2001,16:30-31

