万古霉素治疗耐甲氧西林革兰阳性菌颅内感染的研究
童仲驰 李志峰 黎建先
湖南岳阳市第二人民医院神经外科 岳阳 414000
随着各种脑脊液外引流装置的广泛应用,外引流装置引起的颅内感染,也逐渐成为困扰神经外科医生的难题。在各种引起颅内感染的细菌中,甲氧西林耐药的革兰阳性菌引起的感染越来越普遍,发生率在10%左右[1],且其合理的治疗措施仍未得到统一。治疗甲氧西林耐药的革兰阳性菌首选万古霉素,由于血脑屏障的存在,单纯静脉给药治疗难以达到有效的抑菌浓度。本实验通过万古霉素不同的给药方法,探讨甲氧西林耐药革兰阳性菌引起颅内感染的最佳给药方案。
1 材料与方法
1.1 材料 本组均为2000-01~2009-07住院治疗的颅内感染患者56例,男24例,女32例;年龄13~75岁。其中颅内动脉瘤21例,脑出血15例,颅内肿瘤15例,颅脑外伤5例,术后留置脑室外引流管36例,留置腰大池引流管20例。所有病例术后均静脉使用头孢三代、青霉素等抗菌药物。出现以下情况诊断为术后并发颅内感染:(1)术后均有发热,体温>38.5℃,持续时间>1周,伴有剧烈头痛;(2)均有脑膜刺激征(+);(3)血常规:白细胞总数>10×109/L,中性粒细胞>75%;(4)脑脊液细菌培养(+)。本组均进行脑脊液培养,培养结果显示耐甲氧西林金葡球菌(M RSA)36例,耐甲氧西林表皮葡萄菌(M RSE)20例,药敏结果均对万古霉素敏感。所有病例均在初次应用万古霉素前行脑脊液细胞学和生化检查,以后每天收集脑脊液行脑脊液常规和生化检查监测脑脊液变化情况。培养明确颅内感染后均立刻拔除脑室外引流管或腰大池管。
1.2 方法 万古霉素注射液(商品名:稳可信,中国礼来公司)。所有病例分为3组:(1)静脉给药组15例,生理盐水100 m l+稳可信500mg静滴,给药1次/12 h;(2)经腰穿鞘内注药组20例,注射前先放出脑脊液至较低压力后,再以稳可信0.3mg/(kg◦d)+地塞米松1 mg,以生理盐水3 m l稀释后缓慢鞘内注射;(3)静脉+鞘内给药组21例,按以上两种方法同时联合给药。停药指标:静脉给药为上述各项颅内感染指标3项以上恢复正常后,再用3d;鞘内给药为连续3次脑脊液正常后停止鞘内给药。
1.3 疗效评估标准
1.3.1 临床疗效判断标准:按照卫生部、国家中医药管理局和总后卫生部,2004-10-09联合公布《抗菌药物临床研究指导原则》,通过治疗前、中、结束时对患者体温、症状、体征、实验室检查(血液和脑脊液临床检验及细菌学检查结果)进行比较,按治愈、显效、进步、无效4级评定临床疗效。治愈:治疗后症状、体征、实验室检查及病原学检查均恢复正常;显效:治疗后病情好转,但上述4项中有1项未完全恢复正常;进步:用药后病情好转,但不够明显;无效:用药72 h后病情无明显进步或加重。
1.3.2 细菌学疗效判断标准:细菌清除:治疗后病原菌消失;部分消除:治疗后>2种病原菌至少有一种消失;未清除:治疗后初始病原菌仍生长;替换:治疗后原致病菌消失,培养出新的病原菌。
1.3.3 安全性评价:对以下内容进行检测:①密切观察一切与用药有关的不良反应:如抽搐、听觉减退和血尿等;②血尿常规检测;③肝肾功能检测。按与药物有关、可能有关、可能无关、无关和无法评价五级评定临床反应及检验异常与实验药物之间的关系。前二者划为不良反应,统计不良反应的发生率。
1.4 统计学处理 采用统计学软件SPSS12.0对临床疗效、治疗前后脑脊液压力、白细胞、蛋白质、糖和氯化物以及治疗时间进行统计学分析,治疗前后结果用t检验分析。
2 结果
2.1 临床疗效 万古霉素的不同途径给药方式治疗后(结果见表1),静脉给药组、鞘内给药组和静脉+鞘内给药组治愈率分别为26.7%、60.0%和61.9%;显效率分别为13.3%、25.0%和28.6%;进步率分别为46.7%、15.0%和9.5%;仅静脉给药组无效率为13.3%,鞘内给药组和静脉+鞘内给药组未见无效。静脉给药组的治愈率与鞘内给药组和静脉+鞘内给药组间差异具显著性(P<0.05),而鞘内给药组和静脉+鞘内给药组之间的治愈率差异无显著性(P>0.05)。
万古霉素治疗后患者各项临床症状、体征,包括体温、脉搏、头痛、脑膜刺激征等较治疗前均有明显改善。万古霉素治疗后对血常规中的白细胞总数、中性粒细胞有明显的降低作用;对淋巴细胞有明显的升高作用。万古霉素治疗后,对脑脊液中白细胞数、蛋白明显降低,糖和氯化物明显升高,颅内压明显降低,外观从混浊变为澄清。
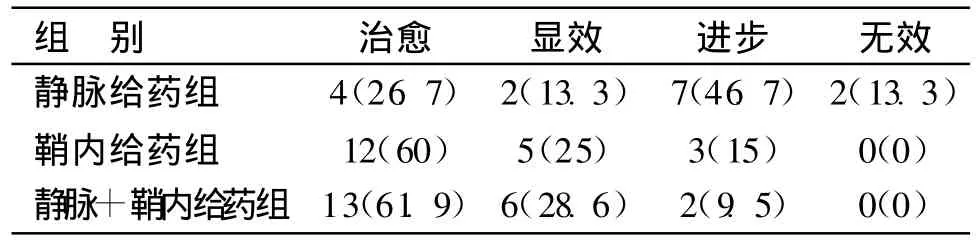
表1 不同给药方式治疗颅内感染的有效率比较 例(%)
2.2 临床有效治疗时间 把治愈、显效与进步患者的治疗时间作为临床有效治疗时间。静脉给药组的临床有效治疗时间为14~45 d,平均22.8 d;鞘内给药组的则8~24 d,平均15.2 d;静脉+鞘内给药组为5~21 d,平均11.5 d。经秩和检验,KW检验及3组间的平均秩值的两两比较,两两间差异均有显著性(P<0.05),且临床有效治疗时间为静脉+鞘内给药组<鞘内给药组<静脉给药组。
2.3 细菌学疗效评价 本组脑脊液细菌阳性率为100%,静脉+鞘内给药组和鞘内给药组经万古霉素治疗后的菌株均被清除,细菌清除率为100%。静脉给药组15例患者中13例的菌株被清除,细菌清除率为86.7%,只有2例菌株未被清除,再次脑脊液细菌培养为万古霉素中介,无替换菌株。
2.4 安全性评价 静脉给药组2例出现血肌酐值升高>正常值2倍以上,停用万古霉素后,给予保护肾脏等治疗后肌酐均可恢复到正常水平。鞘内给药时出现神经根刺激症状2例,经对症处理后24h内缓解。无二重感染的病例发生,未发现脊髓粘连的并发症。
3 讨论
临床上由于外引流管而引起的颅内感染并不鲜见,金葡球菌等革兰阳性菌是引起颅内感染的重要致病菌。由于外引流管间接上沟通了颅内脑脊液系统和体表,体表最常见的细菌有金葡球菌等革兰阳性菌,引流管的存在使它们更容易沿着引流管逆行进入脑脊液系统,引起颅内感染。此外,病理状态下,血脑屏障受到破坏后,能有一定程度的开放[2],细菌便能通过血脑屏障引起颅内感染。近年来,M RSA/ MRSE在医院的感染有上升趋势[3],是引起脑外科手术后颅内感染重要的致病菌,其对头孢类及青霉素类抗生素耐药性强,给临床治疗造成了诸多困难。本实验结果提示,万古霉素对于治疗M RSA/M RSE引起的颅内感染是有效的。经万古霉素治疗后,对脑脊液中白细胞数、蛋白明显降低,糖和氯化物明显升高,颅内压明显降低,外观从混浊变为澄清。
本实验中鞘内给药组或静脉+鞘内给药组的临床治愈率均高于静脉给药组,而且临床有效治疗时间为静脉+鞘内给药组最短,静脉给药组最长。本组的2例菌株未被清除,均发生在静脉给药组,其中1例在初次的细菌培养中为万古霉素敏感,后来的细菌培养中为万古霉素中介,可能由于该病例治疗时间长(30d),发生耐药,故不被清除。
综合本实验结果,鞘内用药的优点在于[4]:(1)局部用药能显著提高病灶区的抗菌药物浓度[5],Bettina等报道通过比较鞘内注入万古霉素10 mg/d与经静脉每6 h注入万古霉素500mg后,脑脊液内万古霉素的质量浓度分别最高为565.58mg/L和1.73 mg/L,前者在脑脊液中的药物浓度是后者的300多倍,而用量仅为后者的1/1 000。因此,鞘内注入万古霉能够减少静脉用药剂量而达到治疗的目的,从而减少药物全身不良反应及降低治疗费用。(2)药物直接注入脊髓蛛网膜下腔,能使病灶区迅速达到峰值药物浓度,作用迅速。而经静脉注入时,由于血脑屏障的存在,脑脊液的药物达峰时间较血清达峰时间明显推迟。综合国外以往研究数据,鞘内注射万古霉素0.3 mg/(kg◦d),可以达到良好效果。结合本实验结果,若配合静脉用药,则万古霉素能在脑脊液内维持较稳定的药物浓度水平,作用持久,缩短用药疗程,减少耐药菌群的出现。(3)鞘内用药还特别适用于对青霉素过敏以及静脉应用万古霉素禁忌证的患者[6]。(4)有作者认为颅内感染合并颅内压增高是导致死亡的重要原因[7]。针对外引流术后发生颅内感染,首先要拔除外引流管,改用腰大池引流或者腰穿引流能缓解颅内高压,减轻脑膜刺激引起的头痛、呕吐、高热等症状,还可进行脑脊液各项检查,指导进一步治疗。(5)此外,我们在临床治疗过程中还发现,万古霉素除了对M RSA/MRSE引起的颅内感染之外,还对某些万古霉素敏感的致病菌引起的颅内感染同样有效,如腐生葡球菌、粪肠球菌、脑膜败血性黄杆菌和对头孢菌素类耐药的肺炎球菌等。
本实验选择用万古霉素0.3 mg/(kg◦d)行鞘内注射给药的方法治疗颅内感染,一种安全、有效、简单、经济的方法。万古霉素对术后甲氧西林耐药革兰阳性菌所致颅内感染疗效确切,鞘内给药安全性好,不良反应少,值得推广应用。
[1] 周波,郭志勤,杨裕云.常见病原菌耐药监测及抗菌药物应用对策[J].中国医院药学杂志,2003,23(6):377-379.
[2] 乔建勇,张海军,武焕颖.颅内感染治疗19例临床分析[J].中华神经外科杂志,2006,22(11):650-650.
[3] 侯鹏鹏,李红伟,杨秀云.311株细菌耐药性分析[J].中国医院药学杂志,2004,24:311-312.
[4] 梁朝峰,李文胜,何海勇,等.万古霉素治疗耐甲氧西林革兰阳性菌所致颅内感染的疗效观察[J].中国医院药学杂志,2007, 27(8):1 108-1 110.
[5] Pfausler B,Spiss H,Beer R.T reatmen tof staphylococcalventriculitis associated w ith external cerebrospinal fluid drains:a prospective random ized trial of in travenous com pared w ith intraven tricular vancomycin therapy[J].JNeurosu rg,2003,98 (5):1 040-1 044.
[6] Barriere SL,Lutwick LI,Jacobs RA.Vancomy cin treatmentfor enterococcal meningitis[J].A rch Neu rol,1985,42:686-688.
[7] Rushton N.Application of local antibiotic therapy[J].Eur J Surg,1997,163(Suppl):27-30.

