产后出血临床分析
李蕴华
产后出血是分娩期严重并发症之一,其发生率占分娩总数的2% ~3%,至今仍居我国孕产妇病死原因的首位,在我国占孕产妇病死率的49.9%,其中产后出血占产科出血死亡构成的87.8%[1]。现收集我院住院诊治的83例产后出血病例进行回顾性分析,旨在探讨发生产后出血的高危因素及对其预防及治疗的有效方法,为及早采取措施,努力降低其发生并及时治疗挽救产妇生命提供依据。
1 资料与方法
1.1 一般资料 收集2007年至2008年在我院产科分娩的5 860例产妇临床资料,产后出血共83例,年龄19~42岁,平均年龄(30±5)岁;孕周35周~41周,平均孕周(38±3)周;初产妇34例,经产妇49例;双胎9例;产次最多的是5次;合并妊娠期疾病者如妊娠期高血压疾病、妊娠期糖尿病、妊娠期血小板减少症等8例;产后24 h内出血者78例,大于24 h者5例。产后出血量500 m l~3 800 m l;其中失血性休克6例,无死亡病例。500~1 000 m l者54例,占65.06%;>1 000~2 000 m l者20例,占24.10%;>2 000~3 000 m l者7例,占8.43%;>3 000 ml者2例,占2.41%。
1.2 诊断标准 胎儿娩出后2 h内出血>400 ml或24 h内出血 >500 ml定义为产后出血[2]。
1.3 方法 回顾性分析出血相关因素、分娩分式和治疗方法。
1.4 统计学分析 应用SPSS 13.0统计软件,计数资料,比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 产后出血相关因素 产后出血的原因主要分为四大类:子宫因素、胎盘因素、软产道损伤、凝血功能障碍。本研究中子宫因素52例(62.65%),子宫收缩乏力46例(55.42%),其中疤痕子宫5例,子宫不全纵隔2例;胎盘因素18例(21.69%),其中前置胎盘6例,胎盘早剥4例,胎盘粘连3例,胎盘植入2例,胎盘滞留2例,胎盘粘连合并植入1例;软产道裂伤5例(6.02%);凝血功能障碍等其他因素8例(9.64%)。可见子宫收缩乏力是产后出血的主要原因。见表1。

表1 产后出血相关因素 例
2.2 分娩方式 剖宫产分娩49例,占59.09%;阴道分娩34例,占40.91%。
2.3 产后出血的治疗方式 产后出血的治疗以综合治疗为主。在连续的生命体征监测,监测尿量、尿比重、中心静脉压(CVP)、血红蛋白(Hb)、红细胞压积(Hct)等指标的变化,记录出入量,包括胃液引流量(可能发生应激性溃疡)、阴道出血量;补充血容量、抗休克、输新鲜血浆、血小板及补充凝血因子等基础上,予以子宫按摩、应用促宫缩药物,效果不佳时根据病因予以宫腔填塞纱布、结扎双测子宫动脉或B-Lynch外科缝扎术,必要时行子宫切除术。
2.3.1 常规治疗:所有产后阴道流血较多的产妇均先行子宫按摩,并常规应用促宫缩药物,清除宫腔残留物等影响宫缩的因素,如在剖宫产术中,除按摩子宫及应用促宫缩药物外,8字缝合胎盘附着部位,失血量较多者止血同时开通静脉通路,抗休克治疗。有软产道裂伤者给予缝合。全身疾病者治疗其原发病,如有凝血功能障碍根据其化验结果补充相应凝血因子。31例患者经按摩子宫、应用宫缩药物、清除宫腔内容物常规治疗后治愈,占37.35%。
2.3.2 特殊治疗:本组中52例经上述常规治疗后止血效果不佳,采用后续特殊治疗:其中经宫腔填塞纱布后止血,产后24 h生命体征平稳30例;患者胎盘剥离不全,胎盘残留,暂压纱布,经第2次清宫后血止9例;填塞宫纱后出血减少但效果不明显,采用结扎双测子宫动脉后出血显著减少6例,其中直接结扎子宫血管2例;行B-Lynch外科缝扎术效果较好4例;行子宫切除术3例。见表2。
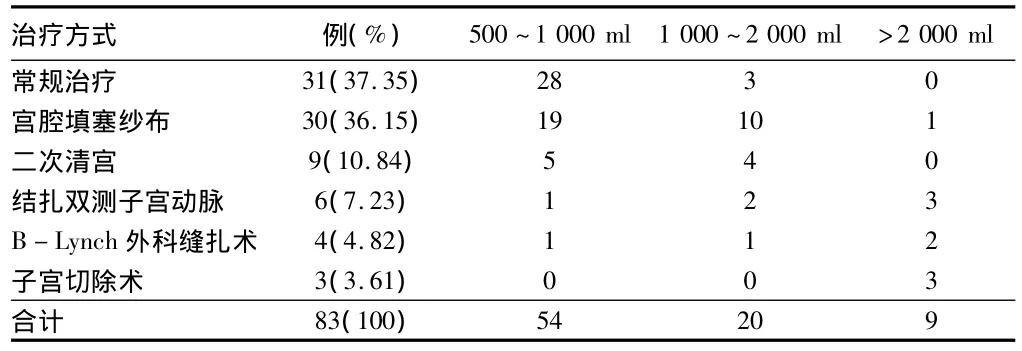
表2 产后出血的治疗情况 例
根据出血量不同的治疗方案比较差异有统计学意义(χ2=39.783,P=0.000);产后出血500~1 000 m l治疗以常规治疗为主(χ2=12.333,P=0.002);产后出血 >1 000~2 000 ml治疗上以常规治疗、宫腔填塞纱布、二次清宫等多种治疗结合,其构成比比较差异无统计学意义(χ2=3.700,P=0.157);产后出血>2 000 m l治疗以手术止血为主(χ2=5.444,P=0.020);综合83例产后出血病例治疗方式以常规治疗和宫腔填塞纱布为主(χ2=61.795,P=0.000)。
3 讨论
产后出血是产科的主要急症之一,占产妇死亡原因的首位。严重的产后出血导致出血性休克是引起死亡的主要原因,同时也使合并产褥感染的发病率大大增加。
3.1 产后出血的原因 产后出血相关因素有子宫因素、胎盘因素、软产道损伤、凝血机制障碍等。(1)产后出血病因之首是子宫因素,其中主要是宫缩乏力,本研究中83例产后出血有52例为子宫因素,其中46例由于宫缩乏力引起,占55.42%。由于精神过度紧张导致恐惧分娩、过度疲劳、产程延长、滞产、难产、急产、多产,使用镇静剂过多或麻醉过深,临产后进食进水不足,发热38℃以上,可减弱子宫对缩宫素的敏感性,导致子宫收缩乏力及使用缩宫素后效果不佳而出血。本研究中有6例为产程异常导致产后出血。多胎妊娠、巨大儿、羊水过多、使子宫过度膨胀,子宫肌纤维发育不良、子宫肌瘤、子宫体手术瘢痕等,影响子宫肌纤维的正常收缩与缩复而致宫缩乏力性出血[3],本研究中有6例为妊娠合并子宫肌瘤,2例巨大儿,3例羊水过多导致产后出血。(2)胎盘因素是导致产后出血的又一重要因素,研究中有6例前置胎盘,4例胎盘早剥,3例为植入胎盘,3例胎盘粘连,2例胎盘滞留。前置胎盘附着子宫下段,下段缩复性能差,血窦不易关闭;胎盘早期剥离,蜕膜坏死出血,子宫肌层渗血,子宫胎盘卒中,胎盘后血肿,影响子宫收缩。胎盘未剥离而过早牵拉脐带或刺激子宫,使胎盘部分自宫壁剥离,影响宫缩,剥离面血窦开放引起出血不止。(3)软产道裂伤也是导致产后出血的又一原因,宫缩过强、过频,引起产程缩短或急产,致软产道来不及扩张或扩张不良,胎儿先露娩出时接产者来不及保护会阴致软产道损伤;胎儿过大或先露异常,如枕横位、枕后位、颜面位、宫颈着力不均衡,手术助产使产道、宫颈部位承受压力过大;软产道畸形或异常,因陈旧瘢痕、发育不良致软产道伸展性差以及子宫动静脉畸形、静脉曲张、阴道纵隔等[4]。未作适当会阴切开或切口过小或会阴切开位置不正确、会阴水肿;接产者操作不当,宫口未开全即行产钳或臀牵引分娩,放置产钳或胎头吸引器时将部分宫颈或阴道壁夹在其中,均可致软产道损伤。其裂伤部位依次为会阴、阴道、宫颈,子宫下段破裂虽然少见,但一旦发生可造成严重的产后出血,常危及生命,临床要强调产前检查,明显头盆不称者,杜绝试产,首选剖宫产。(4)凝血机制障碍等其他因素也是造成产后出血的原因。由于乙肝人群的增多,应严格孕产妇乙肝5项及凝血机制检查,本研究中有2例凝血机制障碍造成的产后出血均系乙肝所致。
3.2 产后出血的治疗 原则是针对病因迅速止血、补充血容量防治休克、预防感染。宫缩乏力性产后出血以加强子宫收缩力为有效的止血方法。首选按摩子宫,同时配合子宫收缩剂。因缩宫素有受体饱和,无限制加大用量效果不佳,反而出现副反应。24 h总量应控制在80~100 U内[5]。欣母沛能有效控制其他方法无效的出血,临床经验表明用药要早,效果才好。舌下含化或肛门放置米索前列醇,但值得注意,国内米索说明书上适应证仅为协同米非司酮终止停经49 d内的早孕,且米索前列醇用于产后出血一直未通过FDA认证。如上述处理无效,应及时行宫腔填塞纱条的方法,尤其适应于前置胎盘、胎盘剥离不全而出血的患者。综合83例产后出血病例治疗方式以常规治疗和宫腔填塞纱布为主(χ2=61.795,P=0.000),可见对于基层医院治疗产后出血时常规治疗后宫腔填塞纱布是一种简洁、有效、方便的治疗出血的方法,大部分产后出血患者经宫腔填塞纱布后产后出血得到了控制。如无效,应尽早寻找原因进一步处理,有胎盘植入则需手术切除植入部位的部分宫壁肌肉甚至切除子宫以挽救生命。对产后出血量在1 000 m l及以上者,为迅速止血,可行子宫动脉结扎或髂内动脉结扎术;无效时,立即行次全子宫切除术。胎盘粘连、滞留者,行徒手剥离取出胎盘,操作要轻、准,切忌挖抓;人工剥离胎盘失败,多为植入胎盘,应及时行子宫次全切除术。软产道损伤者,按解剖层次及时缝合。本组83例产后出血的患者中,仅有3例行次全子宫切除术,说明保守治疗、宫腔填塞纱布方法治疗产后出血是保留子宫的有效措施。
3.3 产后出血的预防 婚前加强宣教,做好避孕指导,减少人工流产次数,从根本上降低产后出血的发生率。孕期做好保健工作,加强产前检查,及早发现并处理妊娠合并症及并发症,对有产后出血高危因素者,应提前住院待产;产妇临产入院后,常规行凝血功能、乙肝5项等实验室检查,产时、产后密切观察生命体征、阴道流血和宫缩情况,医护人员定期巡视,科学接生,发现问题及早处理[6]。一旦发生产后大出血,应针对出血原因,迅速止血并输液、输血,补充血容量,对经处理无效者,果断切除子宫。
产后出血可以造成一系列危害,如子宫切除、弥散性血管内凝血、产褥期感染、seehan综合征、多器官功能障碍、与输血相关的传染性疾病等,给女性带来严重身心伤害,对其预防显得更为重要,因此医务工作者应做好怀孕女性的围产期保健系统管理工作,及早干预,及早发现,及早处理,及时、准确地评估产后出血量,并针对病因进行有效预防及治疗,阻断产后出血发生的一系列危害性结果,降低孕产妇死亡率[7-9]。
1 Gary F,cunningham,Kenneth J,et al.Obstetrics in broad perspective.Cunningham FC.Hauth JC.Leveno KJ.et al.Williams Obstetrics.22th ed.New York:McGraw-Hill Comparcies,2005.1-13.
2 乐杰主编.妇产科学.第7版.北京:人民卫生出版社,2008.225.
3 Jolly MC,Sebire NJ,Harris JP,et al.Risk factors for macrosomla an ditsclinical consequences:a study of 350,311 pregnancies.Eur JObstet Gynecol Repmd Biol,2003,11:9.
4 杨雪梅,李娟.产后出血的潜在因素分析与预防.中国医药指南,2008,3:53-54.
5 Mercier FJ,Van de Velde M.Major obstetric hemorrhage.Anesthesiol Clin,2008,26:53-66.
6 马长伟,董轶美.产后出血影响因素分析.中国误诊学杂志,2008,5:3612-3613.
7 符敬坦.产后出血的预防及护理体会.河北医药,2008,30:1640.
8 郭秀香,徐建英.介入治疗胎盘植入产后出血的临床分析.疑难病杂志,2008,7:347-349.
9 王文一,於利刚.双侧子宫动脉栓塞术治疗难治性产后出血的护理分析.中国全科医学,2008,11:2871-2872.

