急性胰腺炎并发胰性胸水的临床特征及其意义
胡德稳 张文远
急性胰腺炎并发胰性胸水的临床特征及其意义
胡德稳 张文远
急性胰腺炎(AP)常并发胸腔积液,主要发生在重症急性胰腺炎(SAP)患者中。有学者提出,胸腔积液可作为预测SAP的一项独立危险因素[1-3]。为此我们收集我院近年来收治的AP并发胸水患者的临床资料,分析它们的临床特征,探讨胰性胸水判断AP患者病情严重程度的价值。
一、资料与方法
1.临床病例:收集我院2004年10月至2007年12月资料完整并符合AP诊断标准[4]的患者573例。其中轻症急性胰腺炎(MAP)417例,SAP 156例;男314例,女259例,男女比为1.21∶1;年龄25~90岁,平均年龄51.6岁。
2.分析指标:分析胸水发生时间、部位、程度,以及与患者病因、症状、临床实验室检查、器官功能衰竭之间的关系。
二、结果
1.胰性胸水在AP中的发生率及发生部位和程度:573例AP中,并发胸水147例(25.7%)。MAP并发胸水26例(6.2%),SAP并发胸水121例(77.6%),相差非常显著(Plt;0.01)。胸水发生在入院24 h内91例(61.9%),24~72 h内43例(29.2%),72 h后13例(8.8%)。单侧胸水101例(左侧76 例、右侧25 例),占68.7%;双侧46 例,占31.3%。其中MAP组单侧15例(左侧11例、右侧4 例),双侧11例;SAP组单侧86例(左侧65 例、右侧21例),双侧35例。8例为中等量胸水,均发生在SAP组,其余均为少量胸水。SAP并发胸水的121例中,合并腹腔渗出116例,占95.9%;MAP并发胸水的26例中,合并腹腔渗出仅2例,占7.7%,差异有统计学意义(Plt;0.01)。
2.胰性胸水的性别、年龄分布:26例MAP并发胸水者中,男14例,女12例,男女比为1.16∶1,平均年龄46.7岁;121例SAP并发胸水者中,男69例,女52例,男女比为1.33∶1,平均年龄53.2岁。各组间差异无统计学意义。
3.胰性胸水与病因之间的关系:26例MAP并发胸水者中胆源性14例(53.8%),391例无胸水者中胆源性183例(46.8%),两者差异无统计学意义;121例SAP并发胰性胸水者中胆源性70例(57.8%),35例无胸水者中胆源性35例(28.9%),两者比较差异具有统计学意义(Plt;0.05)。
4.胰性胸水与SAP临床症状之间的关系:156例SAP患者有腹痛142例,腹胀85例,气急91例,腹膜刺激征47例,麻痹性肠梗阻22例,其中并发胰性胸水者分别有113例(79.6%)、76例(89.4%)、84例(92.3%)、32例(68.1%)和15例(68.2%)。SAP并发胸水者出现腹胀、气急和麻痹性肠梗阻的症状显著高于SAP无胸水组(Plt;0.01、Plt;0.01和Plt;0.05)。
5.胰性胸水与SAP临床实验室检测指标之间的关系:在血白细胞计数(WBC)、血红蛋白(Hb)、白蛋白、淀粉酶、肝功能、肾功能、血脂、K+、血清钙离子(Ca2+)、动脉血氧分压(PO2)、动脉一氧化碳分压(PCO2)等检测指标中,仅WBC、PO2、Ca2+和白蛋白在SAP患者有无胸水者之间有显著差异,经logistic分析,WBC水平与SAP并发胸水呈正相关,PO2与SAP并发胸水呈负相关,Ca2+和白蛋白与SAP并发胸水相关性较弱(表1)。
表1SAP患者胰性胸水与实验室检测指标之间的logistic分析
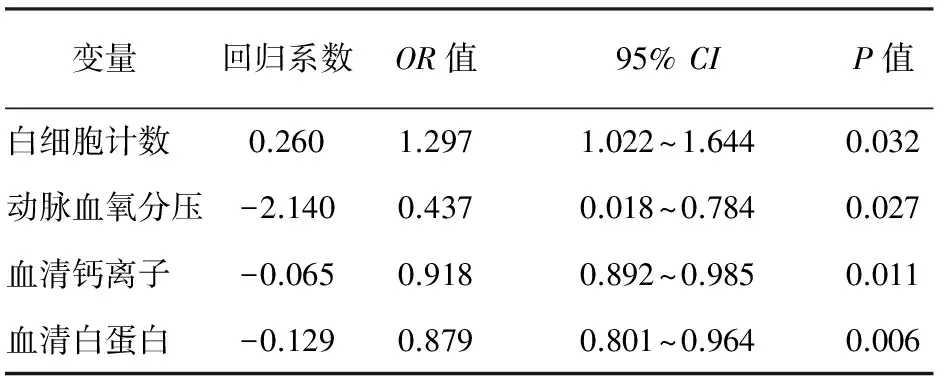
变量回归系数OR值95%CIP值白细胞计数 0.2601.2971.022~1.6440.032动脉血氧分压-2.1400.4370.018~0.7840.027血清钙离子 -0.0650.9180.892~0.9850.011血清白蛋白 -0.1290.8790.801~0.9640.006
注:是否发生SAP为因变量(否=0,是=1)
6.胰性胸水与SAP器官功能衰竭及病死率之间的关系:156例SAP患者发生肺功能不全52例,休克28例,肾功能不全33例,胃肠道出血6例,在并发胸水的121例中分别为47例、18例、20例和4例,其中肺功能不全发生率显著高于无胸水SAP患者组(Plt;0.001)。胰性胸水对患者的死亡率无明显影响。
讨论AP是临床常见的消化系统急症,MAP占AP的80%,病情轻,预后好;而SAP病情重,病死率高达20%~50%,并因为大量胰酶及有毒物质被吸收入血引起全身重要脏器功能损害[5-6]。因此,对于AP严重程度的早期评估是临床医师预测患者病程、预后的必要条件。
目前,评价AP严重程度常用的是Ranson评分标准、改良Glasgow评分系统、APACHEⅡ以及CT评分系统[7]。Ranson和改良Glasgow评分缺乏特异性;APACHEⅡ评分系统虽具有特异性和敏感性,但较复杂;CT评分系统单独应用假阳性率高,且存在时间滞后性[8],而且价格较贵。因此,人们一直在寻找更简单、价廉的方法评估疾病的严重程度。
本结果显示,AP患者,尤其是SAP患者易发生胸腔积液,主要机制是[9-10]:①多种细胞因子级联反应产生严重的全身炎症反应综合征((SIRS);②微循环障碍致缺血、缺氧和缺血再灌注损伤;③ 内源性抗氧化物质如还原型谷胱甘肽、过氧化氢酶、超氧化物歧化酶的缺失导致氧化应激增强;④大量合成的NO可能作为一种自由基损害机体;⑤肠道细菌易位导致继发性感染;⑥胰腺炎症大量液体渗出,机体血浆白蛋白继发性丢失进一步降低血管胶体渗透压从而加重胰性胸水的形成。
本结果还表明,胆源性胰腺炎易致SAP,同时并发胰性胸水。炎症越重,氧分压越低,发生胸水的可能性越大,而胰性胸水又易发生腹胀、低氧血症、麻痹性肠梗阻等症状。从而导致病情重,病程长,给患者带来痛苦和经济负担。胆道疾病是我国AP发病的主要因素,因此积极预防和治疗胆道疾病是降低SAP发生的一个重要手段。虽然SAP病死率高,但胰性胸水和病死率无关,也与腹痛、腹膜刺激征等临床特征无关。表明胰性胸水虽是AP,尤其是SAP中常见的并发症,但它具有自限性,不影响患者的生存和预后。因此,在治疗上不必过分注重胸水的特殊治疗,除非大量胸水有压迫症状。
[1] Farksa G,Marton J,Mandi Y,et al.Progress in the management and treatment of infected pancreatic necrosis.Scand J Gastroenterol Suppl,1998,228:31-37.
[2] Delcenserie R,Yzet T,Ducroix JP.Prophylactic antibiotics in treatment of severe acute pancreatitis.Pancreas,2006,13:198-201.
[3] Sharma VK,Howden CW.Prophylactic antibiotic administration reduces sepsis and mortality in acute necrotizing pancreatitis:ameta-anlysis.Pancresa,2001,22:28-31.
[4] 中华医学分会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案).胰腺病学,2004,4:35-38.
[5] 黎介寿,李维勤.重症急性胰腺炎手术指征和讨论再认识.中国实用外科杂志,2003,23:513-514.
[6] 郭中东,刘建斌.重症胰腺炎的诊治体会.基层医学论坛,2008,12:569.
[7] 陈灏珠,徐三荣.实用内科学.12版.北京:人民卫生出版社,2005,1963-1969.
[8] 门英,李玉明.急性胰腺炎临床病程与影像学变化相关性研究进展.国际消化杂志,2008,28:452-454.
[9] Bhatia M,Wong FL,Cao Y,et al.Pathophysiohogy of acute pancreatitis.Pancreatology,2005,5:132-144.
[10] 陈其奎.急性胰腺炎的病因和发病机制.现代消化及介入诊疗,2007,12:160-162.
2009-02-14)
(本文编辑:吕芳萍)
10.3760/cma.j.issn.1674-1935.2009.06.018
610072 成都,四川省医学科学院 四川省人民医院消化科(胡德稳,现在广东省东莞市大郎医院消化科),质控部(张文远)
张文远,Email:syzhangwenyuan@163.com

