非小细胞肺癌患者根治术后复发的影响因素分析


【摘要】目的 分析非小细胞肺癌(NSCLC)患者根治术后复发的影响因素,并构建预测模型,为降低该疾病患者术后复发率提供依据。方法 回顾性分析2018年1月至2021年12月在广西壮族自治区民族医院·广西医科大学附属民族医院接受根治术治疗的200例NSCLC患者的临床资料,以患者术后2年内复发情况分为未复发组和复发组。采用单因素与多因素Logistic回归分析患者术后复发的影响因素,建立复发风险预测模型并进行验证。结果 200例患者中有78例(39.00%)复发,将其作为复发组,其余122例(61.00%)为未复发组。复发组肿瘤直径≥ 3 cm、病理分期Ⅱ~Ⅲ期、T分期T2~T4期、淋巴结转移≥ 3个、未进行术后化疗及有吸烟史患者占比均高于未复发组;多因素Logistic回归分析结果显示,肿瘤直径≥ 3 cm、病理分期Ⅱ ~ Ⅲ期、T分期T2~T4期、术后淋巴结转移≥ 3个、术后未化疗及有吸烟史均是NSCLC患者根治术后复发的危险因素(OR=6.238、10.323、13.220、5.283、4.067、5.026)(均P<0.05)。结合独立危险因素建立复发预测模型,该模型预测根治术患者术后复发的受试者工作特征(ROC)曲线下面积(AUC)为0.917,95%CI为0.885~0.948,预测价值较高(P<0.05)。结论 肿瘤直径≥ 3 cm、病理分期Ⅱ ~ Ⅲ期、T分期T2~T4期、术后淋巴结转移≥ 3个、术后未化疗及有吸烟史的NSCLC患者根治术后复发的风险较高,且据上述危险因素构建的术后复发预测模型对患者术后复发具有较高的预测价值,临床可据此制定预防措施以降低NSCLC患者根治术后复发风险。
【关键词】非小细胞肺癌 ; 根治术 ; 术后复发 ; 影响因素
【中图分类号】R734.2 【文献标识码】A 【文章编号】2096-3718.2024.23.0122.04
DOI:10.3969/j.issn.2096-3718.2024.23.038
非小细胞肺癌(non-small-cell carcinoma,NSCLC)是一种异质性肿瘤,占所有肺癌的85%[1]。NSCLC的生长速度较慢,早期不易在常规体检中查出,导致早期诊断困难。根治性手术是治疗早期NSCLC的关键手段,旨在完全移除肿瘤以实现治愈。然而,隐匿性癌细胞的存在、驱动突变及术后免疫逃逸等导致NSCLC患者在术后复发的风险升高[2]。有数据显示,有30%~55%的NSCLC患者因术后复发,导致术后生存率和生活质量降低[3]。深入探究NSCLC患者术后复发的潜在因素,有助于开发新型靶向治疗和免疫疗法,从而提高患者的生存率。因此,本研究旨在分析NSCLC患者根治术后的临床特点与复发的相关因素,为降低复发风险和优化治疗方案提供数据支持,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月至2021年12月在广西壮族自治区民族医院·广西医科大学附属民族医院接受根治术治疗的200例NSCLC患者的临床资料。纳入标准:⑴符合《中国原发性肺癌诊疗规范(2015年版)》[4]中NSCLC的诊断标准;⑵已完成根治术;⑶病历资料完整。排除标准:⑴既往有恶性肿瘤病史;⑵术前接受过化疗、放疗或靶向治疗;⑶合并自身免疫性疾病。本研究经广西壮族自治区民族医院·广西医科大学附属民族医院医学伦理委员会批准。
1.2 研究方法 收集所有患者的临床资料,包括年龄(<60岁,≥60岁)、性别、病变部位(左肺,右肺)、肿瘤直径(<3 cm,≥3 cm)、病理类型(鳞癌,腺癌,其他)、病理分期[5](Ⅰ期,Ⅱ ~ Ⅲ期)、T分期[6](T1期,T2~T4期)、N分期[7](N0期,N1~N3期)、分化程度[8](低分化、中分化、高分化)、术后淋巴结转移数量(<3个, ≥3个)、术后化疗(是,否)、吸烟史(是,否)。患者出院后2年内定期随访,首年每3个月1次,第2年每6个月1次,直至复发确诊,随访在门诊进行。根据患者复发情况分组,分为复发组与未复发组。随访期间,通过CT观察到患者胸腔内原发病灶周围组织或一侧存在残留肿瘤细胞,则判定为复发[9]。
1.3 观察指标 ⑴影响NSCLC患者根治术后复发的单因素分析。⑵影响NSCLC患者根治术后复发的多因素Logistic回归分析。将单因素分析中差异有统计学意义的指标作为自变量,NSCLC患者根治术后复发作为因变量,纳入多因素Logistic回归分析模型,筛选NSCLC患者根治术后复发的影响因素。⑶结合危险因素建立复发预测模型,采用受试者工作特征(ROC)曲线分析来评估预测模型对患者术后复发的预测效能。
1.4 统计学分析 使用SPSS 23.0统计学软件分析数据,计数资料以[例(%)]表示,组间比较采用χ2检验,等级资料采用秩和检验;计量资料经S-W法检验证实符合正态分布,用( x ±s)表示,组间比较采用独立样本t检验;以多因素Logistic回归分析筛选NSCLC患者根治术后复发的危险因素,并利用ROC曲线分析预测模型预测复发风险的效能。P<0.05为差异有统计学意义。
2 结果
2.1 影响NSCLC患者根治术后复发的单因素分析 200例患者中有78例(39.00%)复发,将其作为复发组,其余122例(61.00%)为未复发组。复发组肿瘤直径 ≥3 cm、病理分期Ⅱ ~ Ⅲ期、T分期T2~T4期、淋巴结转移数≥3个、未进行术后化疗及有吸烟史患者占比均高于未复发组,差异均有统计学意义(均P<0.05),见表1。
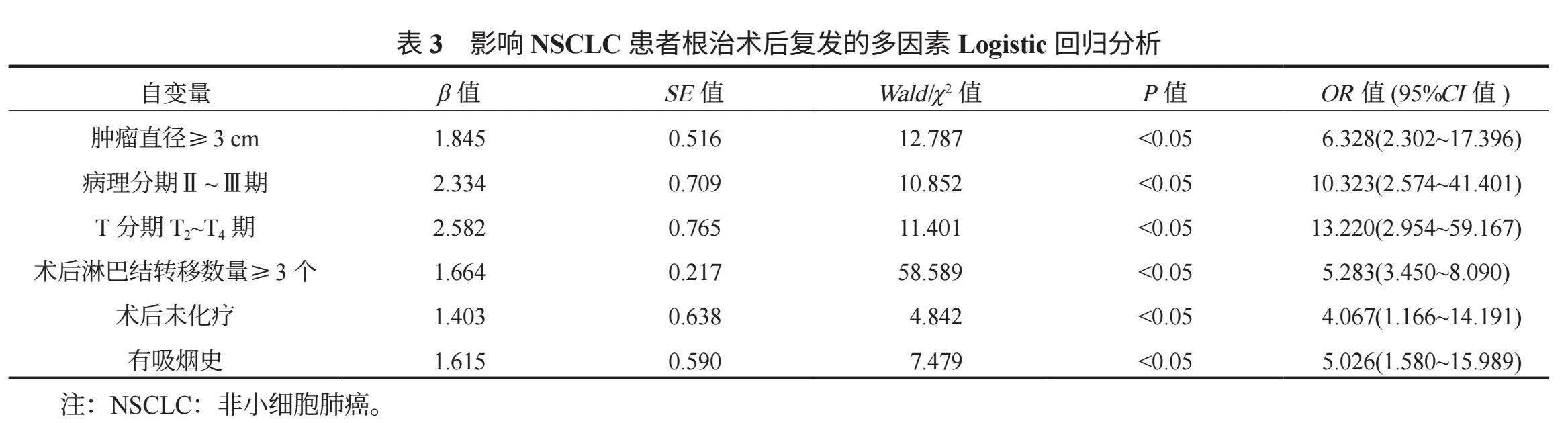
2.2 影响NSCLC患者根治术后复发的多因素Logistic回归分析 将NSCLC患者根治术后复发情况作为因变量,以表1中差异有统计学意义的指标作为自变量,对其进行变量赋值,见表2;并纳入多因素Logistic回归分析建立预测模型,结果显示,肿瘤直径≥3 cm、病理Ⅱ ~ Ⅲ期、T2~T4期、术后淋巴结转移数≥3个、术后未化疗及有吸烟史均是NSCLC患者根治术后复发的危险因素,效应值均有统计学意义(OR=6.238、10.323、13.220、5.283、4.067、5.026,均P<0.05),见表3。
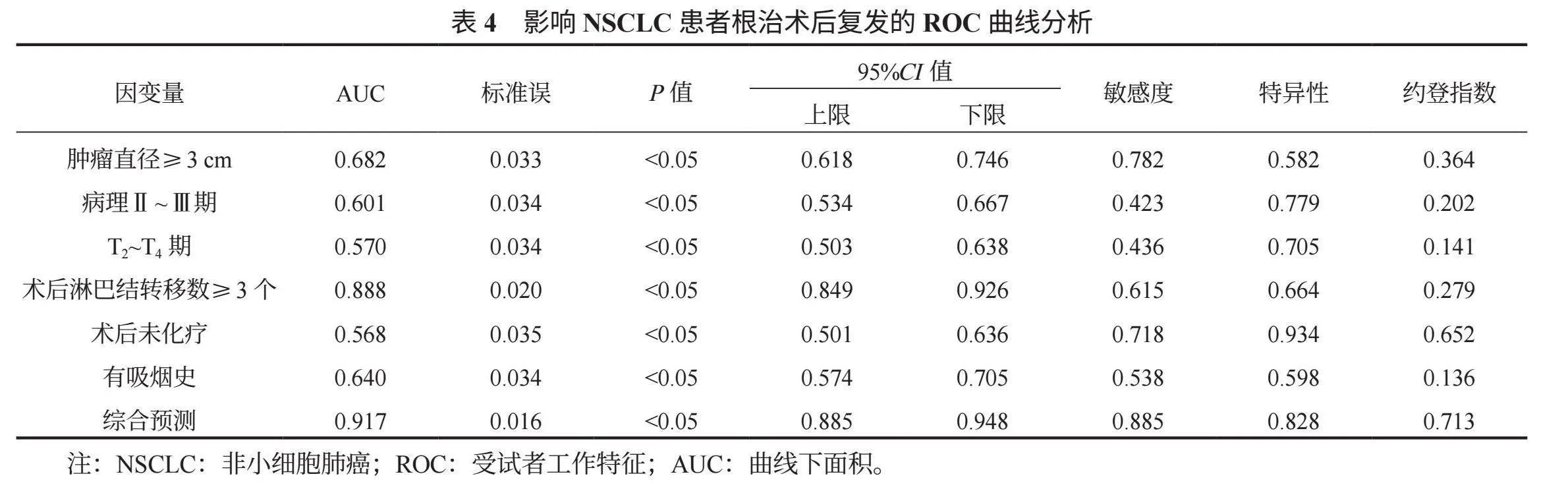
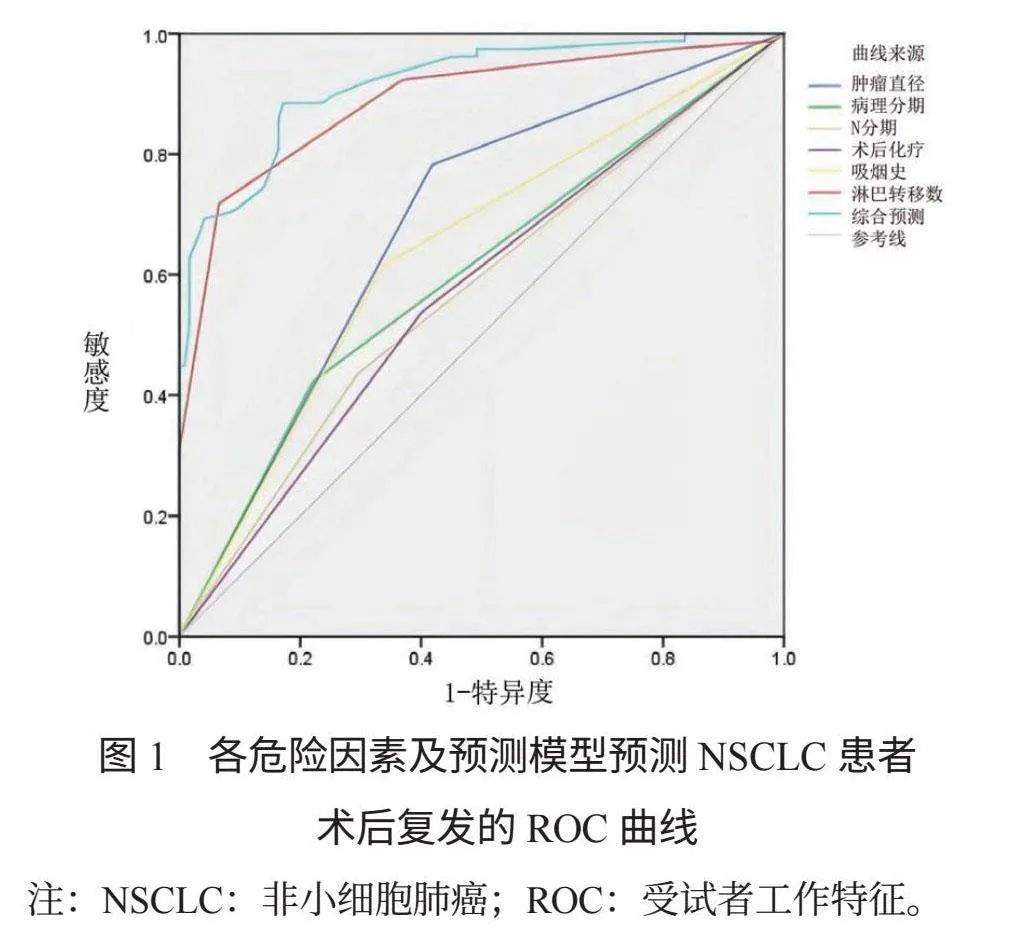
2.3 各危险因素及预测模型对NSCLC患者术后复发的预测效能 利用ROC曲线分析评估上述危险因素在诊断NSCLC复发的有效性,结果显示,NSCLC患者的肿瘤直径、病理分期、T分期、淋巴结转移、术后化疗、吸烟史的曲线下面积(AUC)分别为0.682、0.601、0.570、0.568、0.640、0.888,见表4。而综合各危险因素时AUC提高至0.917,即综合模型在诊断NSCLC术后是否复发时具有较高的准确性和区分能力。综合模型预测术后复发的95%CI为0.885~0.948,提示该模型在预测NSCLC患者术后复发方面具有较高可靠性,见图1。
3 讨论
NSCLC起源于肺部的上皮细胞,一系列基因突变激活了促进细胞增殖和生存的信号通路,导致细胞异常增长并最终形成肿瘤。根治术后,患者残留肿瘤细胞的增殖能力和侵袭特性,增加了患者术后复发的风险。相关研究指出,NSCLC患者术后3年生存率仅为60.56%,肿瘤复发是导致NSCLC患者死亡的主要原因[10]。因此,识别NSCLC根治术复发的特点及其相关危险因素,对NSCLC的临床治疗和管理具有重要的理论与实践价值。
本研究多因素Logistic回归分析结果显示,肿瘤直径≥ 3 cm、病理Ⅱ ~ Ⅲ期、T2~T4期、术后发生淋巴结转移≥ 3个、术后未化疗及有吸烟史均是影响NSCLC患者根治术后复发的危险因素。分析其原因可能是,较大的肿瘤在生长过程中会消耗大量的氧气,低氧环境会导致癌细胞对抗肿瘤药物产生抗药性,从而增加复发风险[11]。病理分期为Ⅱ ~ Ⅲ期的NSCLC患者,其肿瘤体积较大,可能已存在淋巴结转移,这使得术中切除和淋巴结清扫的难度增加,且可能存在微小残留病灶,从而导致术后复发风险升高。T2~T4期的NSCLC被称为局部晚期癌症,由于其浸润性生长的特性,可能会在手术切除时未能完全清除癌细胞[7]。晚期NSCLC患者的癌细胞已侵入淋巴结,导致淋巴免疫系统反应不足,使癌细胞得以逃脱免疫监视并在术后恢复期继续生长[12]。术后淋巴结转移是指癌细胞从原发肿瘤转移到淋巴系统中的淋巴结,这表明手术未能彻底切除体内的所有癌细胞,而未被消除的癌细胞可能导致NSCLC的进一步发展和复发。根治性手术切除虽是改善NSCLC患者预后的标准治疗方法,但不能完全消除转移病灶和淋巴结转移的风险,若术后缺乏辅助化疗,存在的微小转移性病变会导致患者面临更高的复发风险和较差的预后。烟草烟雾中含有多种致癌物质(如尼古丁)会通过激活NOD样受体蛋白3(NLRP3)炎性小体,增强NSCLC癌细胞的侵袭能力,并降低患者术后免疫恢复能力,增加术后复发风险[13-14]。
基于上述因素,临床可采取以下针对性措施:针对肿瘤直径≥ 3 cm的患者,可予甲基乙基酮(MEK)抑制剂、化疗药物及靶向治疗抑制肿瘤的生长速度和缩小肿瘤直径,并搭配合理饮食和适当运动等改善免疫功能,降低癌症复发的风险。针对病理Ⅱ ~ Ⅲ期及T2~T4期患者,术前应予以新辅助化疗或放疗以缩小肿瘤的大小、降低手术难度、提高术后的治愈率,术中选择最佳的手术方式,术后定期进行随访和监测,及时发现复发的迹象。针对术后发生淋巴结转移≥ 3个,术后可予以新辅助化疗PE/7L5mNy4zU3Etqq65vftqERoVPExoIKxwBqSs+6M8=以降低淋巴结的转移风险,术后定期进行影像学检查和血液检查,早期发现转移后及时采取治疗措施,降低病情恶化的风险。针对术后未化疗患者,术中尽量切除所有肿瘤组织并进行淋巴结清扫,术后根据患者病情选择适当的辅助治疗,例如放疗或靶向治疗。此外,针对有吸烟史的患者,应予以尼古丁替代疗法、药物治疗或心理咨询等帮助患者戒烟。
此外,本研究通过ROC曲线分析,对多种潜在危险因素在NSCLC复发诊断中的作用进行了系统评估,研究结果表明,NSCLC的复发是一个多因素影响的复杂过程。通过综合考量包括肿瘤直径、病理分期、T分期、淋巴结转移情况、术后化疗与否,以及患者的吸烟史等多个危险因素,可以显著提升对NSCLC患者根治术后复发风险的预测准确性和效能。这种综合评估方法不仅能够更精确地识别出那些具有高复发风险的患者群体,而且对于指导临床决策和优化患者管理也具有重要意义。通过早期识别高风险患者,医师可以及时采取更为积极的治疗和监测措施,从而提高治疗效果,延长患者生存期,并改善生活质量。未来将基于现有的预后预测模型,进一步整合多模态数据,如病理切片的全切片图像、基因表达数据、ctDNA的微小残留病灶检测结果等,以提高预测模型的准确性和效能。
综上,肿瘤直径≥ 3 cm、病理分期Ⅱ ~ Ⅲ期、T分期T2~T4期、术后淋巴结转移≥ 3个、术后未化疗及有吸烟史的NSCLC患者根治术后复发的风险较高,且据上述危险因素构建的术后复发预测模型具有较高的预测价值,临床可据此制定预防措施以降低NSCLC患者根治术后复发风险。但本研究为回顾性,且样本来源单一,而NSCLC患者术后复发的影响因素众多,所纳入的变量未能全面覆盖所有相关因素,故NSCLC根治术后复发的危险因素仍有待进一步研究进行验证。
参考文献
BRAY F, LAVERSANNE M, SUNG H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2024, 74(3): 229-263.
MASAGO K, SETO K, FUJITA S, et al. Long-term recurrence of completely resected NSCLC[J]. JTO Clin Res Rep, 2020, 1(3): 100076.
姬生威, 王萍. NSCLC根治性切除术后复发转移多因素logistic分析及预测模型的构建与验证[J]. 中国现代手术学杂志, 2022, 26(5): 360-364.
支修益, 石远凯, 于金明. 中国原发性肺癌诊疗规范(2015年版)[J]. 中华肿瘤杂志, 2015, 37(1): 67-78.
陈燕, 李虎, 秦琴, 等. 非小细胞肺癌患者外周血循环肿瘤细胞的检测及与病理分期关系[J]. 临床军医杂志, 2014, 42(2): 192-194.
朱龙飞, 梅建东, 刘成武, 等. 跨叶侵犯的非小细胞肺癌T分期探讨及其切除范围对预后的影响[J]. 中国胸心血管外科临床杂志, 2017, 24(3): 175-182.
彭微波. 肿瘤标志物与非小细胞肺癌病理分期的相关性[J]. 中国肿瘤临床与康复, 2016, 23(5): 516-518.
惠林萍, 刘冰冰, 赵蕾, 等. Twist在肺癌中高表达并与肺癌的分化有关[J]. 中国肺癌杂志, 2009, 12(4): 294-299.
张霄鹏, 胡志娟, 孟爱宏, 等. 血清趋化因子CCL20与非小细胞肺癌胸腔镜根治术后早期复发及转移的关系[J]. 广东医学, 2015, 36(23): 3679-3682.
张自超, 吴志刚, 万洪晓, 等. 能谱CT定量参数联合NLR、CAR检测对非小细胞肺癌根治术后复发转移的预测价值[J]. 放射学实践, 2024, 39(5): 641-646.
饶德新, 潘丽红, 刘恒, 等. 血清miR-134-5p和趋化因子20对非小细胞肺癌患者肺癌根治术后复发转移的预测价值[J]. 中华实用诊断与治疗杂志, 2022, 36(2): 130-135.
范骏, 魏可, 骆金华, 等. 血清微小RNA-184、微小RNA-451a表达对Ⅰ ~ ⅡA期非小细胞肺癌根治术后复发转移的预测价值[J]. 实用临床医药杂志, 2024, 28(13): 1-6.
李晨光, 付义彬, 岳军艳. 双源CT定量参数在非小细胞肺癌术后随访中的应用及其与复发因子的相关性[J]. 海南医学, 2024, 35(9): 1312-1317.
郑媞, 董欣敏, 刘洋, 等. 靶向治疗联合介入治疗对晚期非小细胞肺癌疗效及远期复发率的影响[J]. 现代生物医学进展, 2023, 23(13): 2483-2488.

