内镜下黏膜切除术和内镜黏膜下剥离术在治疗早期胃癌患者中的效果对比研究

【摘要】目的 分析内镜下黏膜切除术(EMR)和内镜黏膜下剥离术(ESD)在早期胃癌患者治疗中的应用效果,为临床治疗该疾病提供参考依据。方法 回顾性分析2020年1月至2023年12月苏州科技城医院收治的70例早期胃癌患者的临床资料,按照治疗方式将其分为EMR组(35例,接受EMR治疗)和ESD组(35例,接受ESD治疗)。两组患者均随访6个月。对比两组患者手术相关指标、术后胃肠道功能恢复时间,以及术前及术后7 d血清胃肠激素水平。结果 ESD组患者整块切除率和治愈性切除率较EMR组均更高,复发率低于EMR组,但手术时间长于EMR组;ESD组患者首次排气、进食、排便时间均短于EMR组;与术前比,术后7 d两组患者血清胃泌素(GAS)、胃动素(MTL)及生长抑素(SS)水平均降低,但ESD组均高于EMR组(均P<0.05)。结论 与EMR比,ESD治疗早期胃癌疗效更好、复发率更低,对胃组织分泌激素的影响更小,更利于胃肠道功能恢复。
【关键词】早期胃癌 ; 内镜下黏膜切除术 ; 内镜黏膜下剥离术 ; 胃肠道功能
【中图分类号】R615 【文献标识码】A 【文章编号】2096-3718.2024.23.0076.03
DOI:10.3969/j.issn.2096-3718.2024.23.024
早期胃癌是指肿瘤组织局限于胃黏膜层和黏膜下层,主要表现为上腹部不适、食欲不振、恶心呕吐、体质量减轻等症状。早期胃癌的预后相对较好,如果能够得到及时诊断和治疗,大部分早期胃癌患者都可以通过手术或内镜治疗达到根治的目的。内镜下黏膜切除术(EMR)具有创伤小、恢复快等特点,能够高效地切除病变组织,同时最大限度地保留正常组织,有助于患者的快速康复。EMR主要适用于黏膜层或黏膜下层的早期胃癌,且病变范围相对较小、无淋巴结转移的情况,对于伴有淋巴结转移或浸润深度较深的胃癌,EMR无法达到根治的目的,此时需要考虑其他治疗方法[1]。内镜黏膜下剥离术(ESD)能够完整切除病变组织,提供完整的病理标本,有助于确定病变的浸润深度和淋巴结转移情况,同样具有创伤小、恢复快的特点,相较于EMR治疗,ESD更能确保切除的彻底性,且术后复发情况相对较少[2]。胃肠道功能恢复是评价手术效果的重要指标,关系到患者术后恢复速度、营养吸收、生活质量及预后[3]。鉴于此,本文旨在对比分析EMR和ESD治疗对早期胃癌患者胃肠道功能恢复及复发情况的影响,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析苏州科技城医院2020年1月
至2023年12月收治的70例早期胃癌患者的临床资料,按照治疗方式不同分为两组,分别为EMR组和ESD组,各35例。EMR组患者中男、女性分别为20、15例;年龄44~65岁,平均(55.58±9.05)岁;肿瘤大小1.46~2.88 cm,平均(2.18±0.56)cm。ESD组患者中男、女性分别为19、16例;年龄45~64岁,平均(55.26±8.62)岁;肿瘤大小1.43~2.89 cm,平均(2.12±0.58)cm。两组患者性别比例、年龄等一般资料比较,差异均无统计学意义(均P>0.05),组间可比。纳入标准:⑴符合《早期胃癌内镜下规范化切除的专家共识意见(2018)》[4]中关于早期胃癌的诊断标准;⑵既往无胃部手术或放疗史;⑶临床资料完整。排除标准:⑴合并凝血功能障碍、严重贫血、重度营养不良;⑵合并进展期胃癌或胃淋巴瘤等其他胃部疾病;⑶合并急性心肌梗死、脑梗死、重度感染等严重疾病;⑷合并严重的心、肺、肝、肾等器官功能不全。本研究经苏州科技城医院医学伦理委员会批准。
1.2 手术方法 两组患者均取左侧卧位,进行麻醉、生命体征监测等。EMR组患者使用超声电子胃镜(奥林巴斯医疗株式会社,国械注进20153063719,型号:TGF-UC260J)进行常规内镜检查,清晰成像以观察胃内或肠内情况,确定病变的具体位置、大小、形态及其与周围组织的关系,通过内镜注射针在病变黏膜下层注射5 mL氯化钠注射液(四川科伦药业股份有限公司,国药准字H51021157,规格:250 mL∶2.25 g)或5 mL甘油果糖氯化钠注射液(四川科伦药业股份有限公司,国药准字H20044355,规格:50 mL)等溶液,使病变部位明显隆起,对于较小且边界清晰的病变,选用合适的圈套器并通过内镜工作通道进入,精准套住病变黏膜,圈套器固定病变组织后,接通高频电刀(德国爱尔博电子医疗仪器公司,国械注进20163012854,型号:VIO 100C)进行一次性或分片切除,切除后使用双极电凝钳(德国爱尔博电子医疗仪器公司,国械注进20163013232,型号:20195-132)对创面进行电凝止血,必要时可使用止血夹。ESD组患者在电子胃镜内镜下对病变部位进行详细的观察,确定病变的范围和边界,然后使用电刀或激光刀在病变边缘进行标记,标记完成后,通过内镜注射针在病变黏膜下层注射5 mL氯化钠或甘油果糖等溶液,使病变部位明显隆起,使用电刀或激光刀沿着标记线进行预切开,切开深度达到黏膜下层后,使用剥离器械对病变黏膜下层进行逐步剥离,直至将病变组织完全切除,在剥离过程中,需要注意保持剥离面的平整;剥离完成后,对剥离面进行彻底的止血处理,确保无活动性出血。术后,两组患者均送至观察室,密切监测生命体征,并根据情况决定禁食、禁饮时间。术后进行6个月的随访,观察患者的恢复情况。
1.3 观察指标 ⑴手术相关指标。记录两组患者手术时间、整块切除情况(一次性完整切除病变组织)、治愈性切除情况(切除标本的侧切缘和基底切缘均无肿瘤细胞残留),并随访6个月,进行胃镜及肿瘤标志物复查,记录有无局部复发情况。复发标准:经胃镜和肿瘤标志物检查,发现新病灶和肿瘤标志物异常。⑵胃肠道功能恢复时间。分别记录患者术后首次排气、进食、排便时间。⑶血清胃肠激素水平。分别于术前、术后7 d对患者血液进行采集,各5 mL,以3 000 r/min的转速离心10 min后,取上层血清,采用酶联免疫吸附试验法检测血清胃泌素(GAS)、胃动素(MTL)及生长抑素(SS)水平。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据分析,计量资料经S-W法检验符合正态分布且方差齐,以( x ±s)表示,组间比较采用独立样本t检验,组内手术前后比较采用配对t检验;计数资料以[例(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
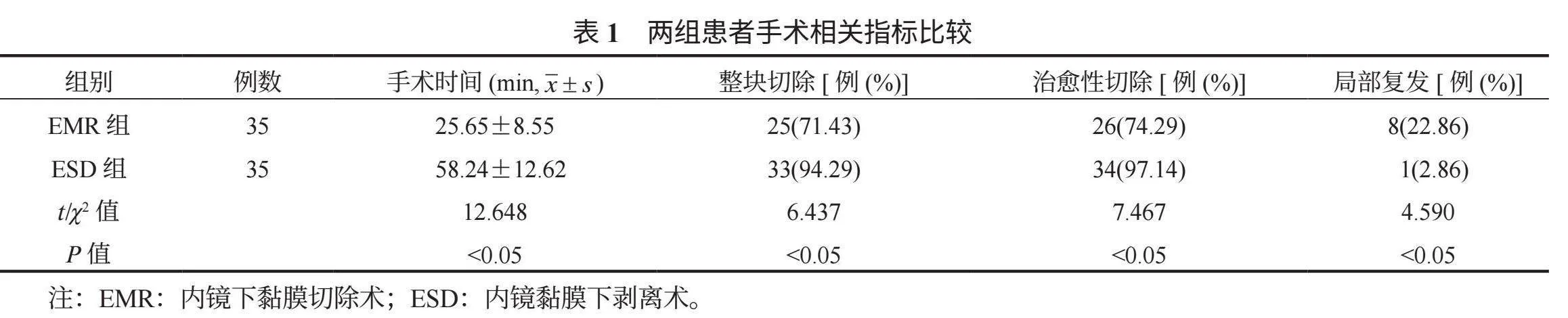
2.1 两组患者手术相关指标比较 ESD组患者整块切除率和治愈性切除率较EMR组均更高,复发率更低,但手术时间更长,差异均有统计学意义(均P<0.05),见表1。
2.2 两组患者胃肠道功能恢复时间比较 ESD组患者首次排气、进食、排便时间较EMR组均更短,差异均有统计学意义(均P<0.05),见表2。
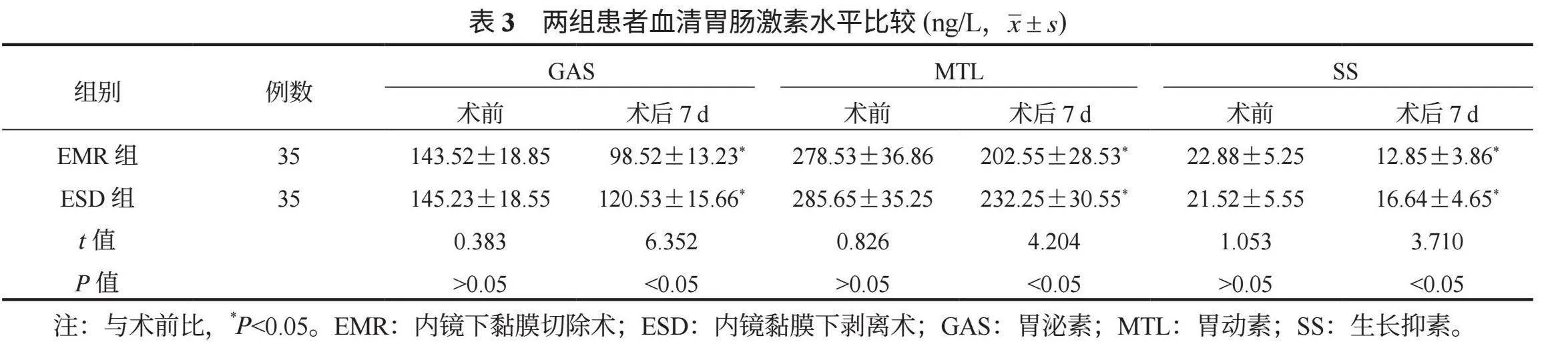
2.3 两组患者血清胃肠激素水平比较 术后7 d两组患者血清GAS、MTL、SS水平较术前均降低,但ESD组较EMR组更高,差异均有统计学意义(均P<0.05),见表3。
3 讨论
胃癌是一种常见的消化系统恶性肿瘤,发病于胃黏膜上皮细胞,早期胃癌是指癌组织仅限于胃黏膜层及黏膜下层,不论其范围大小和淋巴结是否转移。在临床上,早期胃癌多无症状,有时临床表现为上腹隐痛、腹胀、食欲不振等,随着肿瘤进展,症状逐渐显现,可能包括上腹部疼痛、消瘦、恶心呕吐及消化道出血等表现。早期胃癌患者的治疗通常是以手术来切除病灶,可能辅以化疗或放疗以消灭潜在肿瘤细胞,同时结合密切的随访监测和个性化的康复计划,以期达到根治或提高患者生存率的目的[5]。
ESD和EMR均是高度专业化的微创技术,广泛应用于消化道黏膜浅表的良性病变及早期消化道恶性肿瘤的治疗,特别是早期胃癌。EMR是通过圈套器等器械将病变黏膜切除,对于较小且边界清晰的平坦型病变较为适用,且操作相对简便,手术时间较短,不仅具备切除局部病变黏膜的能力,有效遏制病变的进一步发展与转移,同时还能够获取高质量的组织样本以供病理分析,从而精准地确定病变的性质及具体范围[6]。而ESD则能在直视下将病变黏膜及其下层组织完整剥离,以实现病变组织的彻底清除,同时尽量保留正常的消化道结构和功能,能够早期发现并精准切除病变组织,医生在内镜下可清晰观察病变部位,保证剥离的准确与完整,对于较大、形态不规则或有纤维化的病变处理效果更好[7]。
本研究中,ESD组患者的整块切除率和治愈性切除率较EMR组均更高,复发率更低,但手术时间更长,这提示ESD在胃癌患者中有更好的治疗效果。这可能是由于ESD能够更精确地对病变黏膜下层进行剥离,从而完整地切除病变组织,降低了残留肿瘤组织的风险,使得病变组织被更彻底地清除,从而降低了复发的可能性,能够实现对较大范围黏膜病变的完整切除,特别适用于黏膜病变范围>2 cm,甚至达到3~4 cm,相比之下,EMR主要适用于<2 cm的扁平息肉或早期胃癌,切除范围相对有限[8]。ESD需要进行更多的步骤,如标记、黏膜下注射、预切开及细致的剥离等,因此手术时间相对更长。本研究中,ESD组患者首次排气、进食、排便时间较EMR组均更短,这提示ESD更有助于胃癌患者术后胃肠功能的恢复。这可能是因为ESD通过在内镜下对病变部位组织进行逐层剥离,相较于EMR的切除方式,对胃肠道的创伤相对较小,保留了更多正常的胃部结构和功能,从而有利于患者胃肠道功能的快速恢复[9]。
GAS主要由胃窦部G细胞分泌,可促进胃酸分泌和胃黏膜生长,其水平在慢性胃炎、胃溃疡等疾病中可能升高,与胃癌发生发展也有关;MTL主要由小肠上段M细胞分泌,能促进胃肠道蠕动和消化,其异常分泌与胃肠道运动功能紊乱相关;SS主要由胃肠道内的D细胞分泌,具有广泛的生理作用,它可以抑制胃酸、胃蛋白酶、胰液等消化液的分泌,减少胃肠道的蠕动,对胃肠道黏膜起到保护作用[10]。本研究中,术后7 d两组患者血清GAS、MTL及
SS水平较治疗前均降低,但ESD组较EMR组均更高,这提示相较于EMR,ESD术后患者的胃肠激素分泌更平稳,胃肠功能恢复更好。分析原因可能为,ESD技术由于其创伤小、恢复快的优点,对胃肠道正常生理结构和功能的保留程度较高,减少了术后胃肠道功能紊乱的发生,从而有利于胃肠激素的正常分泌和胃肠道功能的恢复,提高患者的术后生活质量[11]。
综上,与EMR比,ESD治疗早期胃癌疗效更好,患者复发率更低,对胃组织分泌激素的影响更小,更利于胃肠道功能恢复。但本研究样本量较少,存在一定局限性,需进一步深入探讨。
参考文献
杨胜兰,向正国,陈旭峰,等.内镜下EMR切除胃肠息肉的效果及胃肠激素水平变化分析[J].中国医药导报, 2021, 18(14): 111-114.
徐真,张晴晴,刘兵,等.内镜黏膜下剥离术治疗早期胃癌非治愈性切除的相关危险因素分析[J].中国社区医师, 2023, 39(28): 17-19.
赵玉杰, 袁茹, 王峰, 等. 内镜黏膜下剥离术与外科手术治疗未分化型早期胃癌的远期疗效对比[J]. 实用癌症杂志, 2023, 38(10): 1698-1701.
杨洋, 刘丽. 《早期胃癌内镜下规范化切除的专家共识意见(2018)》解读[J]. 河北医科大学学报, 2019, 40(6): 623-628.
吴炎炎, 柯希权, 马振增, 等. 内镜黏膜下剥离术治疗早期胃癌及癌前病变的疗效分析[J]. 中华全科医学, 2023, 21(10): 1657-1660, 1727.
王莉莉, 郭慧敏, 张昆鹏. 内镜黏膜切除术和内镜黏膜下剥离术对早期胃癌及癌前病变患者胃蛋白酶原和生活质量的影响[J]. 癌症进展, 2023, 21(13): 1424-1427.
夏永欣, 方玲, 张萌, 等. 内镜黏膜下切除术及内镜黏膜下剥离术治疗早期胃癌的临床疗效及安全性[J]. 实用癌症杂志, 2020, 35(12): 2032-2034, 2063.
高蕊, 张秋艳. 内镜下黏膜剥离术与内镜黏膜下切除术治疗早期胃癌的疗效比较[J]. 癌症进展, 2022, 20(1): 67-70.
王睿, 赵海艳, 刘雪. 内镜黏膜下剥离术与内镜下黏膜切除术治疗早期食管癌的临床效果对比[J]. 实用癌症杂志, 2023, 38(6): 930-932, 945.
刘思, 张倩, 邢洁, 等. 内镜黏膜下剥离术和内镜黏膜切除术治疗早期胃癌的术后出血影响因素分析[J]. 中华消化内镜杂志, 2019, 36(8): 552-557.
张光银, 申虎伟, 李亚军. 内镜黏膜下剥离术对早期胃癌患者胃肠激素水平及免疫功能的影响[J]. 临床医学研究与实践, 2022, 7(19): 77-81.

