外周血PCT、D-二聚体、NLR、SII对脓毒症患者预后的预测价值分析
【摘要】 目的:探究外周血降钙素(PCT)、D-二聚体(D-D)、中性粒细胞数与淋巴细胞数比值(NLR)、系统免疫炎症指数(SII)对脓毒症患者预后的预测价值。方法:回顾性分析吉安市中心人民医院2019年6月—2023年6月收治的82例脓毒症患者临床资料,依据预后是否发生休克分为脓毒症未休克组(n=51)、脓毒性休克组(n=31)。比较两组基本资料、急性生理与慢性健康状况Ⅱ(APACHEⅡ)评分、序贯器官衰竭评分(SOFA)、血清PCT、D-D、NLR、SII水平差异,以logistic回归分析脓毒性休克的危险因素,并采用受试者操作特征(ROC)曲线描述上述指标应用于脓毒症患者预后的预测效能。结果:脓毒症未休克组外周血NLR、SII及PCT与D-D水平、APACHEⅡ及SOFA评分均低于脓毒性休克组,差异均有统计学意义(P<0.05)。多因素logistic回归分析显示SOFA评分[OR=1.244,95%CI(1.020,1.516),P=0.031]、APACHEⅡ评分[OR=2.404,95%CI(1.359,4.252),P=0.003]、PCT[OR=2.492,95%CI(1.428,4.348),P=0.001]、D-D[OR=2.073,95%CI(1.548,2.776),P<0.001]、NLR[OR=1.053,95%CI(1.015,1.093),P=0.005]、SII[OR=2.370,95%CI(1.249,4.499),P=0.009]为脓毒性休克的独立危险因素。血清PCT、D-D水平及NLR、SII预测脓毒症患者预后的截断值依次为10.42 μg/mL、5.07 mg/L、11.94、951.84,联合预测ROC曲线下面积(AUC)为0.984[95%CI(0.927,0.999)],敏感度为93.55%,特异度为98.04%。结论:外周血PCT、D-D、NLR、SII与脓毒症预后情况联系紧密,可通过早期联合检测预警,针对性采取防治工作。
【关键词】 降钙素 D-二聚体 中性粒细胞数与淋巴细胞数比值 系统免疫炎症指数 脓毒症
Analysis of Predictive Value of Peripheral Blood PCT, D-dimer, NLR and SII on the Prognosis in Patients with Sepsis/XU Xiaomei, ZHANG Wen, WU Jie. //Medical Innovation of China, 2024, 21(24): 162-166
[Abstract] Objective: To explore the predictive value of peripheral blood procalcitonin (PCT), D-dimer (D-D), neutrophil-to-lymphocyte ratio (NLR) and systemic immune-inflammation index (SII) on the prognosis in patients with sepsis. Method: The clinical data of 82 patients with sepsis in Ji’an Central People's Hospital from June 2019 to June 2023 were retrospectively analyzed. According to the presence or absence of shock, they were divided into septic non-shock group (n=51) and septic shock group (n=31). The basic data, acute physiology and chronic health evaluationⅡ (APACHEⅡ) scores, sequential organ failure assessment (SOFA) and levels of serum PCT, D-D, NLR and SII were compared between both groupMIotqaXKYxiJuttfz7cQSU4xW5acgAaetXMXF2S04ik=s of patients. The risk factors of septic shock were analyzed by logistic regression analysis, and receiver operating characteristic (ROC) curve was adopted to describe the predictive efficiency of the above indicators on the prognosis in patients with sepsis. Result: The levels of NLR, SII, PCT and D-D, APACHEⅡ score and SOFA in septic non-shock group were lower than those in septic shock group, the differences were statistically significant (P<0.05). Multivariate logistic regression analysis showed that SOFA score [OR=1.244, 95%CI (1.020, 1.516), P=0.031], APACHEⅡ score [OR=2.404, 95%CI (1.359, 4.252), P=0.003], PCT [OR=2.492, 95%CI (1.428, 4.348), P=0.001], D-D [OR=2.073, 95%CI (1.548, 2.776), P<0.001], NLR [OR=1.053, 95%CI (1.015, 1.093), P=0.005] and SII [OR=2.370, 95%CI (1.249, 4.499), P=0.009] were independent risk factors for septic shock. The cut-off values of serum PCT, D-D, NLR and SII for predicting the prognosis in patients with sepsis were 10.42 μg/mL, 5.07 mg/L, 11.94 and 951.84 respectively. The combined prediction ROC area under the curve (AUC) was 0.984 [95%CI (0.927, 0.999)], with a sensitivity of 93.55% and a specificity of 98.04%. Conclusion: Peripheral blood PCT, D-D, NLR and SII are closely related to the prognosis of sepsis. Early combined detection and early warning can be used to take targeted prevention and treatment.
[Key words] Procalcitonin D-dimer Neutrophil-to-lymphocyte ratio Systemic immune-inflammation index Sepsis
First-author's address: Department of Critical Care Medicine, Ji’an Central People's Hospital, Ji’an 343000, China
doi:10.3969/j.issn.1674-4985.2024.24.037
脓毒症是指机体遭受感染后,激活过度炎症反应或凝血系统应激反应而引发的系统性炎症反应综合征(SIRS),该症状将累及全身脏器,引起高热、呼吸急促、昏迷、寒战及胃肠道反应等多种症状,依据病情恶化程度,严重时将造成患者脓毒性休克甚至死亡,据流行病学报道,脓毒性休克患者占比达40%~50%,且因病情发展急骤而致使该症死亡率高达30%,严重危及患者生命健康[1],由此可见,针对该种急性且致死率较高的疾病,临床若能通过生理指标监测患者病情,既可有效掌握患者疾病严重程度,又能通过预测预后情况,及时防治疾病恶化,进而降低患者死亡率。降钙素原(PCT)作为诊断与评价脓毒症的新型炎症指标已在多数研究中已有报道[2];D-二聚体(D-D)是一类与凝血功能有关的生理标志物,该物质水平的升高可有效反映机体血栓的生成[3];系统免疫炎症指数(SII)通过淋巴细胞(LYM)及中性粒细胞(NEU)等免疫细胞及血小板数量评估机体免疫与炎症的情况,已被广泛应用于预测肿瘤患者的预后评估中[4],而中性粒细胞数与淋巴细胞数比值(NLR)可直观反映机体免疫功能与炎症反应的动态变化[5]。本研究通过对82例脓毒症患者的临床数据进行回顾性分析,探讨PCT、D-D、NLR、SII四者在患者的变化规律及与疾病的相关性,旨在为脓毒症预后提供参考价值。
1 资料与方法
1.1 一般资料
回顾性分析吉安市中心人民医院2019年6月—2023年6月收治的82例脓毒症患者临床资料,依据预后是否发生休克为脓毒症未休克组(n=51)、脓毒性休克组(n=31)。纳入标准:(1)符合脓毒症诊断标准[6];(2)年龄≥18岁;(3)临床资料完整。排除标准:(1)合并恶性肿瘤,经放化疗治疗后;(2)伴随肝肾等重要脏器疾病;(3)存在半年内免疫抑制剂使用史;(4)伴随血液系统疾病;(5)合并其他原因诱发急性系统性感染。本研究经吉安市中心人民医院伦理审批会批准通过。
1.2 方法
以问卷调查形式收集患者性别、年龄、过敏史、既往病史等基础资料,同时收集转入ICU时急性生理与慢性健康状况(APACHEⅡ)评分、序贯器官衰竭评分(SOFA),并测定患者入院后24 h内外周血PCT、D-D水平及NLR、SII。PCT、D-D测定方法:采集患者清晨空腹静脉血5 mL,离心(转速=3 000 r/min,半径=20 cm,时间=15 min,常温)后取血清,于-80 ℃条件储存待测,PCT采用荧光免疫分析仪(山东博科,BKP2000型,鲁械注准20222221040)及配套试剂盒分析,以免疫层析法测定,待样品及试剂盒复温至室温后,精准吸取10 μL与荧光液充分混合后,取80 μL于检测卡反应孔内,待15 min后完成测定,D-D采全自动凝血分析仪进行免疫比浊法测定;NLR、SII计算方法:所有患者行血常规检查后,计算入院后24 h内NLR与SII值,SII=血小板计数×NLR,NLR=NEU计数/LYM计数。logistic回归分析影响脓毒性休克的相关因素,并分析独立危险因素与预后的效能分析。
1.3 统计学处理
采用统计学软件SPSS 19.0分析数据,计数资料以率(%)表示,采用字2检验;计量资料以Shapiro-Wilk正态性检验,对符合检验的计量资料以(x±s)表示,组间比较以独立样本t检验;采用多因素logistic回归分析方法分析影响脓毒性休克的独立危险因素;Medcalc 18.2绘制PCT、D-D、NLR、SII及联合预测的受试者操作特征(ROC)曲线,并计算曲线下面积(AUC)、95%置信区间(CI)等参数。以P<0.05为差异有统计学意义。
2 结果
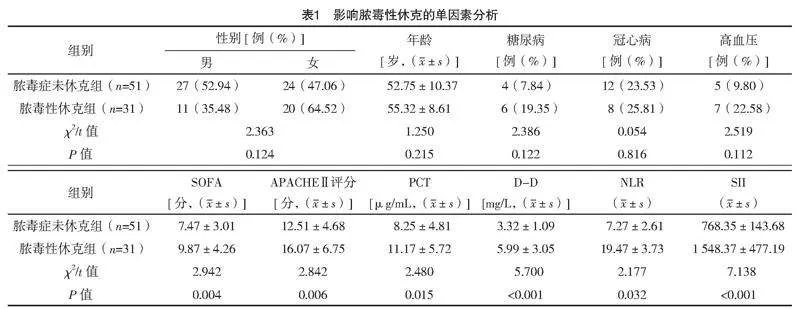
2.1 脓毒性休克的单因素分析
单因素结果显示,脓毒性休克组SOFA与APACHE Ⅱ评分、血清PCT、D-D水平与NLR、SII均高于脓毒症未休克组,差异均有统计学意义(P<0.05),见表1。
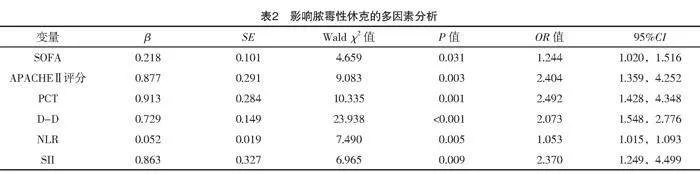
2.2 脓毒性休克的多因素分析
以是否发生休克为应变量,发生休克为1,未发生休克为0;依据单因素分析结果,将上述差异有统计学意义的自变量进行多因素logistic回归分析,结果显示SOFA及APACHEⅡ评分与血清PCT、D-D、NLR、SII是影响脓毒性休克的独立危险因素(P<0.05),见表2。
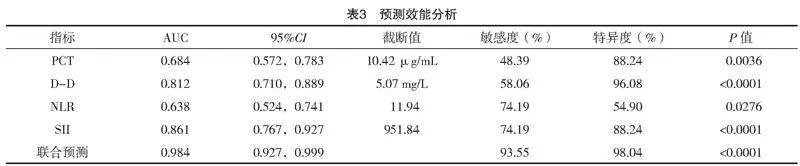
2.3 预测效能分析
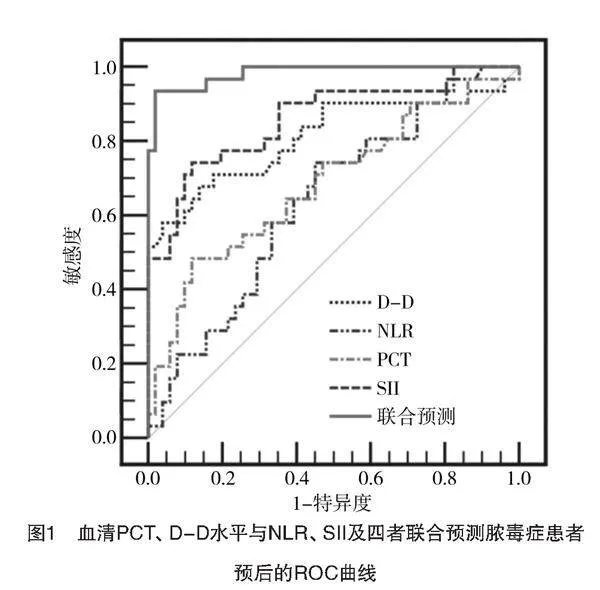
血清PCT、D-D水平与NLR、SII预测脓毒症患者预后的截断值分别为10.42 μg/mL、5.07 mg/L、
11.94、951.84,联合预测ROC中AUC为0.984(0.927,0.999),敏感度为93.55%,特异度为98.04%,见表3、图1。
3 讨论
脓毒症发病机制为体内受大量微生物侵入后,与免疫细胞上识别受体结合而致使微生物细胞活性增强,进而刺激患者机体大量分泌促炎因子而加重炎性反应,引发SIRS[7-8],同时研究表明,因患者机体炎症因子表达活性增强将导致T细胞增殖、凋亡及其受体功能均受到不同程度的抑制[9],由此可知,炎性生物指标在脓毒症的诊断与预后评估中具有重要意义。
PCT是一种特异性较高的炎症指标,在健康者体内含量极微,当机体受外源微生物感染时,其水平将异常升高,Rowland等[10]通过对各类人体易感细菌进行敏感性检测,观察PCT水平的变化,进而确认以革兰阴性细菌引起的感染具有显著的敏感性,由此PCT水平的变化被广泛作为评估机体遭受细菌感染的重要炎性标志物之一;王洋一等[11]通过对感染性胰腺患者中血清PCT与其他炎症指标如CRP等动态含量进行对比发现,PCT对于反映病情严重程度的准确性远超其他指标,且在重症患者预后评估中,PCT水平的升高与其多种脏器功能的相关性较高[12],因此,PCT作为评估感染性疾病及预后评估的指标具有可靠性。结果显示,PCT水平在脓毒性休克组显著较高,其AUC值提示PCT作为脓毒症预后评估指标效能较好,PCT高于10.42 μg/mL提示预后不良,脓毒症患者因肠漏致腹腔感染时,体内PCT水平持续居高维稳至炎症应激反应得以控制时,才呈现降低趋势[13]。
因脓毒症患者体内凝血系统应激反应增强而引发弥漫性血管内凝血综合征,在疾病早期的诊断中具有不能忽视的重要性[14],机体交联纤维蛋白凝块经纤溶酶溶解作用后,将产生一类降解产物如D-D,在健康者体内D-D一般不产生或含量极少,而其水平升高表明机体凝血功能激活,血管内有血块生成[15],结果显示,D-D水平在脓毒性休克组更高,据AUC值提示D-D作为脓毒症预后评估指标效能尚可,D-D水平高于5.07 mg/L时具有预后不良风险。
脓毒症早期因处于免疫抑制状态,而引发机体免疫功能紊乱、失调[16]。研究证实,该症早期主要由NEU释放趋化因子、白细胞介素等,攻击病原微生物而发挥抵御作用[17],但随病情发展,NEU逐渐增多而浸润于重要脏器,由此其浓度的变化呈现先增后降的趋势。LYM主要通过激活免疫细胞,介导免疫应答反应而发挥抵御功效,在脓毒性休克患者体内因病情恶化,LYM大量凋亡而呈骤降趋势,但机体抵御感染的能力也随LYM水平下降而严重降低[18-19]。SII与NLR均可通过NEU与LYM数量的动态变化反映机体免疫炎症的平衡状况,该症病情加剧时,因全身多发炎症而逐渐损伤脏器功能,致使机体免疫稳态失衡[20],同时病原微生物入侵而造成T淋巴细胞大量凋亡,故SII与NLR均呈上升趋势,本研究结果显示,脓毒性休克组患者NLR与SII均显著高于脓毒症未休克组,两者AUC值提示NLR作为脓毒症预后评估指标效能尚可,而SII具有较高效能,当NLR与SII分别高于11.94与951.84时,提示需对脓毒症患者及时采取消炎、抑炎措施,才能降低预后病情爆发风险。最后,本研究联合PCT、D-D、NLR、SII四项指标应用于脓毒症患者预后预测,其AUC值为0.984,特异度高达98.04%,由此可见将该四项生理标志物相结合,可对早期脓毒症患者不良预后提出高危预警,进而在临床上可尽早实施干预措施,以防病情恶化[21-22]。
综上所述,通过对脓毒症患者入院后及时监测PCT、D-D、NLR、SII指标,可有效反映患者病情进展趋势,有助于临床早期开展预防措施以改善预后,进而有效降低脓毒症患者休克风险。
参考文献
[1]江伟,杜斌.中国脓毒症流行病学现状[J].医学研究生学报,2019,32(1):5-8.
[2]刘静一,杨世海,孙旭,等.脓毒症患者降钙素原和C-反应蛋白与序贯器官衰竭估计评分的相关性及其影响因素分析[J].实用医学杂志,2020,36(23):3241-3245.
[3]李永宁,白亦光,罗栩伟,等.血浆D-D水平对脊柱退行性变患者术后深静脉血栓形成的预测价值[J].山东医药,2018,58(4):53-55.
[4]王铎颖,郭栋,滕菲菲,等.系统免疫炎症指数对小细胞肺癌预防性脑照射患者脑转移和生存预测价值[J].中华肿瘤防治杂志,2019,26(19):1473-1478.
[5]刘乐乐,李华.中性粒细胞和淋巴细胞VCS参数与NLR对肿瘤患者化疗后细菌感染辅助诊断价值[J].中华肿瘤防治杂志,2019,26(3):190-193.
[6] DELLINGER R P,LEVY M M,RHODES A,et al.Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock, 2012[J].Intensive Care Med,2013,39(2):165-228.
[7]王雅菲,李英宁,谢克亮.中性粒细胞参与脓毒症发病机制的研究进展[J].国际麻醉学与复苏杂志,2022,43(9):979-983.
[8]贺小丽,李德渊,乔莉娜,等.脓毒症流行病学及预后的研究进展[J].中华危重病急救医学,2018,30(5):486-489.
[9]薛秋丽,董丽华,刘忠民.T淋巴细胞在脓毒症发病机制中的作用[J].中国实验诊断学,2019,23(2):329-332.
[10] ROWLAND T,HILLIARD H,BARLOW G.Procalcitonin: potential role in diagnosis and management of sepsis[J].Adv Clin Chem,2015,68:71-86.
[11]王洋一,陈婷.血清CRP、PCT、LPS及IL-6对重症急性胰腺炎发生感染性胰腺坏死的预测价值分析[J].川北医学院学报,2018,33(6):903-905,919.
[12]李晶箴,陈妙.血清白细胞介素-6、白细胞介素-8、降钙素原及脂肪酶联合检测在重症急性胰腺炎继发感染中的诊断价值[J].国际消化病杂志,2018,38(6):402-406.
[13] 汪燕,严静.降钙素原在脓毒症抗感染治疗中的应用[J].中华内科杂志,2018,57(6):464-465.
[14]倪洪波.血浆D-二聚体检验对急性白血病患者病情及疗效评估的临床价值 [J].保健医学研究与实践,2018,15(1):86-87.
[15]王俊,张莉.D二聚体、纤维蛋白降解产物和降钙素原在不同细菌感染引起的脓毒血症中的诊断价值[J].血栓与止血学,2021,27(4):581-583.
[16]田秀丽,刘志军,王春亭.脓毒症相关免疫机制研究进展[J/OL].
中华临床医师杂志:电子版,2019,13(8):620-623.https://d.wanfangdata.com.cn/periodical/ChlQZXJpb2RpY2FsQ0hJTmV3UzIwMjQwNzA0EhF6aGxjeXN6ejIwMTkwODAxMhoIc3I5cnZ4Y28%3D.
[17]左扬松,周素芹,王丽莉,等.脓毒症相关急性肺损伤患者趋化因子受体4、可溶性髓样细胞触发受体样转录因子-1检测价值探讨[J].实用医院临床杂志,2023,20(6):84-86.
[18] SONG J,PARK D W,MOON S,et al.Diagnostic and prognostic value of interleukin-6, pentraxin 3, and procalcitonin levels among sepsis and septic shock patients: a prospective controlled study according to the Sepsis-3 definitions[J].BMC Infect Dis,2019,19(1):968.
[19]卫夏迪,刘虹,李福东,等.脓毒症T淋巴细胞的研究进展[J/OL].中华危重症医学杂志:电子版,2021,14(4):327-330.https://zhwzzyxzz.cma-cmc.com.cn/CN/10.3877/cma.j.issn.1674-6880.2021.04.013.
[20]邵卢晶,王春霞,张育才.固有免疫细胞代谢重编程调控脓毒症免疫稳态的研究进展[J].中华危重病急救医学,2019,31(7):910-912.
[21]徐瑞华.持续性血液净化技术对重症脓毒症患者炎性因子、免疫功能及预后的影响[J].黑龙江医学,2021,45(9):917-920.
[22]刘明双,彭芳,杨昆,等.脓毒症患者血清PCT水平与APACHEⅡ、SOFA评分相关性及其预后评估[J].中外医学研究,2018,16(2):28-30.
(收稿日期:2024-01-19) (本文编辑:白雅茹)
①吉安市中心人民医院(上海市东方医院吉安医院)重症医学科 江西 吉安 343000
通信作者:徐小妹

