床边超声监测胃残余量在慢性危重症患者中的应用研究

【摘要】目的 探讨床边超声监测胃残余量在慢性危重症患者中的应用情况,并评估患者胃肠功能、营养状况、肠内营养及并发症的发生情况,为提升该疾病的临床治疗效果提供依据。方法 回顾性分析2022年2月至2024年1月昆山市第六人民医院收治的58例慢性危重症患者的临床资料,两组患者均接受肠内营养干预,根据胃残余量监测方法不同分为A组(29例,回抽胃液法)和B组(29例,床旁超声监测),两组患者均监测7 d。观察两组患者治疗前后临床相关指标、营养指标水平、胃肠功能、急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分,以及治疗期间并发症发生情况。结果 与A组比,B组患者肠内营养达标时间、调整肠内营养时间均更短;与治疗前比,治疗后两组患者血清白蛋白(Alb)、前白蛋白(PA)、血红蛋白(Hb)、总蛋白(TP)水平均升高,且B组均高于A组;与治疗前比,治疗后两组患者胃肠功能障碍评分、APACHEⅡ评分均降低,且B组均低于A组;与A组比,B组患者治疗期间并发症总发生率更低(均P<0.05)。结论 采用床边超声监测患者胃残余量更有利于医护人员调整喂养速度,提高喂养效率,促进患者肠内营养吸收,改善患者的营养水平,有利于患者胃肠道功能的恢复,降低疾病严重程度,减少并发症发生。
【关键词】床边超声 ; 胃残余量 ; 慢性危重症 ; 胃肠道功能
【中图分类号】R459.7 【文献标识码】A 【文章编号】2096-3718.2024.14.0061.03
DOI:10.3969/j.issn.2096-3718.2024.14.020
慢性危重症指病程较长且病情严重的疾病状态,其临床表现多样,如呼吸机脱机困难、多器官功能衰竭等。其中,胃肠道功能紊乱是慢性危重症患者常见问题,胃肠道作为人体重要的消化和吸收器官,其功能状态直接影响患者的营养状况及整体康复效果。在慢性危重症状态下,胃肠道功能易受抑制,导致营养不良、免疫力下降,并发胃潴留、肠梗阻等。在临床上,胃残余量是评估胃肠动力和肠内营养耐受状况的指标。目前,常用传统的回抽胃液法评估胃残余量,但操作复杂、结果易受多种因素影响,感染风险高,限制其在临床应用中的普及和准确性[1-2]。近年来,床边超声监测技术成为评估胃肠道功能的重要手段,通过超声波更能直观了解患者胃内排空情况,从而评估其胃肠道功能状态,且床边超声具有无创、简便、可重复的特点,在保证准确性的同时,也可维护肠内营养的连续性[3]。鉴于此,本研究旨在探讨床边超声监测在慢性危重症患者中的应用价值,为临床提供新思路和方法,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2022年2月至2024年1月昆山市第六人民医院收治58例慢性危重症患者的临床资料,根据营养干预期间胃残余量监测方法不同分为A组(29例)和B组(29例)。A组患者中男性17例,女性12例;年龄54~86岁,平均(77.60±7.76)岁;B组患者中男性17例,女性12例;年龄55~84岁,平均(75.71±7.81)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。纳入标准:⑴均入住重症监护室;⑵无法经口入食;⑶需要留置鼻胃管进行肠内营养治疗。排除标准:⑴凝血功能障碍;⑵脏器严重损伤;⑶胃肠严重胀气。本研究经昆山市第六人民医院医学伦理委员会审核批准。
1.2 监测方法 给予A组患者回抽胃液法监测患者的胃残余量指导肠内营养干预,⑴成立小组:由责任护士和管床医师组成。责任护士负责日常执行回抽胃液操作;管床医师负责根据患者的整体病情,评估胃残余量监测的必要性。⑵胃残余量测量流程:操作前使患者保持仰卧位,床头调整至30°~45°。通过患者的鼻腔将一根已标记长度的鼻胃肠管(北京灵泽医药技术开发有限公司,型号:Link-02-3)插入胃内,连接无菌注射器,抽取空气形成负压吸引,每次抽取约25 mL胃液,并将其置于指定容器中,重复进行操作,直到无法再抽取到胃液为止,最终抽取的胃液总量即为胃残余量。每4 h监测1次胃残余量。⑶营养治疗调整:当胃残余量低于250 mL,保持肠内营养速度不变。若达到或超过250 mL,则减缓肠内营养速度,并静脉注射20 mg盐酸甲氧氯普胺注射液(上海禾丰制药有限公司,国药准字H31021522,规格:
1 mL∶10 mg)。若4 h后胃残余量仍≥250 mL,考虑暂停肠内营养治疗。
给予B组患者床旁超声技术监测患者的胃残余量,指导营养干预,具体内容如下:⑴成立小组。由责任护师和管床医师组成。责任护师负责患者日常护理和数据收集;管床医师负责利用床旁超声技术实时准确测量患者胃残余量。⑵胃残余量测量流程。采用便携式彩色多普勒超声系统(深圳迈瑞生物医疗电子股份有限公司,型号:TE7S),使用凸阵探头,频率设定在3~5 MHz。患者取仰卧位,病床的床头抬高至约30°。选择胃窦的单一切面作为测量点。将超声探头轻轻置于患者剑突下方,确保探头标记点朝向患者头部。在胃窦收缩的间歇期,准确测量胃窦部的横截面积。依据公式[4]:胃残余量=27.0+14.6×胃窦部横截面
积(cm2)-1.28×年龄,计算出患者的胃残余量水平,每天固定时间点监测(09:00和17:00)。⑶营养治疗调整方案与对照组相同。两组患者均监测7 d。
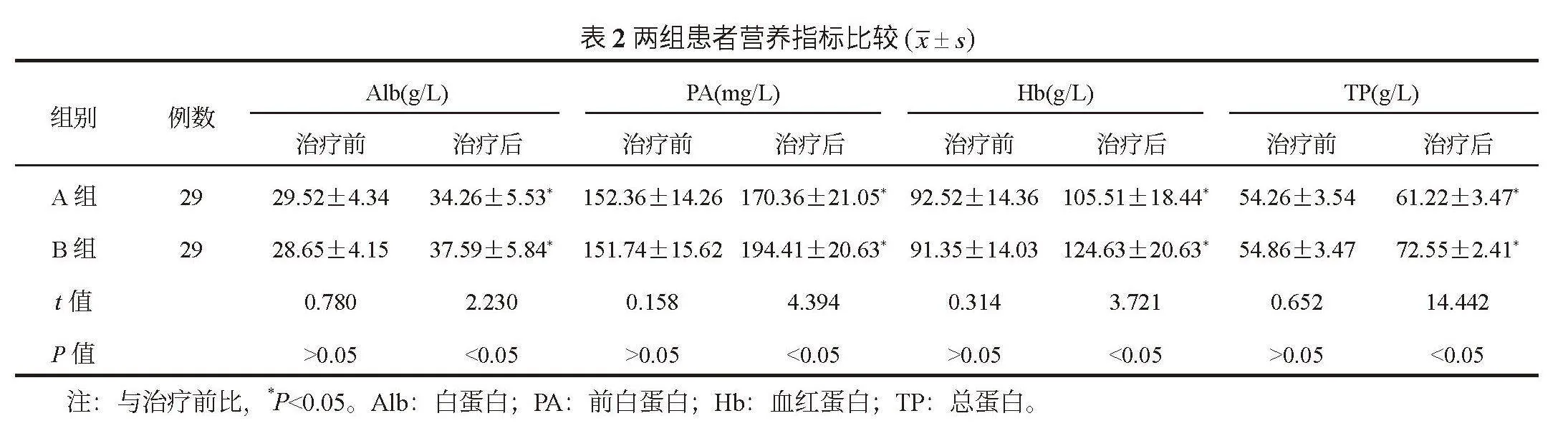
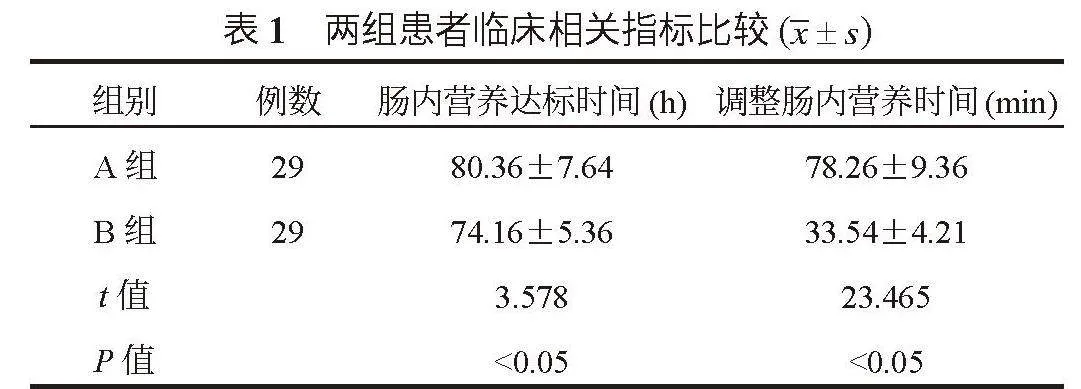
1.3 观察指标 ⑴临床相关指标。分析两组肠内营养达标时间、调整肠内营养时间。肠内营养达标时间:指从开始肠内营养治疗开始,到患者达到肠内营养目标(根据患者的具体营养需求和身体状况,为其设定的每天应摄取的营养物质和能量供给的总量)供给能量的80%为止;调整肠内营养时间:指开始肠内营养后3 d内,护师调整营养支持计划的时间。⑵营养指标水平。在治疗前后分别抽取患者静脉血5 mL,以转速3 000 r/min离心10 min,然后提取上层血清,采用全自动生化分析仪(深圳迈瑞生物医疗电子股份有限公司,型号:BS-2200M)检测血清白蛋白(Alb)、前白蛋白(PA)水平,采用全自动血液细胞分析仪(深圳迈瑞生物医疗电子股份有限公司,型号:
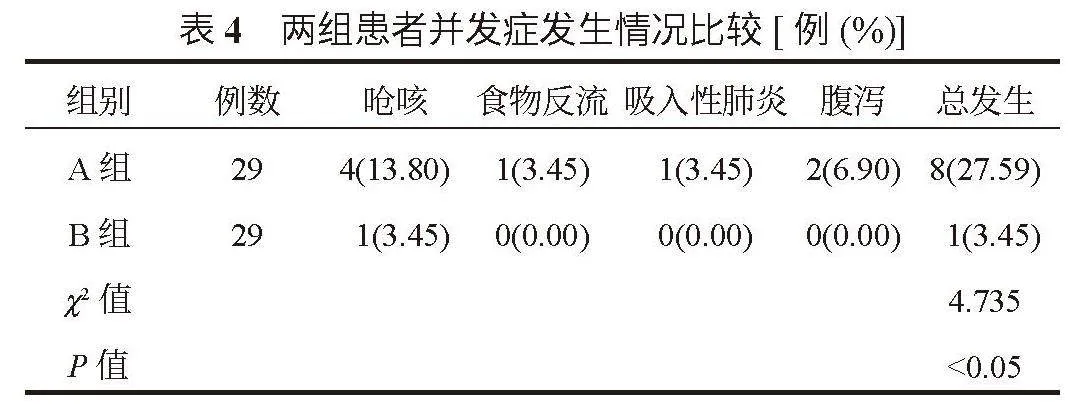
BC-6800Plus)检测血红蛋白(Hb)水平,采用双缩脲法检测总蛋白(TP)水平。⑶胃肠功能障碍评分[5]、急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分[6]。通过胃肠功能障碍评分分析两组患者治疗前后胃肠功能状态,按症状严重程度计分:轻微腹部胀气和肠鸣音减弱计1分;腹部胀气明显且肠鸣音消失计2分;麻痹性肠梗阻等严重症状计3分。在治疗前后使用APACHEⅡ评分评估两组患者年龄、急性生理及慢性健康三部分,最高得分为71分,得分越高代表患者病情越严重。⑷并发症。记录两组患者治疗期间呛咳、食物反流、吸入性肺炎、腹泻等并发症发生情况。并发症总发生率为各项并发症发生率之和。
1.4 统计学方法 采用SPSS 26.0统计学软件分析数据,计量资料经S-W法检验证实符合正态分布且方差齐,以( x ±s)表示,组间比较采用独立样本t检验,组内治疗前后比较采用配对t检验;计数资料以[例(%)]表示,采用χ2检验。 P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床相关指标比较 与A组比,B组患者肠内营养达标时间、调整肠内营养时间均更短,差异均有统计学意义(均P<0.05),见表1。
2.2 两组患者营养指标比较 与治疗前比,治疗后两组患者血清Alb、PA、Hb、TP水平均升高,且B组均高于A组,差异均有统计学意义(均P<0.05),见表2。
2.3 两组患者胃肠功能评分、APACHEⅡ评分比较 与治疗前比,治疗后两组患者胃肠功能障碍评分、APACHEⅡ评分均降低,且B组均低于A组,差异均有统计学意义(均P<0.05),见表3。
2.4 两组患者并发症发生情况比较 与A组比,B组患者并发症总发生率更低,差异有统计学意义(P<0.05),见表4。
3 讨论
慢性危重症患者常伴随胃肠道功能障碍,尤其对于气管插管治疗者,营养摄入受限,导致患者免疫功能下降,增加感染风险,延缓伤口愈合,延长康复期。因此,对慢性危重症患者进行合理的营养支持治疗至关重要。胃残余量检测方法主要有核素成像法、磁共振成像法、回抽胃液法及床边超声检测法。核素成像法是评估胃残余量的“金标准”,但其具有辐射,且对设备要求较高,所以该方法主要用于医学研究;磁共振成像法可直接观察胃壁运动和形态学异常,但在扫描过程中会增加不良事件发生,临床推广较困难[7]。
目前,回抽胃液法作为监测慢性危重症患者胃残余量的传统手段,虽然操作简便,但该方法易受到胃管材质、放置深度及操作者手法等多种因素的影响,频繁回抽操作可能增加患者的不适感、造成二次污染,且护师的工作量明显增加[8]。因此,寻找更准确的监测方法至关重要。近年来,床边超声监测胃残余量成为先进医疗技术,通过超声波检测胃内反射信号准确计算胃残余量,以无创方式实时观察胃内情况,能够提供更为准确、全面的胃残余量信息,避免传统方法的繁琐和耗时,降低患者痛苦[9-10]。
本研究结果显示,与A组比,B组患者肠内营养达标时间、调整肠内营养时间均更短;与治疗前比,治疗后两组患者血清Alb、PA、Hb、TP水平均升高,且B组均高于A组,这提示采用床边超声监测患者胃残余量更有利于医护人员调整喂养速度,提高喂养效率,有利于患者肠内营养吸收,改善患者的营养水平。分析其原因为传统回抽胃液法难以准确判断,可能导致营养不当。而床边超声监测可以帮助医护人员实时、动态评估胃肠功能,为及时调整营养方案提供依据,保证肠内营养的安全性和有效性。
本研究结果显示,与治疗前比,治疗后两组患者胃肠功能障碍评分、APACHEⅡ评分均降低,且B组均低于A组;与A组比,B组患者并发症总发生率更低,这提示采用床边超声监测患者胃残余量更有利于慢性危重症患者胃肠道功能的恢复,降低疾病严重程度,降低并发症发生。其原因分析为,危重症患者胃肠道功能减弱,营养吸收受影响,传统的回抽胃液法由于操作的不确定性及反复抽取,难以达到床边超声监测的精准度和舒适度。床边超声监测可以实时、准确地反映患者胃内残余量的变化,从而及时调整治疗方案,避免营养过剩或不足,进而促进胃肠道功能的恢复,且可以无创、快速地评估患者胃腔中剩余食物和液体的容量,从而精确判断食物消化和胃排空的情况,避免因胃残余量过多而导致的消化不良、呕吐、误吸等并
发症[11]。
综上,采用床边超声监测患者胃残余量更有利于医护人员调整喂养速度,提高喂养效率,有利于患者肠内营养吸收,改善患者的营养水平,有利于患者胃肠道功能的恢复,降低疾病严重程度,减少并发症发生,值得临床应用推广。
参考文献
刘艳秋, 郭秀荣, 方娜娜, 等. 胃肠超声监测胃残余量在神经重症机械通气患者营养治疗中的应用[J]. 中国医药导报, 2024, 21(1): 108-111.
陈维军, 龚瑞莹, 庞永诚, 等. 床旁超声监测胃残余量在中风病患者肠内营养中的应用[J]. 影像研究与医学应用, 2023, 7(10): 183-185.
杜立强,赵媛媛, 尹长恒, 等. 超声监测胃残余量在脓毒症患者肠内营养中应用[J]. 临床军医杂志, 2021, 49(11): 1242-1243, 1247.
陈卫挺, 元丹琴, 陈仁辉, 等. 超声评估胃残余量在神经危重症患者肠内营养中的应用[J]. 中国中西医结合急救杂志, 2019, 26(4): 441-444.
王琳, 王丽, 吴建鹏, 等. 大黄治疗危重症胃肠功能受损患者的疗效观察[J]. 中国中医急症, 2021, 30(10): 1805-1808.
李毅贤. 急性生理学与慢性健康状况评价Ⅱ与血乳酸预测急性上消化道出血合并急性冠脉综合征的临床价值[J]. 中国医刊, 2021, 56(12): 1331-1334.
赵媛媛, 杜立强, 崔朝勃, 等. 床旁超声监测胃残余量在AECOPD患者早期肠内营养中的应用[J]. 国际呼吸杂志, 2021, 41(13): 993-997.
钟莉, 陆文明, 董朝晖, 等. 超声监测胃残余量对危重症患者肠内营养的疗效观察[J]. 中国现代医生, 2020, 58(1): 116-120.
徐东平, 钱正仙, 全殷殷, 等. 床边超声监测胃残余量在重症患者早期肠内营养管理中的应用研究[J]. 护理与康复, 2021, 20(3): 7-11.
李探, 张潇月, 刘克琴, 等. 床旁超声测量胃窦横截面积评估大承气汤治疗脓毒症胃肠功能障碍的临床研究[J]. 中华危重病急救医学, 2023, 35(9): 975-979.
侯锦, 郭爱敏. 床旁超声监测胃残余量应用于重症患者肠内营养的研究进展[J]. 护理学杂志, 2021, 36(2): 101-104.
1 作者简介:马勤,大学本科,主治医师,研究方向:急危重症。

