经肛全直肠系膜切除术治疗直肠癌的效果及对胃肠功能的影响
杨方武 罗炜 陈钦伟 杨峰

【摘要】 目的:探究经肛全直肠系膜切除术(taTME)治疗直肠癌的效果。方法:选择2021年4月—2023年4月在枣庄市立医院治疗的直肠癌患者94例,应用随机数字表法将其分为对照组[予以全直肠系膜切除术(TME)]及观察组(予以taTME),各47例。对比两组术中临床指标、术后临床指标、炎症因子[肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、C反应蛋白(CRP)]、胃肠功能[胃动素(MOT)、胃泌素(GAS)、碱性成纤维细胞生长因子(BFGF)]、肛门功能[肛管最大收缩压(AMSP)、肛管静息压(ARP)、直肠最大耐受量(RMTV)]、并发症发生率。结果:观察组手术时间长于对照组,术中出血量少于对照组,差异均有统计学意义(P<0.05);两组淋巴结清扫数量比较,差异无统计学意义(P>0.05)。观察组排气时间、进食时间、排便时间、肠鸣音恢复时间均早于对照组,差异均有统计学意义(P<0.05)。術前,两组炎症因子水平比较,差异均无统计学意义(P>0.05);术后,两组TNF-α、IL-6、CRP均升高,但观察组均低于对照组,差异均有统计学意义(P<0.05)。术前,两组胃肠功能指标比较,差异无统计学意义(P>0.05);术后,两组MOT、GAS、BFGF均降低,观察组均高于对照组,差异均有统计学意义(P<0.05)。术前,两组肛门功能指标比较,差异无统计学意义(P>0.05);术后,两组AMSP、ARP、RMTV均降低,观察组均高于对照组,差异均有统计学意义(P<0.05)。观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。结论:直肠癌患者选择taTME治疗,能够减轻炎症反应,对肛门功能、胃肠功能的影响较小,且可降低并发症发生率。
【关键词】 经肛全直肠系膜切除术 直肠癌 胃肠功能
Effect of Transanal Total Mesorectal Excision on Rectal Cancer and Its Influence on Gastrointestinal Function/YANG Fangwu, LUO Wei, CHEN Qinwei, YANG Feng. //Medical Innovation of China, 2024, 21(11): 0-061
[Abstract] Objective: To investigate the effect of transanal total mesorectal excision (taTME) on rectal cancer. Method: A total of 94 patients with rectal cancer treated in Zaozhuang Municipal Hospital from April 2021 to April 2023 were selected and divided into control group [given total mesorectal excision (TME)] and observation group (given taTME) according to random number table method, with 47 cases in each group. Intraoperative clinical indexes, postoperative clinical indexes, inflammatory factors [tumor necrosis factor-α (TNF-α), interleukin-6 (IL-6), C reactive protein (CRP)], gastrointestinal function [motilin (MOT), gastrin (GAS), basic fibroblast growth factor (BFGF)], anal function [anal maximum squeeze pressure (AMSP), anal resting pressure (ARP), rectal maximal tolerate volume (RMTV)] and the incidence of complications were compared between the two groups. Result: The operation time of the observation group was longer than that of the control group, and the intraoperative bleeding volume was less than that of the control group, the differences were statistically significant (P<0.05). There was no significant difference in the number of lymph node dissection between the two groups (P>0.05). The time of exhaust, eating, bowel and bowel sound recovery in observation group were earlier than those in control group, the differences were statistically significant (P<0.05). Before operation, there were no significant differences in the levels of inflammatory factors between the two groups (P>0.05); after operation, TNF-α, IL-6 and CRP were decreased in both groups, and those in the observation group were lower than those in the control group, the differences were statistically significant (P<0.05). Before operation, there were no significant differences in gastrointestinal function indexes between the two groups (P>0.05); after operation, MOT, GAS and BFGF were decreased in both groups, and those in the observation group were higher than those in the control group, the differences were statistically significant (P<0.05). Before operation, there were no significant differences in anal function indexes between the two groups (P>0.05); after operation, AMSP, ARP and RMTV were decreased in both groups, but those in the observation group were higher than those in the control group, the differences were statistically significant (P<0.05). The incidence of complications in the observation group was lower than that in the control group, the difference was statistically significant (P<0.05). Conclusion: Patients with rectal cancer choose laparoscopy combined with taTME can reduce inflammatory reaction, have little influence on anal function and gastrointestinal function, and reduce the incidence of complications.
[Key words] Transanal total mesorectal excision Rectal cancer Gastrointestinal function
First-author's address: Department of Gastrointestinal and Anorectal Surgery, Zaozhuang Municipal Hospital, Zaozhuang 277100, China
doi:10.3969/j.issn.1674-4985.2024.11.013
作為常见消化系统恶性肿瘤—直肠癌,其具有较高发病率,数据显示,直肠癌发病率呈递增式发展[1-2]。当前,直肠癌发病机制尚不明确,治疗主要以手术及化疗为主,旨在控制病情发展、延长患者生命期限。其中手术治疗以全直肠系膜切除术(TME)为主,但因直肠解剖位置复杂,周围组织较多,TME在骨盆狭小患者中难度较大[3-4]。经肛全直肠系膜切除术(taTME)在TME基础上,改变入路方式,符合自然孔道理念,且采用“自下而上”的分离路径,使癌肿下切缘更精准,也能保留患者肛门。本文旨在探究腹腔镜联合taTME治疗直肠癌的效果,以期为直肠癌提供最佳治疗方案,见下文。
1 资料与方法
1.1 一般资料
选择2021年4月—2023年4月在枣庄市立医院治疗的直肠癌患者94例。纳入标准:(1)认知正常;(2)确诊为直肠癌[5];(3)入组前未接受化疗;(4)未出现转移。排除标准:(1)凝血功能不全;(2)免疫系统疾病;(3)盆、腹腔粘连。应用随机数字表法将患者分为对照组及观察组,各47例。本研究在本院医学伦理委员会批准下实施,患者及家属均知情同意。
1.2 方法
1.2.1 对照组 对照组接受TEM治疗。选择截石位,常规全麻、气腹处理,气腹压力保持在13~
15 mmHg,在脐上0.5 cm处进行穿刺,置入10 mm Trocar做观察孔,第一操作孔取左侧髂前上棘内上方2 cm处。在腹腔镜下查看腹腔情况,游离右侧乙状结肠肠系膜,将其打开,直至肠系膜下方血管根部,清扫淋巴结,对肠系膜血管进行游离,期间保护输尿管。对直肠后间隙进行锐性分离,暴露肛提肌,在Denonvilliers筋膜间隙游离直肠,在病灶下2~5 cm处,应用Endo-GIA将肠管切断,清除肠管周围组织,暴露直肠,在病灶上部10 cm位置将肠管切断,缝合后置入吻合器,再缝合,从肛门将吻合器置入,进行吻合。
1.2.2 观察组 观察组接受taTME治疗。首先进行腹腔镜手术,随后进行经肛手术治疗。在患者脐部上方置入10 mm Trocar作为观察孔,建立气腹,压力保持在13~15 mmHg,经上段直肠系膜置入穿入牵引带,依据TME原则对肠系膜进行游离,后方至骶4~5锥体水平,前部至切开腹膜的反折水平。经肛门:消毒会阴部,采用碘水清洁肠腔,并进行扩肛,置入单孔腹腔镜,注入CO2,压力在10 mmHg,在齿状线上方0.3 cm部位进行缝合处理,随后关闭肠腔,对直肠系膜予以游离,注意阴道或前列腺保护,取出肿瘤后,实施吻合处理,再经肛门还纳入盆腔内部,建立气腹,将乙状结肠-直肠进行吻合,随后将乙状结肠断端拖出,直至肛缘,实施全层-间断缝合吻合结肠-直肠。
1.3 观察指标
1.3.1 术中临床指标 记录两组手术时间、术中出血量、淋巴结清扫数量。
1.3.2 术后临床指标 记录两组排气时间、进食时间、排便时间、肠鸣音恢复时间。
1.3.3 炎症因子 在术前、术后3 d采集静脉血
3 mL,使用酶联免疫吸附试验(ELISA)测定两组肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、C反应蛋白(CRP)。
1.3.4 胃肠功能 在术前、术后3 d采集静脉血
3 mL,使用ELISA测定两组胃动素(MOT)、胃泌素(GAS)、碱性成纤维细胞生长因子(BFGF)。
1.3.5 肛门功能 在术前、术后3个月使用肛肠测压仪检测两组肛管最大收缩压(AMSP)、肛管静息压(ARP)、直肠最大耐受量(RMTV)。
1.3.6 并发症 记录两组并发症(吻合口瘘、肠梗阻、尿潴留)发生情况。
1.4 统计学处理
用SPSS 26.0软件处理数据。以率(%)表示计数资料,用字2检验;以(x±s)表示计量资料,组间比较采用独立样本t检验,组内比较采用配对t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较
观察组男28例,女19例;年龄51~73岁,平均(64.59±2.68)岁;肿瘤分期:Ⅰ期21例,Ⅱ期
15例,Ⅲ期11例;肿瘤直径1.26~3.81 cm,平均(2.58±0.57)cm。对照组男27例,女20例;年龄51~74岁,平均(64.66±2.71)岁;肿瘤分期:Ⅰ期20例,Ⅱ期14例,Ⅲ期13例;肿瘤直径1.29~3.84 cm,平均(2.61±0.59)cm。两组基线资料比较,差异均无统计学意义(P>0.05),具有可比性。
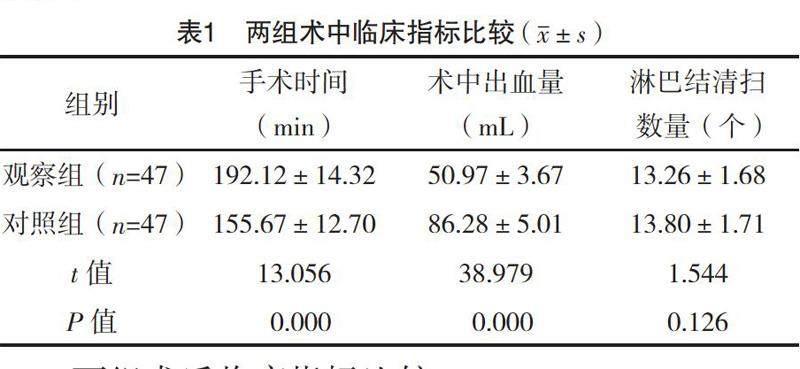
2.2 两组术中临床指标比较
观察组手术时间长于对照组,术中出血量少于对照组,差异均有统计学意义(P<0.05);两组淋巴结清扫数量比较,差异无统计学意义(P>0.05)。见表1。
2.3 两组术后临床指标比较
观察组排气时间、进食时间、首次排便时间、肠鸣音恢复时间均早于对照组,差异均有统计学意义(P<0.05),见表2。
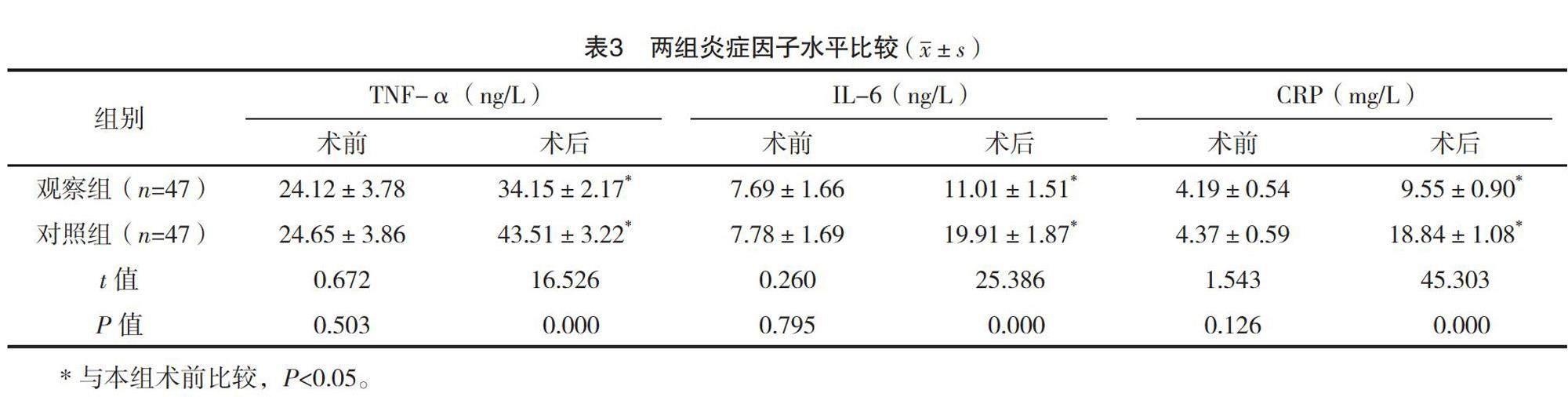
2.4 两组炎症因子水平比较
术前,两组炎症因子水平比较,差异均无统计学意义(P>0.05);术后,两组TNF-α、IL-6、CRP均升高,但观察组均低于对照组,差异均有统计学意义(P<0.05)。见表3。
2.5 两组胃肠功能比较
术前,两组胃肠功能指标比较,差异无统计学意义(P>0.05);术后,两组MOT、GAS、BFGF均降低,但观察组均高于对照组,差异均有统计学意义(P<0.05)。见表4。
2.6 两组肛门功能比较
术前,两组肛门功能指标比较,差异均无统计学意义(P>0.05);术后,两组AMSP、ARP、RMTV均降低,但观察组均高于对照组,差异均有统计学意义(P<0.05)。见表5。
2.7 两组并发症发生率比较
观察组并发症发生率低于对照组,差异有统计学意义(字2=7.231,P=0.007),见表6。
3 讨论
直肠癌是发于齿状线至直肠乙状结肠交界处的癌,在临床中较为多见,是常见消化系统恶性肿瘤[6-7]。临床治疗直肠癌的技术已经较为成熟,但因直肠癌远处转移发生率较高,导致直肠癌预后不乐观[8]。同时,由于直肠解剖部位较为特殊,常规开腹手术在手术期间极易损伤周围组织器官,临床认为其是影响直肠癌治疗效果的关键因素[9-10]。TME于20世纪在英国被提出,应用在直肠癌治疗中取得较好效果,可降低术后复发率[11]。TME兼备了内镜、腹腔镜和显微技术,术中视野清晰,能够清晰查看肿瘤和周围组织情况,能够降低对周围组织的损伤[12-13],但对于肥胖或骨盆较小患者,进行TME的难度较大,且临床研究显示,TME容易对肛门产生影响,致使患者发生肛门功能障碍[14]。taTME与TME最大不同点在于入路方式不同,该种手术经肛门入路操作。本文结果显示,观察组术中出血量少于对照组,排气时间、进食时间、首次排便时间、肠鸣音恢复时间均早于对照组,提示taTME可促进直肠癌患者康复。
临床研究显示,人体进行任何手术时,会导致外源性应激损伤,且有研究指出,创伤程度会影响机体免疫功能[15]。因此,临床常采用炎症因子作为评价应激反应程度的关键指标。taTME属于微创术式,可减轻机体的应激反应程度[16]。CRP是常见炎症因子指标,在机体受到创伤后,其水平明显升高,被临床作为评价损伤敏感性的指标。IL-6是在机体发生应激反应后,介导炎症反应的细胞因子,TNF-α参与机体炎症、免疫反应[17-18]。本文结果显示,观察组术后TNF-α、IL-6、CRP均低于对照组,提示腹腔镜联合taTME可减轻应激反应,进而降低炎症反应。
胃肠激素通過胰腺细胞和内分泌细胞分泌,分布在胃肠道管壁中,可调节消化道器官功能[19-20]。胃肠激素包括MOT、GAS,其中MOT可促进胃肠运动功能,GAS可刺激胃酸分泌。BFGF可增强胃肠功能,促进消化酶的分解。本文结果显示,观察组术后MOT、GAS、BFGF均高于对照组,提示腹腔镜联合taTME能够降低对胃肠功能的影响,改善预后。分析原因在于:TME对机体产生的刺激较大,增加儿茶酚释放,抑制GAS、MOT分泌,影响胃肠功能,而taTME对机体影响较小,减轻对机体的应激刺激,故而对胃肠功能影响较小,促进胃肠功能恢复[21-22]。同时本文结果显示,两组术后AMSP、ARP、RMTV均降低,但观察组均高于对照组;观察组并发症发生率低于对照组,提示taTME对肛门功能影响较小,安全性较高。分析可能与taTME对自主神经影响较小有关,且该种术式能够保护肛门括约肌,减轻对直肠的刺激,有效促进肛门功能的恢复。
综上所述,直肠癌患者选择taTME治疗,能够减轻炎症反应,对肛门功能、胃肠功能影响较小,且可降低并发症发生率。
参考文献
[1]李林兵.腹腔镜全直肠系膜切除术对低位直肠癌患者胃肠动力恢复及肛门功能的影响[J].中国药物与临床,2021,21(2):275-276.
[2]陈腾高,李丽军,卢益芳,等.腹腔镜全直肠系膜切除术对低位直肠癌患者血清GAS、BFGF、MOT水平及生活质量的影响[J].中国医药导报,2018,15(11):108-111.
[3]左芦根,葛思堂,王迅,等.腹腔镜直肠癌保肛根治术后低位前切除综合征的转归及其影响因素分析[J].中华胃肠外科杂志,2019,22(6):573-578.
[4]吴青松,陈文局,郑映斌.经肛门联合腹腔镜根治性全直肠系膜切除术治疗直肠癌的可行性和安全性[J].广西医科大学学报,2019,36(8):1284-1287.
[5]李志彬,李闯,丁战伟.直肠癌经肛门与腹腔镜全直肠系膜切除术治疗的可行性和安全性比较[J].中华生物医学工程杂志,2019,25(5):641-645.
[6] JIANG C,CAI Y,TANG Y,et al.Multiple pancreas metastases from rectal cancer treated with extended resection: a case report[J].Asian Journal of Surgery,2022,45(6):1329-1330.
[7]胡凯锋.腹腔镜下微创手术在结直肠癌患者中应用效果及对胃肠功能影响的研究[J].山西医药杂志,2019,48(16):2016-2018.
[8]平小娟,张希,招瑞霞.快速康复外科理念对减孔腹腔镜结直肠癌切除术患者术后早期康复效果的影响观察[J].山西医药杂志,2020,49(16):2246-2249.
[9]张大朝,陈远光,胡明,等.腹腔镜辅助经肛全直肠系膜切除术治疗直肠癌的长期疗效观察[J].中华胃肠外科杂志,2019,22(3):262-266.
[10]李智永,尚卿,杜太平.经肛拖出式全腹腔镜直肠前切除术与腹腔镜直肠前切除术治疗中低位直肠癌疗效比较[J].新乡医学院学报,2019,36(4):376-378.
[11]陈传奇,韩冬,赵志浩,等.腹腔镜下右半结肠根治性切除术对结肠癌患者胃肠功能、复发转移及生存情况的影响[J].癌症进展,2023,21(2):218-220,224.
[12] HAAPAMKI M M,MATTHIESSEN P,RUTEGRD M,et al.
Defunctioning stomas may reduce chances of a stoma-free outcome after anterior resection for rectal cancer[J].Colorectal Disease,2021,23(11):2859-2869.
[13]高源泽,吕超,黄越海.经肛拖出式腹腔镜直肠癌前切除术对低位直肠癌患者胃肠动力改变及预后的影响[J].国际外科学杂志,2021,48(8):547-553.
[14]焦宏博,张敏,刘瑶,等.腹腔镜辅助经肛门全直肠系膜切除术(Ta-TME术)治疗低位直肠癌的临床效果及并发症观察[J].贵州医药,2021,45(12):1873-1874.
[15]杨丹,李丽,邵丽.腹腔镜下系统保留盆腔自主神经的直肠癌根治术的近期疗效及对患者术后排尿、胃肠功能影响[J].实用癌症杂志,2020,35(5):819-824.
[16] VOGEL I,VAUGHAN-SHAW P G,GASH K,et al.Improving the time to ileostomy closure following an anterior resection for rectal cancer in the UK[J].Colorectal Disease,2022,24(1):120-127.
[17]吳胜伟,吴晓翔,王志伟.保留盆腔自主神经的腹腔镜全直肠系膜切除术对女性直肠癌患者术后复发及排尿和性生活质量的影响[J].新乡医学院学报,2022,39(6):519-522.
[18]陈岗,张俊霞,邓立琴,等.充气加温毯对腹腔镜结直肠癌根治性切除术老年患者术后恢复质量和认知恢复的影响[J].中华老年医学杂志,2021,40(10):1299-1303.
[19]陈小保,梅天明,魏俊,等.腹腔镜下低位前切除术中保留左结肠动脉对直肠癌患者疗效及预后的影响[J].河北医学,2023,29(2):302-306.
[20]寇耀,杨宁波,张刘平,等.腹腔镜辅助Miles术与Dixon术治疗老年低位直肠癌患者的疗效及不良反应[J].癌症进展,2019,17(23):2803-2806.
[21]杜嫣妘,李冰,贺东黎,等.内镜下全层切除术联合新辅助放化疗治疗局部进展期低位直肠癌1例(含视频)[J].中华消化内镜杂志,2023,40(2):146-148.
[22] LU Z,CHEN H,ZHANG M,et al.Safety and survival outcomes of transanal natural orifice specimen extraction using prolapsing technique for patients with middle-to low-rectal cancer[J].Chinese Journal of Cancer Research,2020,32(5):124-134.
(收稿日期:2023-09-06) (本文编辑:陈韵)

