抗骨质疏松联合方案对PVP 患者骨量的影响
魏 健
(山西医科大学附属汾阳医院骨一科,山西 汾阳 032200)
骨质疏松椎体骨折(OVCF)是老年人致残、病死的主因之一。椎体成形术(PVP)是主要治疗方法,术后抗骨质疏松治疗是临床共识。但骨质疏松诊治指南中药物种类多,患者依从性差,有必要寻找简单易行、患者依从性好的治疗方案。本研究旨在对患有OVCF的患者,行PVP治疗以后,作为选定的观察对象,选用钙剂、维生素D、焦磷酸盐类药物、降钙素组合(CVPC方案)进行抗骨质疏松治疗,观察该组患者骨密度(BMD)、骨转化指标(BTMs)、可视疼痛评分指数(VAS)以及再骨折率等代谢指标的变化,用来评价骨质疏松的治疗效果,目的是为PVP术后患者,寻找一种疗效良好,同时在经济性、副反应和患者依从性之间能够良好平衡的抗骨质疏松治疗方案。
1 临床资料
1.1 一般资料
选取2020 年1 月1 日—2021 年6 月30 日在山西医科大学附属汾阳医院骨科住院并接受手术治疗的36 例OVCF患者为研究对象,按治疗方法的不同分为2 组。年龄60~85 岁,平均年龄(70.48±2.13)岁;男15 例,女21 例;共涉及病变椎体49 个。36 例患者均行PVP治疗,分为2 组,其中治疗组21 例,术后按照CVPC抗骨松方案治疗;对照组16 例,术后未使用CVPC方案。2 组患者都按照医嘱规律复查。
(1)纳入标准:低能量损伤,腰背部活动痛,结合腰椎MRI、双能X线骨密度仪(DXA)、骨代谢物指标确诊为OVCF。符合PVP手术指征。PVP后3、6、12 个月门诊获得完整随访。(2)排除标准:骨密度测定值中T>-2.5;PVP手术禁忌肿瘤、骨病等病理骨折;服用药物等致继发性骨质疏松者;不能规律随访的患者。本次研究经我院医学伦理委员会同意并授权,所有研究对象都获得知情同意参加本项目研究。
1.2 方法
1.2.1 PVP术
术前行常规准备,入手术室,采用俯卧体位,C型臂下对伤椎进行准确定位,碘伏消毒2 次,铺无菌巾单,2%利多卡因局麻妥,使用穿刺系统经椎弓根进入椎体前1/3 处,将工作通道沿引导置于理想位置,X线侧位位于椎体前1/3,正位通道尖位于中线或略过中线区域,C型臂确认位置良好,调制低粘度骨水泥至工作状态,室温下约6 min左右,经工作通道缓慢推注,C型臂X线机监测水泥灌注状况,随时根据骨水泥流注情况,调整推注速度、针尖出口方向和深度。直至填充达后缘1/4,填充满意为止。术毕,对症支持等处理。
1.2.2 治疗组
治疗组行CVPC抗骨质疏松方案。治疗措施依据《原发性骨质疏松症诊疗指南(2017)》制订,包括:(1)钙剂:碳酸钙600 mg/d。(2)维生素D类药物:骨化三醇胶丸0.2 µg/d。(3)焦磷酸盐骨吸收抑制剂:阿仑磷酸钠片70 mg/w。(4)鲑鱼降钙素鼻喷剂200 u/d。以上4 种药物联用,我们命名为CVPC方案。该组患者均未使用其他抗骨质疏松类型药物。
1.2.3 对照组
对照组术后抗骨质疏松治疗未执行CVPC方案,其抗骨松治疗呈现随机化或缺失化。
1.3 评价指标
随访时间为治疗后即刻、3、6、12 月。(1)骨质疏松程度:随访时均进行DXA检查,通过骨密度T值比较骨质疏松疗效;(2)骨转化标志物:随访时均检测骨转化标志物(BTMs),包括骨形成标志物Ⅰ型原胶原氨基端前肽(PINP)和骨吸收标志物Ⅰ型胶原交联羧基末端肽(CTX);(3)再骨折发生率:随访时均摄标准胸/腰椎正侧位片,研判是否有再骨折发生;(4)疼痛程度:随访时均采用视觉模拟评分法(VAS)评价2 组疼痛程度。
1.4 统计学分析
采用SPSS 23.0 统计学软件进行数据分析。计量资料以()表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以(n,%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 研究对象分析
36 例患者获得完整随访,为期3~18 个月,平均10.24 个月。研究期间共发生再骨折8 例,均系平素无外伤状态下产生,其中治疗组2 例;对照组6 例。
2.2 2 组一般资料比较
2 组在年龄、性别及治疗前骨密度T值、治疗前责任椎体前缘高度比较,组间差异无统计学意义(P>0.05)。见表1。

表1 2 组一般资料比较
2.3 2 组骨密度T值比较
治疗后3 个月,2 组骨密度T值均高于治疗后即刻,且治疗组高于对照组,但差异无统计学意义(P>0.05);治疗后6、12 个月,治疗组骨密度T值均高于治疗后即刻,且治疗组高于对照组,差异有统计学意义(P<0.05),对照组骨密度T值均高于治疗后即刻,但差异无统计学意义(P>0.05)。见表2。

表2 2 组骨密度T值比较
2.4 2 组骨转化物水平比较
治疗后3 个月,2 组PINP、CTX水平均高于治疗后即刻,且治疗组高于对照组,但差异无统计学意义(P>0.05);治疗后6、12 个月,治疗组PINP、CTX水平均高于治疗后即刻,且治疗组高于对照组,差异有统计学意义(P<0.05),对照组PINP、CTX水平均高于治疗后即刻,但差异无统计学意义(P>0.05)。见表3、表4。

表3 2 组PINP水平比较
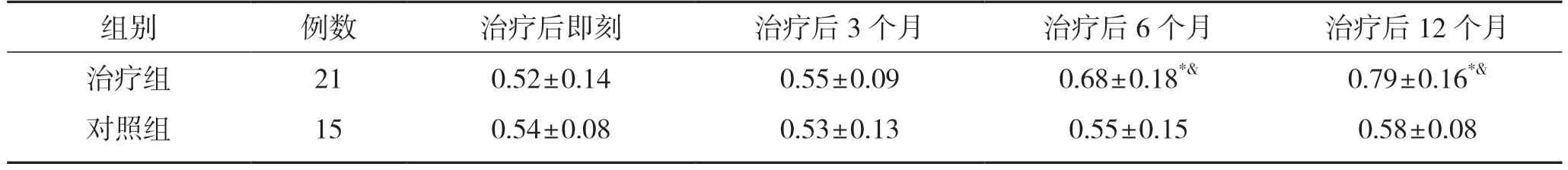
表4 2 组CTX水平比较
2.5 2 组再骨折发生率比较
2 组术后随访,治疗组再骨折发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
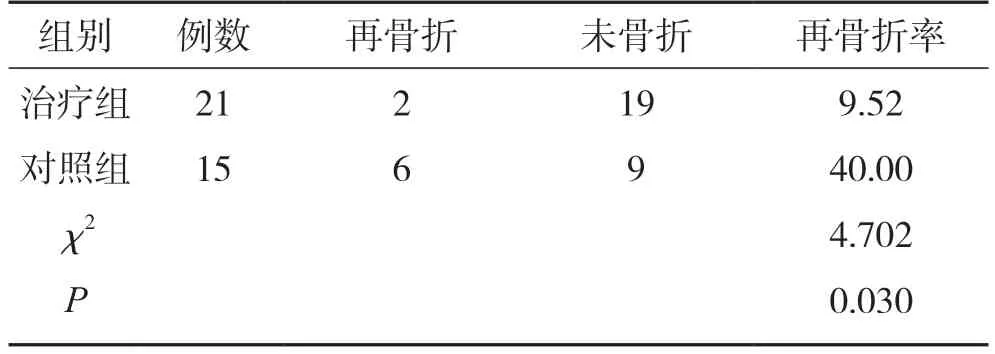
表4 2 组再骨折发生年比较(n,%)
2.6 2 组疼痛VAS评分比较
术前、治疗后即刻、3、6 个月,2 组VAS评分比较,组间差异无统计学意义(P>0.05);治疗后12 个月,治疗组VAS评分低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 2 组VAS评分比较
3 讨论
OVCF是老年人致残、病死的主因之一。国内流行病学调查显示:女性一生发生OVCF的危险性高于乳腺癌、子宫内膜癌和卵巢癌的总和,男性一生发生OVCF的危险性高于前列腺癌[1]。OVCF的医疗和护理,需要投入大量的人力、物力和财力,造成沉重的家庭和社会负担。据2015 年预测,我国2035 年用于OVCF的医疗费用将高达1300 亿元[2]。
PVP作为目前OVCF的主要治疗方法,能够改善和减轻患者的疼痛指数,增加了患者运动机能,极大地提高了这一类患者的生存质量。但是,也应该看到,PVP治疗具有它的局限之处。一些正在进行的随机对照试验,如椎体成形术疗效和安全性的研究性试验和骨质疏松性椎体压缩性骨折的经皮椎体成形术与保守治疗表明,PVP术后虽然止痛的效果良好,但是长期效果还有待观察[3]。一些前瞻性非随机对照试验报告12%的患者在行PVP后2 年出现新的OVCF,但该类研究随访困难,结果仍有待参考[4]。所以减低骨折的再发生率,减少该类患者远期再次出现的病痛,仍然是PVP术后治疗的重要组成部分。
有鉴于此,PVP术后进行有效的抗骨质疏松治疗具有重要的意义。目前把OVCF视为一种全身疾病,是骨质疏松症的一种病理性骨折类型,因此抗骨质疏松治疗是PVP术后的重要手段,也是临床共识。但骨质疏松诊治指南里药物种类繁多,推荐的药物十余大类,药品更是多达数十余种。对于该类患者来讲,如何个体化的选择用药,指南中只是根据骨质疏松的危险分层给了粗放的用药建议,需要在治疗过程中进行细化选择和制定。
事实上,PVP术后的抗骨质疏松治疗,其目的就是增加骨量,提高骨强度,降低再骨折风险。临床上,骨强度的检测指标,是DXA法的骨密度(BMD)检测、骨代谢指标(BTMs)及脊椎影像学检查[5]。BTMs通过对骨代谢的评估,对骨折风险的预测可能有更重要的意义。在抗骨质疏松药物治疗中,BTMs的变化一般早于骨密度[6]。本研究通过对OVCF患者,按照规范的PVP手术治疗,结合CVPC的联合抗骨质疏松治疗方案,然后观察上述各项指标,以期寻找合适的抗骨质疏松方案,指导临床治疗。
对于高危的骨质疏松患者,指南推荐的方案一般包括合理的生活方式,骨健康基本补充剂:钙剂和维生素D,破骨细胞抑制剂和骨细胞生成促进剂、激素类药物、锶盐、迪诺单抗、特立帕肽等多种药物。但其中多种药物或囿于价格昂贵,或受限于副作用较多,在临床选择中难以大范围规范化使用。结合指南中对骨质疏松药物的联合和序贯用药原则,我们制定了CVPC的联合抗骨质疏松方案。该方案包含骨量基本补充剂、破骨抑制剂、降钙素等药物。符合指南推荐的联合用药原则,既考虑了药物的经济性,也考虑到了药物的普及性。本研究通过对OVCF患者,按照规范的PVP手术治疗,结合CVPC的联合抗骨质疏松治疗方案,然后观察BMD、BTMs、影像学、VAS评分等各项指标,发现该联合抗骨质疏松方案在临床上的取得了很好的疗效,可以用来指导临床治疗。
CVPC主要是由钙剂碳酸钙、维生素D剂骨化三醇、骨吸收抑制剂双磷酸盐类阿仑膦酸钠和降钙素组成的抗骨质疏松治疗方案。阿仑膦酸钠主要通过抑制甲羟戊酸通路法尼基焦磷酸合酶发挥作用,是一种双磷酸盐类的化学合成类食物,其中含有磷基-羰基-磷基基团而得名。其药理作用明确,主要通过与骨骼羟磷灰石的亲和,特异性地结合到活跃重建的骨表面,抑制破骨细胞活性,从而抑制骨的吸收;它还可以抑制破骨前体细胞分化,促进破骨细胞凋亡,干扰破骨细胞接受信号。诸多药物研究证明该类药可以提高患者椎体骨密度,降低再骨折率,在本研究中该作用得到了进一步的证实[7]。我们使用的阿仑磷酸钠药物经济性良好,普及性强,用药简单,晨起空腹服用即可,使患者的依从性得到了良好的提高。在本组队列研究中,没有患者发生胃肠道反应,类流感症状,肾脏毒性,下颌骨坏死等并发症,可能与其较低的副作用发生率有关,具有高的药物安全性。
降钙素是由32 个氨基酸组成的多肽,是一种钙代谢的调节激素。它能够与破骨细胞表面抑制性受体结合,从而抑制破骨细胞活性,降低其增殖水平,使机体内破骨细胞数量减少,增加骨有基质和无机矿物水平。降钙素还可以使体内内啡肽水平升高,阻止钠离子内流,提高疼痛阈值,这会使骨痛感觉得到有效缓解。我们使用的鲑降钙素鼻喷制剂,患者易于使用,期间未出现过敏,面部潮红,胃肠道反应等副作用,安全性良好。远期来看,该类药物是否会有其他可能的副作用,仍需日后以严谨的科学研究进行证实。
维生素D及其活化物是参与骨重建的重要组成成分,国内外多项研究证实其能够提高骨密度,改善骨质量,减少跌倒再骨折等临床常见的风险事件,缺乏维生素D被有些研究明确证明为再骨折的高危因素[8]。在治疗期间,该组患者结合合适剂量的钙剂,同时对患者的血钙及尿钙等水平进行了定时检测,在用药期间,未发现患者出现钙磷代谢异常,以及相应的尿路结石等并发症的发生,用药安全。通过对骨质代谢的相关指标研究,发现起到了良好的抗骨质疏松作用。
分析和结合以上各抗骨质疏松药物的作用特点,我们设计了CVPA的联合抗骨质疏松治疗方案,用于PVP病人的术后抗骨质疏松治疗,在为期12 个月,经历不同阶段的随访当中,我们发现治疗组相比于对照组,在术后恢复的各个相应阶段,其BMD和BTMs均有显著改善,患者骨愈合质量相比于对照组有明显地改善和提高,且随访终末期再骨折发生率均有显著统计学意义的下降。
美国的Balasubramanian等[9]通过回顾性队列研究表明:仅有部分患者会遵循临床实践指南中关于骨折疏松治疗方案的建议,彰显出患者依从性对于抗骨质疏松疗有很大的影响。在我国骨质疏松人群中也面临着同样的情况,由于指南中的多种药物价格昂贵,获取途径在有些经济欠发达地区存在一定的困难;而且很多激素类药物,其靶器官比较宽泛,使用过程中可能会带来比较多的副反应,也增加了患者使用的顾虑[10]。以上这些因素使病人在抗质疏松的治疗过程中,依从性明显下降,从而影响到抗骨质疏松的治疗效果。本方案患者依从性高,医疗经济成本较低,可以作为一种治疗方案进行推广和应用。
本研究的不足之处在于样本量偏少,均为我院单中心病例,研究过程中未发现有明显的副反应发生;同时随访时间受限于实验设计,为期偏短,长期的观察和随访仍有必要继续进行,我们将在随后的工作中进一步观察研究。

