上海市事业单位非糖尿病人群睡眠现状及其对空腹血糖增高的影响
杨丽娟 高永辉 薛建华 田建广
2型糖尿病因其高致残、致死及发病率,已成为威胁人类健康和生存的社会性问题,早期识别糖尿病发生高危人群并进行干预可有效预防疾病发生及其进一步发展[1-2]。夜间睡眠时长与糖尿病发生密切相关[3-4]。Anothaisintawee等[5]发现,睡眠时间与肥胖或缺乏身体活动等传统因素的糖尿病风险相当,建议将睡眠时间与睡眠障碍纳入临床糖尿病风险筛查;睡眠时间异常不仅导致昼夜节律紊乱,同时也是早期糖尿病的独立危险因素,最终可导致2型糖尿病。不同职业人群夜间睡眠时长对于血糖的影响亦不同[6]。本研究针对上海市事业单位体检的非糖尿病人群进行研究,探索夜间睡眠时长对空腹血糖(FPG)增高的影响。
对象与方法
1.对象:选择2019年1月~12月的上海市事业单位至本院体检者18 191例,其中男10 878例,女7 313例(绝经后女性589例),年龄18~60岁,平均年龄(42.0±9.0)岁。排除标准:(1)既往诊断糖尿病且服用糖尿病相关药物;(2)急性感染;(3)合并严重肝脏、肾脏、脑部疾病、恶性肿瘤、血液系统、风湿免疫疾病;(4)使用糖皮质激素、免疫抑制剂;(5)妊娠;(6)资料不完备。本研究经本院伦理委员会审核批准,所有受试者均自愿完成调查问卷并签署知情同意书。
2.方法
(1)一般资料及实验室检查结果收集:包括夜间睡眠时长、性别、年龄、文化程度、婚姻状况、锻炼、咖啡摄入、夜宵、吸烟、饮酒情况、高血压、腰围、BMI、FPG及糖化血红蛋白(HbA1c)。按照夜间睡眠时长分为短睡眠组(≤6 h)1 056例(5.8%)、正常睡眠组(6~8 h)12 783例(70.3%)、长睡眠组(≥8 h)4 352例(23.9%)。
(2)相关定义:吸烟指连续或累积吸烟≥6个月,且仍在吸烟;饮酒指在过去的1年中每周饮酒≥1次且目前仍在饮酒;锻炼指每周有氧运动>3次且每次>30 min;咖啡摄入指每周喝咖啡≥1次;夜宵指每周吃夜宵≥1次;FPG增高指FPG≥6.1 mmol/L。
结 果
1.不同夜间睡眠时长组受试者一般临床资料比较:短睡眠组与正常睡眠组比较,受试者年龄、腰围、FPG、HbA1c水平及本科、本科以下、夜宵、吸烟、饮酒、高血压比例均更高,本科以上、锻炼比例均更低;与长睡眠组比较,受试者腰围、年龄、BMI、FPG、HbA1c水平及男性、本科、本科以下、已婚、夜宵、吸烟、饮酒、高血压比例均更高,本科以上、锻炼比例均更低;长睡眠组与正常睡眠组比较,受试者本科以上、锻炼、吸烟比例均更高,男性、年龄、本科、咖啡摄入、饮酒比例及腰围、BMI均更低(P<0.05)。见表1。
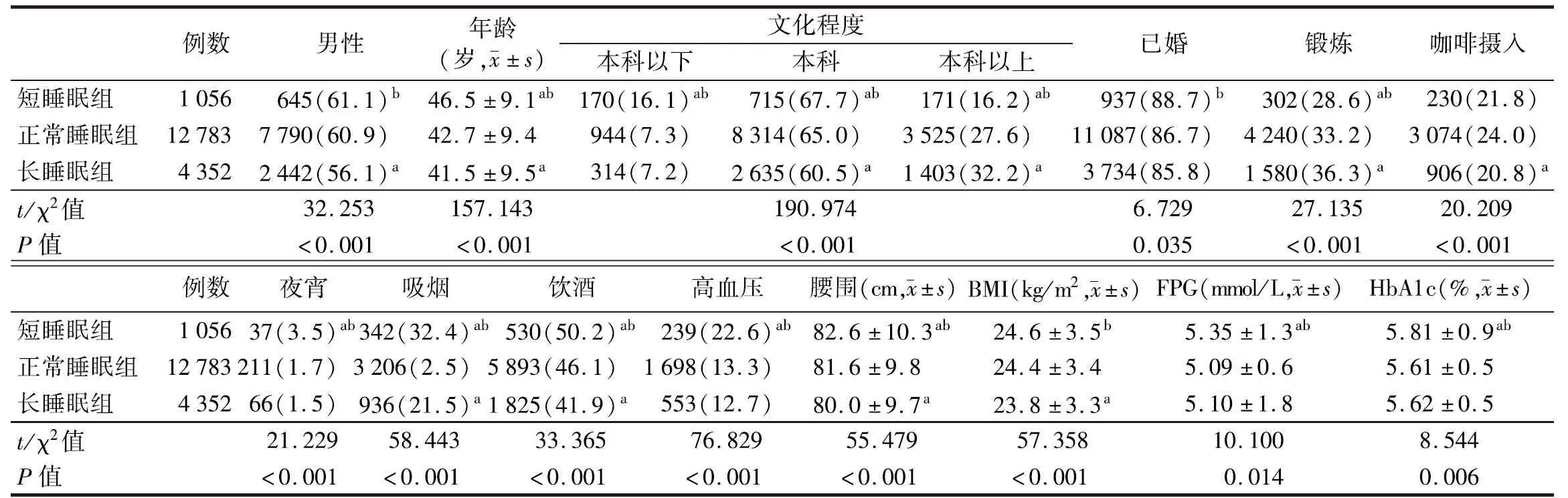
表1 不同夜间睡眠时长组受试者一般临床资料比较[例,(%)]
2.睡眠时长与FPG增高的多因素logistic回归分析:以 FPG 增高为因变量,夜间睡眠时长、性别、年龄等为自变量进行单因素logistic回归分析,结果显示短、长睡眠均为FPG增高的危险因素(P<0.001)。矫正了相关因素的多因素logistic回归分析结果显示,短、长睡眠仍均为FPG增高的危险因素[OR=1.812, 95%CI(1.440~2.279);OR=1.749, 95%CI(1.489~2.054);P<0.001]。
3.睡眠时长与FPG增高按性别分层的多因素logistic回归分析:矫正了相关因素的多因素logistic回归分析结果显示,男性短、长睡眠均是FPG增高的危险因素[OR=1.988, 95%CI(1.545~2.559);OR=1.915, 95%CI(1.601~2.290);P<0.001 ];女性短、长睡眠时长与FPG增高均无相关性(P>0.05)。矫正相关因素后绝经后女性短、长睡眠均是FPG增高的危险因素[OR=3.483, 95%CI(1.172~5.344);OR=3.251,95%CI(1.358~4.782);P<0.001 ]。
讨 论
美国睡眠基金会建议成年人夜间睡眠时长保持每天7~9 h,但随着现代生活节奏加快,睡眠问题越来越常见,人们的睡眠时间呈现长期的下降趋势[7]。2002年我国《居民营养与健康状况调查报告》以<7 h为睡眠不足标准,18~44岁居民睡眠不足的比例为4.1%,45岁以上为9.2%[8]。本研究中上海市事业单位有近6%人群睡眠时间<6 h,说明上海市短睡眠比例更高;本研究发现年龄、性别、学历、不良生活方式(锻炼少、吸烟、饮酒、夜宵、咖啡摄入)等均是引起短睡眠的因素。Bliwise等[9]提供了短睡眠(<5~6 h)与糖代谢损伤之间的相关性证据,本研究亦表明短睡眠组受试者BMI、腰围、高血压比例均较高。短睡眠组HbA1c水平较正常睡眠组更高,北京慢性病危险因素研究结果示18~69岁非糖尿病患者睡眠时间长短可能与血清HbA1c水平增高有关[10]。
既往研究显示,短睡眠是2型糖尿病的一个独立的风险因素:韩国学者Kim等[11]研究发现,<7 h睡眠组较7~8 h睡眠组FPG受损风险高;Lou等[12]对徐州人群的研究发现,<6 h睡眠组较6~8 h睡眠组FPG增高风险明显增加。本研究针对上海市事业单位中60岁以下非糖尿病人群,亦证实短时间睡眠是FPG增高的独立危险因素;矫正危险因素后,考虑事业单位人群学历、健康素养较高,同时入组年龄为60岁以下,OR值较Lou等[12]的研究略微偏低。近几年研究报道夜间睡眠时长与2型糖尿病发生风险存在“U”型关联,每天睡眠处于7~8 h的人群患糖尿病风险最低,睡眠过长或过短与血糖上升水平密切相关;本研究亦证实长睡眠亦是血糖升高的危险因素。限制睡眠将抑制胰岛素分泌,扰乱多种激素分泌,机体长期处于低水平炎症状态,是影响血糖的原因。长睡眠者可能由于静态行为过长,影响糖代谢,目前机制尚未十分明确。
性别对夜间睡眠时长亦有影响,男性短睡眠比例更高,2022年我国《居民营养与健康状况调查报告》 显示,睡眠时间不足男性为4.8%,女性为3.6%[8]。本研究示矫正相关因素后,男性短睡眠发生FPG增高风险为正常睡眠组的1.99倍,长睡眠组为1.92倍。Kim等[11]的研究结果亦证实女性睡眠时间与FPG受损风险无关;而Baden等[13]对6万多例护士长达8年的前瞻性研究结果发现,与7 h睡眠组比较,长、短睡眠组受试者发生2型糖尿病的风险均增加;浙江省桐乡市5.8万人的横断面调查资料显示,睡眠时间不足(每日≤5 h)和过长(每日≥10 h)在绝经后女性中与糖尿病存在相关性[14]。这些不同的发现可能归因于研究人群的职业、样本量、设计等差异。本研究显示女性夜间睡眠时长与FPG增高的相关性不大,但进一步分层分析后发现绝经后女性夜间睡眠时长是FPG增高的独立危险因素,绝经后女性身体激素水平发生变化,又影响胰岛素敏感性和葡萄糖代谢,可能使夜间睡眠时长对绝经后女性影响更大。
夜间睡眠时长对于早期糖尿病发生有一定的影响,男性、绝经后女性的风险更高。在糖尿病早期慢病管理中,需重视睡眠健康的教育与干预,以减少糖尿病的发生。本研究亦存在一定不足,未进行餐后2 h血糖的监测,遗漏部分仅餐后血糖升高的糖尿病早期患者;未进行多导睡眠监测,没有考虑睡眠质量、睡眠节律等对血糖的影响。

