ASA分级预测老年髋部骨折术后医院获得性感染的研究
王君,王郝
(首都医科大学附属北京积水潭医院重症医学科,北京 100035)
随着全球老龄化的进展,中国已成为当今世界老年人口数量最多的国家[1],而髋部骨折是老年人最常见且较严重的骨折类型[2-3]。目前,老年髋部骨折的治疗方式以手术治疗为主,但由于老年患者存在高龄、合并症多等特点,加之术中麻醉及手术创伤等因素的刺激,导致术后并发症发生率高,而医院获得性感染(hospital acquired infections,HAI)是最常见的并发症之一[4]。HAI是指患者在医院获得的感染,包括住院期间发生的感染和在医院内获得出院后发生的感染,不包括入院前已开始或入院时已存在的感染[5]。它会影响患者的住院时间及住院费用,甚至导致患者死亡,给家庭和社会增加负担。因此,在临床上找到合适的工具尽早预警术后HAI的发生,对高危人群采取强化的预防措施,可为老年髋部骨折患者及其家庭带来福音。
美国麻醉医师协会(American society of anesthesiologists,ASA)分级是一项评估患者全身生理状态的评分系统,近年来越来越多的研究将其作为评估外科术后并发症发生率、病死率、住院时间等指标的工具[6-14]。
本研究回顾性分析2021年10月至2022年4月北京积水潭医院重症医学科收治的146例老年髋部骨折术后患者资料,探讨ASA分级对术后HAI发生率、住院时间、住院费用等指标的影响,为临床早期识别HAI高危人群、采取相应的强化预防措施提供依据,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)≥65岁患者;(2)首次发生髋部骨折,骨折部位包括股骨颈、股骨转子间、股骨转子下等;(3)骨折后行手术治疗,术式包括内固定术及人工髋关节置换术等;(4)术后从手术室直接返回ICU。排除标准:(1)肿瘤导致的骨折;(2)存在社区获得性感染者。
1.2 方法 收集每例患者以下相关指标:性别、年龄、ASA分级、骨折部位、麻醉方式、手术方式、术后是否发生HAI、住院时间、住ICU时间、住院费用等。
根据以上纳排标准,共纳入146例患者,其中男60例,女86例;年龄66~99岁;骨折部位:股骨颈骨折67例,股骨转子间骨折76例,股骨转子下骨折3例;麻醉方式:非全身麻醉(腰麻联合神经阻滞麻醉)138例,全身麻醉8例;手术方式:内固定术82例,髋关节置换术64例;住院时间2~60 d;住ICU时间1~47 d;住院费用44 344~388 546元。
本院麻醉师根据ASA分级标准,于术前对患者的体质及并存病情况进行ASA分级,共分为6级。本研究中ASA分级,Ⅰ级、Ⅳ~Ⅵ级者均为0例,Ⅱ级者为83例,Ⅲ级者为63例。将所有研究对象分为ASA Ⅱ级组和ASA Ⅲ级组。两组患者的基本特征,如性别、年龄、骨折部位、麻醉方式、手术方式等指标比较差异均无统计学意义(P>0.05)。
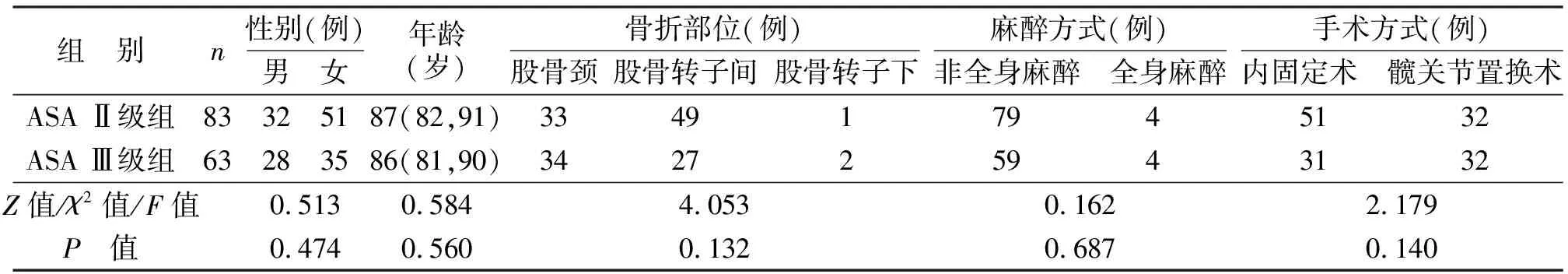
表1 ASA Ⅱ级组和ASA Ⅲ级组间患者基本情况比较
2 结 果
2.1 HAI发生率 146例研究对象中,发生HAI者13例,未发生HAI者133例,HAI发生率为8.90%。
2.2 两组HAI发生率比较 83例ASA Ⅱ级患者中,发生HAI者1例,HAI发生率为1.20%;63例ASA Ⅲ级患者中,发生HAI者12例,HAI发生率为19.05%;ASA Ⅲ级患者的HAI发生率较ASA Ⅱ级患者高,两组患者HAI发生率的比较差异有统计学意义(P<0.05)。
2.3 两组HAI感染部位构成情况 13例HAI患者的感染部位分别为医院获得性肺炎(hospital-acquired pneumonia,HAP)11例(其中ASA Ⅱ级组1例,ASA Ⅲ级组10例),泌尿系感染1例(为ASA Ⅲ级),HAP合并泌尿系感染1例(为ASA Ⅲ级)。
2.4 ASA分级对HAI的影响分析 多因素Logistic回归分析显示,ASA分级是HAI发生的独立危险因素,其OR值为0.054,CI为0.007~0.434,差异有统计学意义(P<0.05)。
2.5 ASA分级对老年髋部骨折术后HAI的预测效果 采用ROC曲线评估ASA分级对老年髋部骨折术后HAI的预测效能,ROC曲线下面积为0.770,95%CI为0.661~0.879,差异有统计学意义(P<0.05,见图1)。

图1 ASA分级对老年髋部骨折术后HAI预测的ROC曲线
2.6 两组住院时间、住ICU时间及住院费用比较 ASA Ⅱ级组患者的住院时间中位数为7 d,ASA Ⅲ级组患者的住院时间中位数为7 d,两组比较差异无统计学意义(P>0.05);ASA Ⅱ级组患者的住ICU时间中位数为2 d,ASA Ⅲ级组患者的住ICU时间中位数为3 d,ASA Ⅱ级组的住ICU时间较ASA Ⅲ级组更短,差异有统计学意义(P<0.05);ASA Ⅱ级组患者的住院费用中位数为68 659元,ASA Ⅲ级组患者的住院费用中位数为75 781元,ASA Ⅱ级组的住院费用较ASA Ⅲ级组更低,差异有统计学意义(P<0.05,见表2)。

表2 两组住院时间、住ICU时间和住院费用比较
3 讨 论
ASA身体状态分级作为一种术前评估患者全身生理状态的评分系统,于1941年被提出[15],经过1962年和近年来的修改,最终分成Ⅰ~Ⅵ级。本研究中,所有病例的ASA分级均为Ⅱ级或者Ⅲ级,没有ASA Ⅰ级及Ⅳ~Ⅵ者,其原因可能是所有来诊的患者年龄均为65岁以上的高龄患者,没有各器官功能均正常的情况,所以没有ASA Ⅰ级者;器官功能障碍严重者或濒死者,手术风险大,均没有进行手术治疗,所以入组本研究的患者中没有ASA Ⅳ~Ⅵ者。
ASA分级的设计初衷是为了评估手术中的麻醉风险,但越来越多的研究发现ASA分级与外科术后并发症发生率、患者病死率及住院时间等指标相关,对患者预后有较好的预测价值。一项回顾性病例对照研究显示,对于行颈椎前路椎间盘切除术和融合术的患者,ASA分级>Ⅱ级是术后非计划气管插管的独立危险因素[7]。根据尹星华等[8]进行的回顾性队列研究结果显示,对于初次全膝置换术的患者,ASA分级越高,术后住院时间越长。Parisorn等[9]发现,对于面部骨折术后的患者,ASA分级更高者住院时间更长、手术部位感染率更高、术后出血发生率更高、术后撤呼吸机失败率更高。
在老年髋部骨折方面,许多学者也致力于研究ASA分级与患者预后的关系。一项回顾性研究报道,ASA分级是老年髋部骨折患者术后1年死亡的独立危险因素[10]。居家宝等[11]发现,对于股骨转子间骨折手术的老年患者,ASA分级越高,住院时间越长。Liu等[12]进行的一项回顾性研究显示,对于90岁以上接受髋部骨折手术的患者,ASA分级与术后并发症发生率及1年死亡率均显著相关。Xu等[13]最新的一篇系统综述认为,ASA分级对髋部骨折术后功能预后不良及死亡率有预测价值。但对于ASA分级与老年髋部骨折术后HAI发生率的相关性研究相对较少。
老年髋部骨折患者普遍存在高龄、既往合并症多、各器官功能储备差、血糖控制欠佳等特点,加之手术麻醉、术中创伤刺激等因素的影响,导致术后HAI发生率高,对患者的预后造成不良影响。有研究报道,肺部感染是髋部骨折围术期最常见的并发症和首要死亡原因[14,16],而本研究的统计结果显示,13例术后HAI患者中,存在肺部感染者11例,较其他部位感染的发病率高。
在本项回顾性队列研究中,ASA Ⅱ级组与ASA Ⅲ级组患者术后HAI发生率差异有统计学意义,ASA Ⅲ级患者术后HAI发生率较ASA Ⅱ级患者高,原因可能是ASA Ⅲ级者合并基础疾病更多、术前身体状态更差、免疫力更弱、术后恢复较慢、卧床时间更长,从而更易发生感染。而多因素Logistic回归分析显示,老年髋部骨折患者的ASA分级是术后HAI发生的独立危险因素。进而ROC曲线显示,ASA分级对老年髋部骨折术后HAI的发生有较好的预测价值。这些统计结果都提示临床工作中可以将ASA分级作为早期预警指标,对ASA Ⅲ级的患者给予强化的预防措施,以期减少HAI的发生。
根据本研究统计结果,ASA Ⅲ级的老年髋部骨折患者术后住ICU的时间更长、住院费用更高,原因可能是与ASA Ⅱ级者相比,ASA Ⅲ级患者术前基础情况更差,常合并多种基础慢性病,贫血及低白蛋白的程度更重,术后恢复较慢,需补充更多的血制品或白蛋白。很多患者术后还需进行心电监测、调理基础病及提高护理级别等。且ASA Ⅲ级患者术后HAI发生率更高,使用的抗生素可能种类更多、级别更高、价格更贵,有的患者HAI发生后可能并发消化道出血、感染性休克、脑梗死、心肌梗死等情况,使病程迁延、病情复杂,导致在ICU加强监护的时间延长,且治疗费用提高。而两组患者的住院时间差异无统计学意义,可能与样本量、术后部分患者要求提前出院等因素有关。
综上所述,对于老年髋部骨折术后患者,ASA分级较高者HAI的发生率更高、术后住ICU时间更长、住院费用更高,ASA分级对术后HAI的发生有较好的预测价值,可以作为术后HAI发生的预警工具。但是作为单中心的回顾性研究且样本量偏少,本研究存在方法学本身的局限性,有待开展多中心的前瞻性研究进一步探索老年髋部骨折患者ASA分级与术后HAI的关系,以便更好的开展感染预防工作,改善患者预后。

