乳腺良性疾病超声引导真空辅助旋切术后并发血肿的情况及预警因素分析
张丁
(济源市人民医院 普外二科,河南 济源 459000)
作为临床常见的一种疾病类型,乳腺良性疾病高发于育龄期女性[1]。超声引导真空辅助旋切术既往多被应用于乳腺病变病理活检取材,之后被逐渐用作乳腺良性肿块的一种治疗方法。超声引导真空辅助旋切术具有对机体创伤小、并发症少、参与瘢痕发生率低等特点,目前倍受临床医生与患者的青睐[2]。但由于采用该方法对肿物切除后,易形成残腔,加之该方法没有止血手段,从而导致术后并发血肿的概率较高[3]。既往已有研究显示,血肿形成的原因较为复杂,其中包括肿块体积、手术切割针数、肿块个数等[4],但乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素尚未明确,故设立本研究,对济源市人民医院收治的112例乳腺良性疾病行超声引导真空辅助旋切术后有完整随访记录患者的临床资料进行回顾性分析,将其按照术后是否发生血肿进行了分组,分析了术后血肿发生的危险因素,现将研究结果作如下报道。
1 资料与方法
1.1 一般资料
对2021年1月至2022年7月济源市人民医院收治的112例乳腺良性疾病行超声引导真空辅助旋切术后有完整随访记录患者的临床资料进行回顾性分析,所有患者均为女性,年龄22~58岁,平均(39.85±9.50)岁;112例患者共切除128个结节,结节直径为0.5~2.4 cm,平均(1.25±0.57)cm。
纳入标准:所有患者均于术前进行超声引导下病理组织穿刺活检,明确为良性疾病者;临床资料完整者等。排除标准:患者两侧乳房均存在结节,且同时切除者;术后1 d对患者复查时出现移位者等。
1.2 方法
采用彩色多普勒超声诊断仪器,选用LA523线阵探头,将频率设置为13 Hz,采用乳腺真空辅助微创旋切系统,选择8G的旋切针。取患者仰卧位,采用常规超声检查明确肿块的位置,确定进针点与进针路线,并在患者的体表对进针点和准备切除肿块的位置进行标记,常规消毒铺巾后采用无菌腔镜套将探头包裹住,将用利多卡因和肾上腺素配置成的混悬液在超声的引导下对肿块前后与上下方向进行注射,分离肿块与周围软组织。超声引导下由预定进针点将旋切针送至肿块后方,在超声的监控下对肿块进行反复切割,直到肿块被完全切除,切除完成后吸出残腔内的积血,之后将旋切针退出,按压肿块残腔局部片刻,采用弹力绷带包扎24 h,所有的组织均送至病理检查。
1.3 观察指标
①分析病理诊断结果。②分析血肿的形成和吸收情况,其中术后24 h患者术区有1 cm以上的低回声区即判定为血肿[5],分别在术后24 h、7 d、1个月及半年对血肿的形成和吸收情况进行复查。③对乳腺良性疾病超声引导真空辅助旋切术后并发血肿的影响因素进行单因素分析,包括患者年龄、结节病理类型、术前结节大小等。④将上述因素差异有统计学意义的因素纳入多因素Logistic回归分析模型,筛选乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素。
1.4 统计学方法
采用SPSS 24.0统计软件处理数据,计数资料以百分率(%)表示,采用χ2检验;计量资料以均数±标准差()表示,采用t检验,乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素采用多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 病理诊断结果
术后病理结果显示,纤维腺瘤患者有58例,乳腺腺病患者30例,良性上皮增生患者有14例,炎性病变患者有6例,囊性病变3例,导管内乳头状瘤1例。
2.2 血肿形成和吸收情况
112例患者在术后24 h共有70例形成血肿,发生率为62.50%,血肿大小为1.06~5.48 cm,平均(2.15±0.63)cm。其中血肿大小为1.06~2 cm 的患者有42例,占比60.00%,血肿大小在2~3 cm的患者有12例,占比17.14%,血肿大小为3~4 cm的患者有10例,占比14.29%,5.48 cm的患者6例,占比8.57%。于术后1周对患者进行随访发现,70例患者共有7例患者出现血肿吸收,占比10.00%,术后1个月时已有20例患者出现血肿,总共27例,占比38.57%;术后3个月对患者进行随访发现,33例患者出现血肿吸收,总共60例,占比85.71%;术后半年对患者进行随访发现,共有7例患者出现血肿,总共67例,占比95.71%。
2.3 乳腺良性疾病超声引导真空辅助旋切术后并发血肿的单因素分析
单因素分析结果显示,不同病理类型、结节周边组织结构、结节位置、乳腺大小、乳腺类型、Adler血供分级、切割针数、术后绷带有效压迫时间的血肿发生率相比,差异均有统计学意义(P<0.05),见表1。
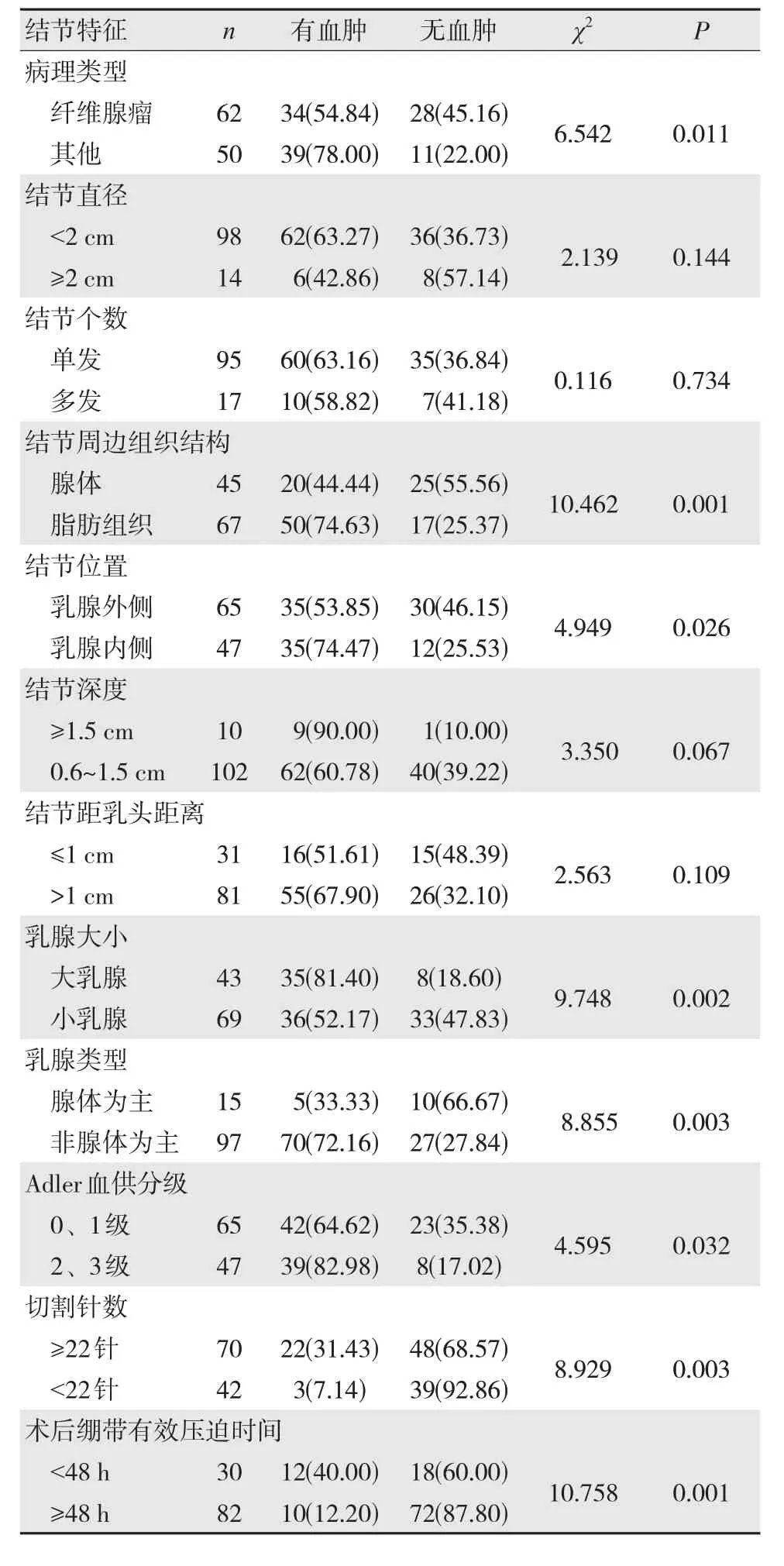
表1 乳腺良性疾病超声引导真空辅助旋切术后并发血肿的单因素分析 [n(%)]
2.4 乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素
将上述表格中差异有统计学意义的因素纳入多因素Logistic回归分析模型,结果得出,乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素在于病理类型、结节周边组织结构、结节位置、Adler血供分级、切割针数、术后绷带有效压迫时间(O^R=3.155、6.456、7.768、2.433、2.550、4.651,均P<0.05),见表2。

表2 乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素
3 讨论
随着多种影像技术的应用,乳腺肿块的检出率逐渐提升,多数病灶均为良性,临床上针对乳腺良性疾病患者多采用手术治疗,但传统的手术有一定的不足之处,如微小病灶较难被检出,在进行手术后更增加了病灶的显示难度,从而影响手术的顺利进行;并且常规外科手术易产生瘢痕,患者无法接受,甚至产生心理阴影[6]。超声引导真空辅助旋切术属于一种用于对乳腺病灶活检和治疗的微创旋切装置,其可在超声的引导下明确病灶的位置,快速完整地将病灶切除,且不易留下瘢痕[7-8]。但由于该手术方法属于非开放性手术,其局限性在于无法直接止血,从而导致术后血肿的形成[9]。本研究中对血肿形成和吸收情况进行分析发现,112例患者在术后24 h共有70例形成血肿,发生率为62.50%,这一研究结果与既往研究[10]并不相同,存在差异的原因可能在于纳入样本量的不同、对血肿的定义不同等。
本研究对112例乳腺良性疾病行超声引导真空辅助旋切术后有完整随访记录患者的临床资料进行回顾性分析,将其按照术后是否发生血肿进行了分组,对乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素进行分析发现,乳腺良性疾病超声引导真空辅助旋切术后并发血肿的预警因素在于病理类型、结节周边组织结构、结节位置、Adler血供分级、切割针数、术后绷带有效压迫时间,其原因主要在于纤维腺瘤主要是由上皮和纤维结缔组织混合而成,与周围组织之间有着清晰的界限,行超声引导真空辅助旋切术治疗时,较易切除;而非纤维腺瘤与周围组间之间的界限较为模糊,相较于纤维腺瘤,在进行切除时难度增大,从而使血肿的发生概率上升[11]。相较于腺体,结节周边组织结构以脂肪组织为主,其结构较为疏松,在对残腔进行挤压和填充时,效果较差,从而增加术后血肿的发生概率[12]。乳腺内侧是供应乳腺深部动脉的传入区域,在进行超声引导真空辅助旋切术后,该部位的受损的概率较高,从而增加了术后血肿的发生风险[13]。本文中采用Adler血供分级对结节处的血流进行了判定,其中Adler血供分级为2、3级的患者其术中和术后出血的发生概率上升,从而导致了术后血肿的形成[14]。有研究指出,切割针数越多,则表明肿块的体积越大,同时切割针数越多也表明手术时间越长,旋切针在腺体与肿块处的时间越长,则越容易出现术后血肿[15]。有些患者由于活动较为频繁,可使绷带出现弯曲,从而导致绷带有效的压迫时间较短,引发了术后血肿[16]。有学者研究显示,乳腺的形态也是血肿发生的危险因素之一,这是由于采用绷带对较厚的腺体加压时,腺体具有缓冲作用从而影响了绷带的有效压迫;绷带在加压时易受活动的影响,从而使绷带的有效压迫时间缩短[17],这与本研究结果并不一致。
综上所述,采用超声引导真空辅助旋切术治疗乳腺良性疾病,大部分患者术后半年血肿自行吸收,超声引导真空辅助旋切术后并发血肿的预警因素在于病理类型、结节周边组织结构、结节位置、Adler血供分级、切割针数、术后绷带有效压迫时间,上述患者应及时复诊,以降低术后血肿的发生率。

