数字减影血 管造影引导下经侧孔快速交换法与传统鼻胃管减压治疗粘连性肠梗阻的疗效观察
廖甜 王永恒 李澜 黄湘俊
粘连性肠梗阻是指肠道因手术后粘连,或由于炎症、肿瘤等因素导致腹腔内有机物粘连在一起,形成肠道黏连并引起肠管阻塞[1],多发生于经过腹腔手术的人群,还有一些先天性因素和遗传因素可能增加患病风险[2]。主要临床表现包括腹部持续性疼痛、腹部胀气、呕吐、便秘等症状。同时,病人还可能出现水平位肠鸣音减弱或消失,体温升高等症状[3]。手术是粘连性肠梗阻的最终治疗手段,包括剖腹探查、腹腔镜手术、介入技术等[4]。传统鼻胃管减压主要通过鼻腔插入胃肠道的导管,通过导管减压排出胃肠道内积液和气体,以达到缓解病人腹胀、呕吐、腹痛等症状的目的,是一种非手术治疗方法[5],但其治疗效果有限,不能彻底解决疾病根源,而且在治疗过程中可能引起病人不适或并发症,如鼻出血、误吸等。DSA通过数字化处理和减影技术,对血管系统进行清晰的立体成像和分析,广泛应用于各种血管疾病的诊断和治疗[6]。经侧孔快速交换法是一种介入治疗技术,主要应用于治疗消化道梗阻和胆道梗阻等疾病[7]。本研究对DSA引导下经侧孔快速交换法治疗粘连性肠梗阻的临床疗效进行观察。
对象和方法
一、对象
选取2019年1月~2021年1月本院收治的粘连性肠梗阻病人84例。纳入标准:(1)经影像学检查与临床症状确诊为粘连性肠梗阻;(2)有腹部手术病史;(3)年龄不低于18岁;(4)非肠扭转、肠套叠、肠道异物堵塞;(5)病人及家属均知情同意。排除标准:(1)重要脏器功能严重不全;(2)不耐受研究方法治疗;(3)合并消化道恶性肿瘤;(4)认知障碍;(5)妊娠期、哺乳期女性;(6)内分泌疾病、血液系统疾病。按随机数字表法将病人分为研究组(42例)和对照组(42例)。本项研究方案已取得院伦理委员会审批。
二、方法
1.治疗方法:两组均采取平衡电解质、抗感染、禁食、禁饮等常规治疗。对照组予以传统鼻胃管减压治疗。研究组采用DSA引导下经侧孔快速交换法置管减压治疗,平卧位,全身麻醉,在DSA透视下经下鼻孔将J形导管引入胃腔,注射对比剂,而后转动DSA球管,通过导丝与导管配合进行十二指肠水平部,越过Treitz韧带。当导管越过Treitz韧带后,将0.035英寸的260 cm加硬交换导丝引入,而后对肠梗阻导管进行润滑,将交换导丝尾端插入肠梗阻导管端孔,经最后一个减压侧孔引出后使用快速交换法,在透视下固定交换导丝,并同时推进肠梗阻导管,推至Treitz韧带以远,当肠梗阻导管到达确定位置后使用灭菌纯化水充盈前球囊,并将交换导丝退出,置管。手术时间平均约1小时。术后引流并间断推送肠梗阻导管,嘱咐病人口服石蜡油,并每日复查立位X线平片或DSA造影。
2.观察指标:(1)临床疗效:显效,临床症状消失,肠梗阻治愈,排便与排气正常,肠道功能正常;有效,临床症状、排便排气显著改善,肠梗阻缓解;无效,未达到上述标准或症状加剧,需采取手术干预。总有效率为显效率与有效率之和。(2)恢复指标:包括排气时间、拔管时间、进食时间、首次排便时间、腹痛缓解时间、X线气液平面消失及平均住院时间。(3)VAS评分[8]:于治疗前、治疗后1天、3天进行评价:0级(0分),无疼痛;1级(1~3分),轻微疼痛,能够忍受;2级(4~6分),中度疼痛,可忍受范围;3级(7~10分),强烈疼痛,无法忍受。(4)SF-36评分[9]:于治疗前、出院时进行评价,包含躯体、心理功能、物质生活及情感职能四个因子,总分100,分数高的病人生活水平越好。
三、统计学处理
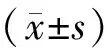
结果
1.两组一般资料比较:两组一般资料比较,差异无统计学意义(P>0.05),见表1。
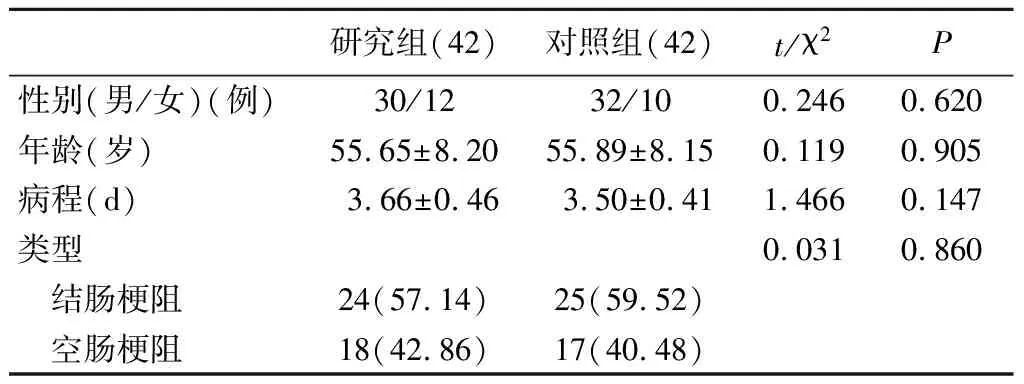
表1 两组一般资料比较
2.两组疗效比较:等级资料秩和检验结果显示,研究组总有效率高于对照组,两组比较,差异有统计学意义(P<0.05)。见表2。
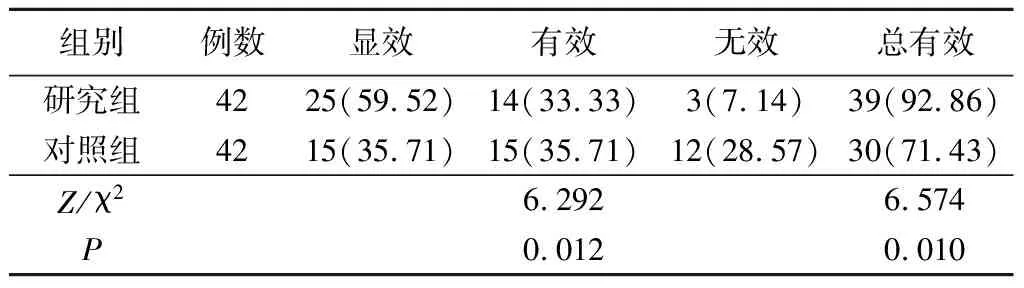
表2 两组临床疗效比较(例,%)
3.两组恢复指标比较见表3。结果显示,研究组排气时间、拔管时间、进食时间、首次排便时间、腹痛缓解时间、X线气液平面消失时间、平均住院时间均短于对照组,两组比较,差异有统计学意义(P<0.05)。

表3 两组恢复指标比较
4.两组疼痛程度比较:重复测量方差分析结果显示,两组VAS评分的时点、组间、交互效应比较差异有统计学意义(P<0.05),两组治疗后1天、治疗后3天的VAS评分与治疗前比较均显著降低,且治疗后3天的VAS评分<治疗后1天,差异有统计学意义(P<0.05),但研究组治疗后1天、治疗后3天的VAS评分均低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组疼痛程度(VAS评分)比较
5.两组生活质量(SF-36)得分比较见表5。结果显示,两组治疗前SF-36量表各因子(肢体疼痛得分、躯体功能、情绪角色得分、躯体角色得分、活力得分、总体健康状况得分、社会功能得分、心理卫生得分)比较差异无统计学意义(P>0.05),但两组出院时SF-36量表各因子得分与治疗前比较均升高,且研究组出院时SF-36量表各因子得分均高于对照组,两组比较,差异有统计学意义(P<0.05)。
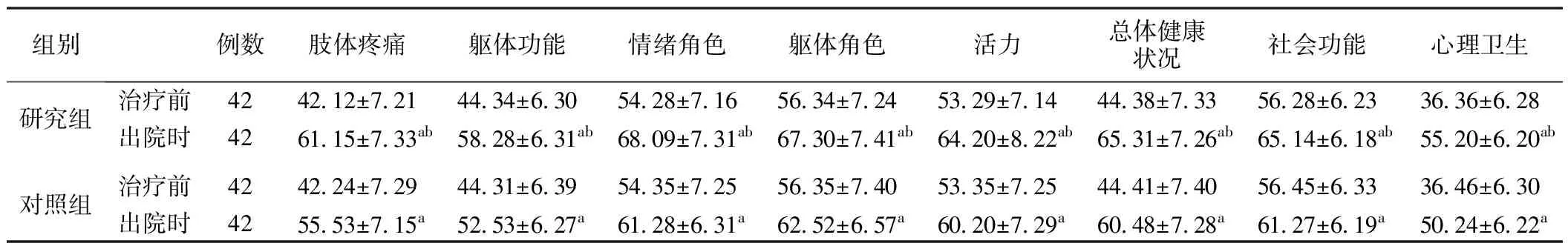
表5 两组生活质量(SF-36)得分比较
讨论
粘连性肠梗阻是一种严重的疾病,长期梗阻可引起肠管缺血、坏死,并可能导致穿孔、腹膜感染等严重后果[10]。对于可能有粘连性肠梗阻的病人,应及时就医,并接受完整的体格检查和相关辅助检查[11]。
黄湘俊等[12]等研究指出,难治性粘连性肠梗阻采取DSA引导下经鼻肠梗阻导管治疗,可改善临床症状,促进其肠管生理功能恢复。本研究结果显示,研究组临床疗效显著较对照组高,这是因为传统的方法可能无法到达肠系膜缝合处,通过DSA引导下的经侧孔快速交换法则可以直接插入到梗阻区域,快速进行通畅治疗。DSA技术可提供高分辨率的血管情况和图像,更清晰地了解梗阻部位及其周围组织的情况,从而决定最优治疗方案[13]。
研究结果显示,研究组排气时间、拔管时间、进食及首次排便时间均较对照组短,这是由于DSA技术引导下的经侧孔快速交换法能够精确进入梗阻部位,减少再次粘连的风险,且不需要开放腹腔,降低术后炎症反应。另外,研究组腹痛缓解、X线气液平面消失时间及平均住院时间也较对照组短,这是因为DSA技术引导下的经侧孔快速交换法可以直接插入到肠腔内部,通过灌注液体来增加肠腔内的压力,从而减少肠道的积液和肠腔内的压力,降低腹痛缓解时间。DSA技术可以提供高分辨率的图像,明确了解粘连性肠梗阻的位置、程度和范围,并且能够精确定位到梗阻部位进行治疗[14],消除气液平面,降低X线气液平面消失时间。
除此之外,治疗后研究组不同时点的VAS评分均较对照组低,表明该组病人的疼痛改善效果更好,与王兴强等[15]研究结果相符。DSA技术引导下的经侧孔快速交换法治疗粘连性肠梗阻创伤小,病人能够更快地恢复正常肠道运动和消化功能。
出院时,研究组SF-36各项评分均较对照组高,提示该组病人的生活质量水平更高。DSA经侧孔快速交换法消除肠腔内的积液和肠内梗阻,促进肠道蠕动和恢复消化功能,有助于提高躯体功能、活力和总体健康状况得分。且该方法对于肠梗阻的治疗相对简单,从而减少了对病人生活质量的影响,病人能够更快地恢复正常生活和工作,减少了焦虑和抑郁等负面情绪感受,提高了社会功能和心理卫生得分。与朱小林等[16]研究结论一致。DSA经侧孔快速交换法适用于一部分粘连性肠梗阻病人,但并不适用于所有病人。对于一些严重的粘连性肠梗阻病人,可能需要其他更复杂的手术方法来解决问题。在进行DSA引导下经侧孔快速交换法时,可能会发生一些并发症,如出血、感染、肠穿孔等。这些并发症可能会增加病人的痛苦和治疗的风险。
综上所述,采用DSA引导下经侧孔快速交换法置管减压治疗粘连性肠梗阻效果显著,能够有效改善病人疼痛并促进康复,提升其生活质量水平。但本研究未对病人更为长远的疗效水平进行评价,且未纳入更多的研究对象进行研究。

