影响慢加急性肝衰竭短期预后的危险因素分析
巴志伟,詹步同,刘传苗
(蚌埠医科大学第一附属医院 感染性疾病科,安徽 蚌埠 233004)
肝衰竭是一组临床常见的严重症候群,可由多种因素造成,在中国慢加急性肝衰竭(acute on chronic liver failure,ACLF)是肝衰竭中最常见的类型,该病进展快,无特效治疗,晚期ACLF病人病死率可达76%[1-2],预后极差。尽早准确地评估病人病情,及时有效地调整治疗方案对改善预后极其重要,故本研究通过对95例不同预后ACLF病人的临床数据进行回顾性分析,评估各个指标在ACLF病人短期预后中的价值。
1 资料与方法
1.1 一般资料
收集2018年7月至2020年12月于我院就诊入院的95例ACLF病人的临床资料,依据确诊后30 d预后随访情况将病人分为死亡组(38例)和生存组(57例),纳入病人参照《肝衰竭诊治指南(2018年版)》有关ACLF诊断标准[1]。其中乙型肝炎相关64例,酒精相关19例,药物相关4例,免疫相关3例。急性肾损伤(acute kidney injury,AKI)的诊断参照相关共识建议标准进行[3]。所有病人入院后均予以内科规范化支持治疗,包括保肝降酶、利尿退黄、白蛋白及冰冻血浆输注、核苷(酸)类似物抗病毒、必要时应用人工肝等治疗。
1.2 方法
收集病人一般临床资料,包括年龄、性别、AKI并发情况等,并记录病人入院24 h内外周血检验结果,包括白细胞计数(WBC)、中性粒细胞计数(NEU)、血小板计数(PLT)、丙氨酸氨基转移酶(ALT)、总胆红素(TBil)、胆碱酯酶(CHE)、白蛋白(Alb)、血肌酐(SCr)、血清钠(Na+)、三酰甘油(TG)、载脂蛋白A(ApoA)、载脂蛋白B(ApoB)、胱抑素C(Cystatin C,CysC)、凝血酶原时间(PT)、国际标准化比值(INR)、凝血酶原活动度(PTA)和D-二聚体(D-Dimer)。并计算每位病人的终末期肝病模型(model for end-stage liver disease,MELD)评分,其公式为R=3.8ln[TBil(mg/dL)]+11.2ln(INR)+9.6ln[SCr(mg/dL)]+6.4(病因:胆汁性或酒精性0,其他1)。
1.3 统计学方法
采用t检验、曼-惠特尼U检验、χ2检验和多因素logistic回归分析。
2 结果
2.1 2组一般资料比较
本研究共纳入95例病人,其中男81例,女14例,平均(48.57±13.68)岁。随访30 d期间38例死亡(死亡组),57例生存(生存组)。2组病人年龄、性别方面差异均无统计学意义(P>0.05),2组病人在并发AKI和MELD评分方面差异均有统计学意义(P<0.05)(见表1)。
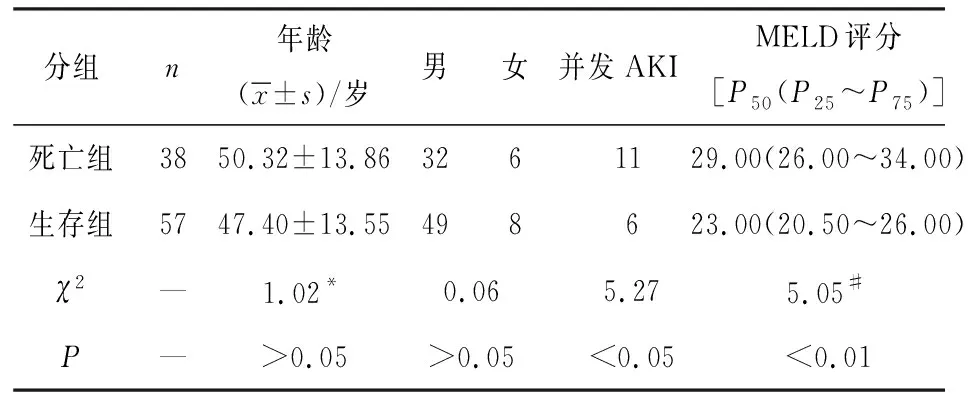
表1 2组病人一般资料的比较
2.2 2组实验室指标比较
死亡组WBC、NEU、CysC、PT、INR水平均高于生存组,TG、ApoB、PTA水平均低于生存组(P<0.05~P<0.01),PLT、ALT、TBil 、CHE、Alb、SCr、Na+、ApoA、D-Dimer在2组间差异均无统计学意义(P>0.05)(见表2)。

表2 实验室指标比较
2.3 多因素logistic分析
以ACLF病人30 d随访结果是否死亡为因变量,将2组间单因素分析差异有统计学意义的WBC、NEU、TG、ApoB、CysC、PT、INR、PTA、并发AKI、MELD评分等指标作为自变量纳入多因素logistic回归方程,结果显示CysC是ACLF病人短期(30 d)死亡的独立危险因素(P<0.05)(见表3)。

表3 多因素logistic分析结果
3 讨论
ACLF是一种主要发生在具有慢性肝病或肝硬化基础病人中的急性肝损伤,以黄疸迅速加深及凝血功能障碍为主要特征,短期死亡率高[4],是威胁人类健康的重要疾病之一[5]。目前ACLF尚无特效治疗,经内科积极治疗等处理难以好转者肝移植是其最佳选择[1],但不少病人在等待移植期间因病情加重死去,未能行肝移植[6]。故早期预测病人临床结局,制定诊治方案,对降低病人病死率,改善病人预后十分关键。
单因素分析发现死亡组WBC、NEU、CysC、PT、INR、并发AKI情况以及MELD评分等水平显著高于生存组,而TG、ApoB、PTA低于生存组,提示上述指标可能与ACLF病人短期预后有关。将上述单因素分析中有差异的指标纳入多因素分析,结果示CysC是影响ACLF病人短期预后的独立危险因素。
CysC作为半胱氨酸蛋白酶抑制剂,参与调控细胞内外蛋白的水解,避免细胞受到内、外源性不适当的蛋白酶水解,对细胞有一定保护作用。朱娅鸽等[7]研究发现CysC与肝纤维化密切相关,并且随着肝炎病人肝纤维化向明显肝纤维化、肝硬化的进展,CysC水平也逐渐升高,肝硬度值也与CysC水平成正相关。而ACLF作为一种发生在慢性肝炎、肝纤维化以及肝硬化基础上新的肝损伤综合征,与CysC相关的研究却鲜见。
本文中95例ACLF病人CysC水平均高于正常水平,且死亡组与生存组间水平差异有统计学意义。CysC参与炎症反应、抗原加工等过程,CysC水平更是与炎症反应指标如IL-6、TNF-α以及CRP等正相关,并推进炎症反应的发展[8]。相较于非ACLF病人,ACLF病人IL-6、TNF-α、CRP等指标水平也明显升高,ACLF显著特点便是具有强烈的全身炎症反应,其反应强度更与ACLF严重程度平行[9]。可推测ACLF病人肝脏处于新发损伤坏死状态下,随着肝脏的损伤,CysC合成与表达增加并被释放进血,导致血液CysC水平升高,肝脏损伤坏死越重,CysC水平越高。
本研究显示死亡组发生AKI比例明显高于生存组(P<0.05),AKI是ACLF常见并发症,研究[10-11]指出AKI在ACLF病人发生器官衰竭中有重要影响,与病人病死率高和预后不佳密切相关,故及早诊断和干预AKI,对降低病死率和改善ACLF病人预后尤为重要。本研究发现2组病人入院时SCr值均在正常范围,但CysC明显异常,并在2组间差异明显(P<0.01)。SCr作为评估肾功能最常用指标,受诸多因素影响,敏感度不高,当病人肾功能损伤约50%时SCr水平才开始变化,对AKI的诊断存在延误[12]。而CysC是一种小分子量碱性蛋白,相对分子质量较小,生产速率稳定,广泛存在于人体组织与体液中,其血清水平不受性别、年龄、体质量及种族等因素干扰,仅从肾小球滤过而最终清除,可通过CysC水平判断肾小球滤过率高低[13-14],此外CysC分布容积明显小于SCr,任何轻微的肾功能丧失,CysC都将较SCr更快上升[15],这说明CysC对AKI的预警能力优于SCr。另有研究[16]显示CysC是发生AKI的独立危险因素,CysC水平随肝衰竭病情进展而升高,与本文结果一致。
综上所述,本研究通过分析ACLF病人30 d预后指标,发现CysC较SCr更早预警ACLF病人合并肾脏损伤,且其是影响ACLF病人短期预后的独立危险因素。

