麻醉护士干预的椎管内分娩镇痛护理的研究
程思思,杨春梅,全娅群,雷雅雯,董佩娴,杨丹丹
(昆明医科大学第一附属医院麻醉科,云南 昆明 650032)
椎管内分娩镇痛(Intraspinal labor analgesia)是利用椎管内镇痛技术有效减轻产妇在分娩过程中疼痛的方法,主要包括硬膜外镇痛和腰-硬联合镇痛技术[1],是目前国内外公认的安全且镇痛效果确切可靠的方法[2-3]。英美等发达国家对椎管内分娩镇痛的研究已有100 余年的历史[3],虽然我国已逐渐开展椎管内分娩镇痛的相关研究,但与发达国家相比仍存在着较大差距[4-5]。近年来,国家卫健委多次下发文件要求在全国范围内推广椎管内分娩镇痛[1]。但由于目前我国麻醉医生和麻醉护士的缺乏,很多医疗机构主要由助产士对分娩镇痛的产妇进行护理[6-7],致使部分产妇未能接受良好持续的镇痛效果,甚至有的产妇出现麻醉相关并发症后未能被及时发现和处理[7-8]。椎管内分娩镇痛除了靠麻醉医师的麻醉技术外,离不开护士专业的护理[9-10]。而麻醉护士掌握麻醉基本理论和技术,能协助麻醉医生进行分娩镇痛的操作和镇痛管理[11-12]。因此,本研究通过比较麻醉护士与助产士对椎管内分娩镇痛护理的镇痛效果和分娩结局,以完善麻醉护理服务、提高妇女生殖健康水平,促进舒适化医疗,并为椎管内分娩镇痛的护理提供参考依据。
1 资料与方法
1.1 一般资料
选取2022 年7 月至12 月在昆明医科大学第一附属医院受椎管内分娩镇痛的200 例初产妇作为研究对象,按照便利抽样的方法将2022 年7 月至9 月份的产妇作为对照组,2022 年10 月至12月份的产妇作为观察组,每组各100 例。
纳入标准[7-8]:顺产、自愿接受全程椎管内分娩镇痛的初产妇。排除标准[7-8]:中转剖宫产的产妇,引产的产妇,合并有严重心、肺疾病,肝、肾功能异常者,精神障碍、存在认知、交流障碍者;具有麻醉禁忌证者。本研究经昆明医科大学第一附属医院伦理会批准(2024 L45)。研究中所有产妇及家属均知情同意,且签署知情同意书。
1.2 分娩镇痛麻醉方法
2 组产妇均行椎管内分娩镇痛,产妇常规开通静脉通路进行输液、吸氧、心电监护,采取侧卧位,暴露腰椎间隙,由麻醉医生在L2~3 或L3~4 间隙行穿刺置管,穿刺达蛛网膜下腔,待孕产妇的脑脊液流出之后注入0.8%罗哌卡因+0.5 µg 舒芬太尼1 mL,并于头向硬膜外置管3~5 cm,随后连接硬膜外导管接PCEA 泵。
1.3 分娩镇痛护理方法
1.3.1 对照组由助产士对产妇实施常规护理产妇要求行分娩镇痛,产科医护人员评估产妇有规律宫缩、胎心稳定可行分娩镇痛后由助产士通知麻醉医生。麻醉医生到产房对产妇进行麻醉评估后进行麻醉。镇痛期间由助产士观察产妇的镇痛效果,对于镇痛效果不佳、镇痛泵出现故障或产妇出现麻醉相关并发症时,助产士通知麻醉医生处理。产妇宫口开全后助产士关闭镇痛泵,待胎儿娩出后再打开镇痛泵。产妇离开产房前助产士通知麻醉医生拔出硬膜外管,分娩镇痛结束。
1.3.2 观察组由麻醉护士对产妇进行麻醉护理麻醉护士每天24 h 进驻产房,主动对产妇进行分娩镇痛的宣教、协助麻醉医生完成分娩镇痛的麻醉,并对产妇进行镇痛管理,具体如下:(1)分娩镇痛的宣教。麻醉护士对进入产房的产妇进行分娩镇痛的健康宣教,包括椎管内分娩镇痛的原理和方法、镇痛效果和安全性、麻醉配合要点等;(2)麻醉前护理:严格把握椎管内麻醉适应证和禁忌证。麻醉护士对可行分娩镇痛的产妇进行初步的麻醉评估,经评估符合麻醉适应症的产妇,协助麻醉医生签署麻醉知情同意书;(3)麻醉中护理:协助麻醉医生完成分娩镇痛的麻醉。麻醉护士提前备好药物和用物,协助产妇摆好麻醉体位,并告知产妇麻醉的配合要点和注意事项。麻醉过程中,麻醉护士配合麻醉医生进行麻醉并配置镇痛泵,遵医嘱根据产妇的情况设置镇痛泵参数,麻醉完成后对硬膜外导管加以固定,接上PCEA 镇痛泵并告知产妇PCEA 镇痛泵的作用和使用方法以及麻醉后注意事项,最后完成相关麻醉记录和收费单的填写;(4)麻醉后护理:严密观察产妇情况并进行动态的镇痛管理。①麻醉护士严密观察产妇的生命体征、下肢运动情况、宫缩和胎心情况;观察产妇是否出现麻醉相关并发症如恶心呕吐、尿潴留、皮肤瘙痒、发热等,若有异常及时对症处理;② 动态评估产妇镇痛效果,每半小时评估1 次并记录疼痛评分,对于疼痛评分 ≥ 4 分或感受不到疼痛和宫缩的产妇,根据医嘱及时调整镇痛泵的用药剂量;③产妇宫口开全进入第2 产程后,麻醉护士根据产妇对宫缩的感觉和疼痛的程度将PCEA 镇痛泵的用药剂量调小或暂时关闭;④ 第3 产程胎儿娩出后,麻醉护士根据产妇实际情况追加镇痛药剂量,以减轻会阴缝合时的疼痛,同时疏导和安慰产妇生产过后的情绪;⑤ 产后2 h产妇出产房前,麻醉护士协助麻醉医生将产妇的硬膜外导管拔出,并告知产妇相关注意事项:第一次下床要注意预防跌倒、硬膜外穿刺点24 h 内不要沾到水,并鼓励分娩镇痛后正常哺乳;⑥ 产后24 h内,麻醉护士对产妇进行麻醉镇痛后随访并记录,随访内容主要为产妇是否出现麻醉相关并发症、硬膜外穿刺点情况以及对分娩镇痛的满意度。
1.4 观察指标和评价标准
(1)疼痛评分:对2 组产妇在镇痛前和不同分娩阶段(第1 产程、第2 产程、第3 产程)的疼痛程度进行评分,采用视觉模拟评分量表(visual analogue scales,VAS)[13]进行评估。用1 条10 cm长的直标尺,两端分别标示“0”和“10”,“0”代表无痛“10”代表最剧烈的疼痛,让产妇根据自己疼痛程度在直线上相应部位做记号;(2)分娩结局:记录并对比2 组产妇的产程时长、产后2 h 出血量、会阴撕裂情况、产钳助产情况以及新生儿Apgar 评分[14];(3)麻醉相关并发症发生率:记录并对比2 组产妇发生椎管内麻醉相关并发症的情况(低血压、恶心呕吐、尿潴留、寒战发热、皮肤瘙痒);(4)分娩镇痛护理满意度评价:2 组产妇对相应的分娩镇痛护理进行满意度评价,分为非常满意、较满意、不满意 3 个等级,总满意度=(非常满意例数+较满意例数)/总例数×100%。
1.5 统计学处理
采用 Excel 进行双人数据录入,SPSS 25.0 统计软件进行数据分析。计量资料以()表示,2 组间均数之间的比较使用t检验;计数资料采用[n(%)]表示,组间率的比较采用χ2检验,对不符合χ2检验的计数资料,采用 Fisher 精确性检验,P<0.05 为差异有统计学意义。
2 结果
2.1 2 组产妇一般资料的比较
2 组产妇年龄、孕周、户口、文化程度以及职业一般资料比较具有可比性(P>0.05),见表1。
表1 2 组产妇一般资料比较 [()/ n(%)]Tab.1 Comparison of general data between the two groups [()/ n(%)]
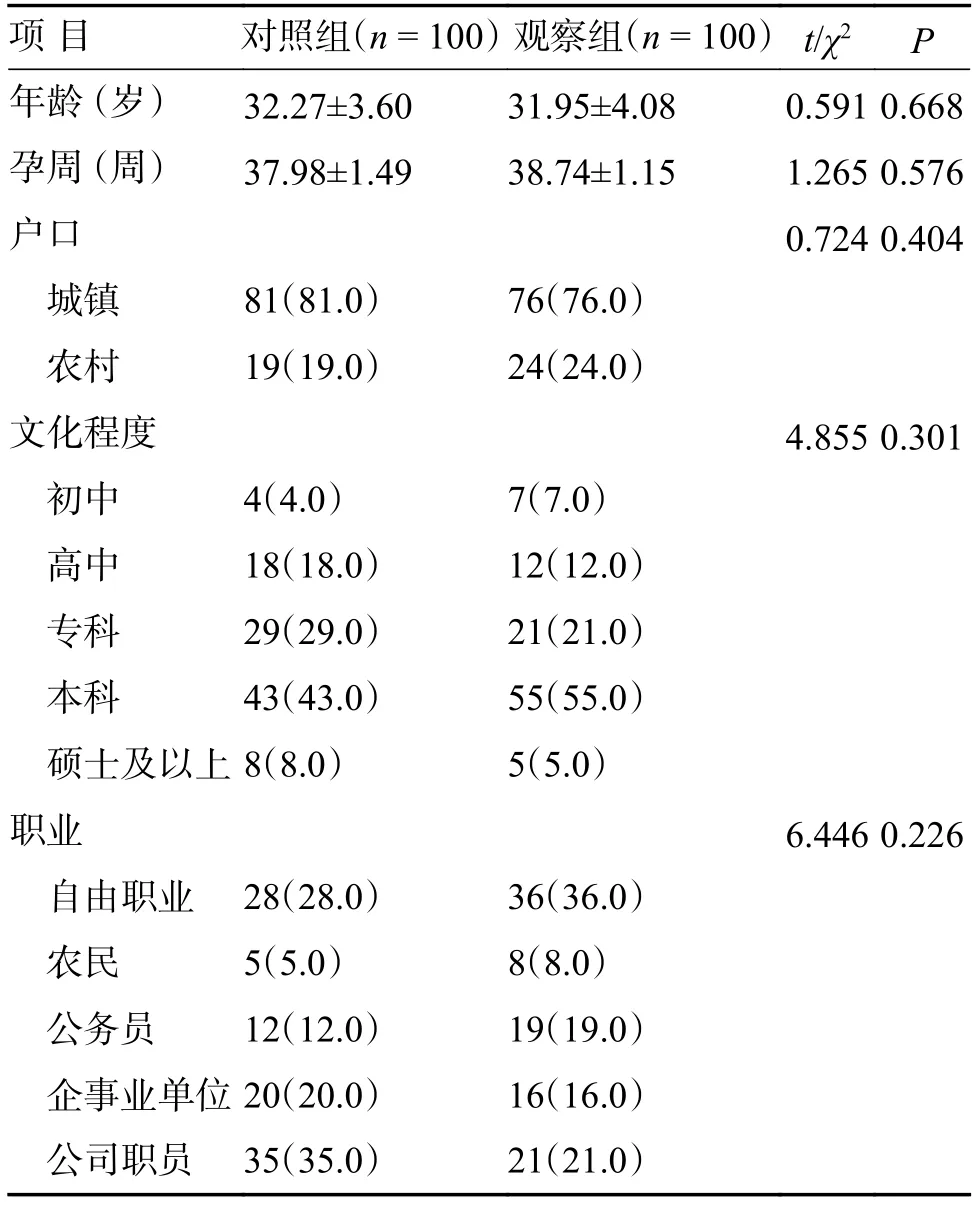
表1 2 组产妇一般资料比较 [()/ n(%)]Tab.1 Comparison of general data between the two groups [()/ n(%)]
2.2 2 组产妇分娩疼痛VAS 评分的比较
观察组产妇在第1 产程、第2 产程和第3 产程的分娩疼痛VAS 评分均明显低于对照组产妇,差异有统计学意义(P<0.05),见表2。
表2 2 组产妇分娩疼痛VAS 评分比较(分,)Tab.2 Comparison of VAS score of labor pain between the two groups(points,)
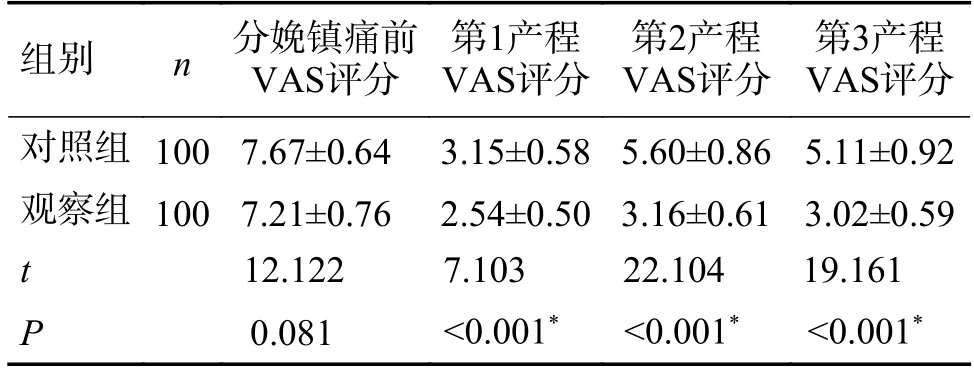
表2 2 组产妇分娩疼痛VAS 评分比较(分,)Tab.2 Comparison of VAS score of labor pain between the two groups(points,)
注:0分表示无痛,1~3分表示轻度疼痛,4~6分表示中度疼痛,7~10分表示重度疼痛。*P <0.05。
2.3 2 组产妇分娩结局的比较
观察组产妇的第1 产程、第2 产程和总产程时间均短于对照组产妇,差异均有统计学意义(P<0.05);2 组比较第3 产程时间差异无统计学意义(P>0.05),见表3。2 组产妇产后2 h 出血量、会阴撕裂例数、产钳助产例数和新生儿Apgar 评分比较,差异无统计学意义(P>0.05),见表3。
表3 2 组产妇分娩结局的比较 [()/ n(%)]Tab.3 Comparison of maternal delivery outcome between the two groups [()/ n(%)]
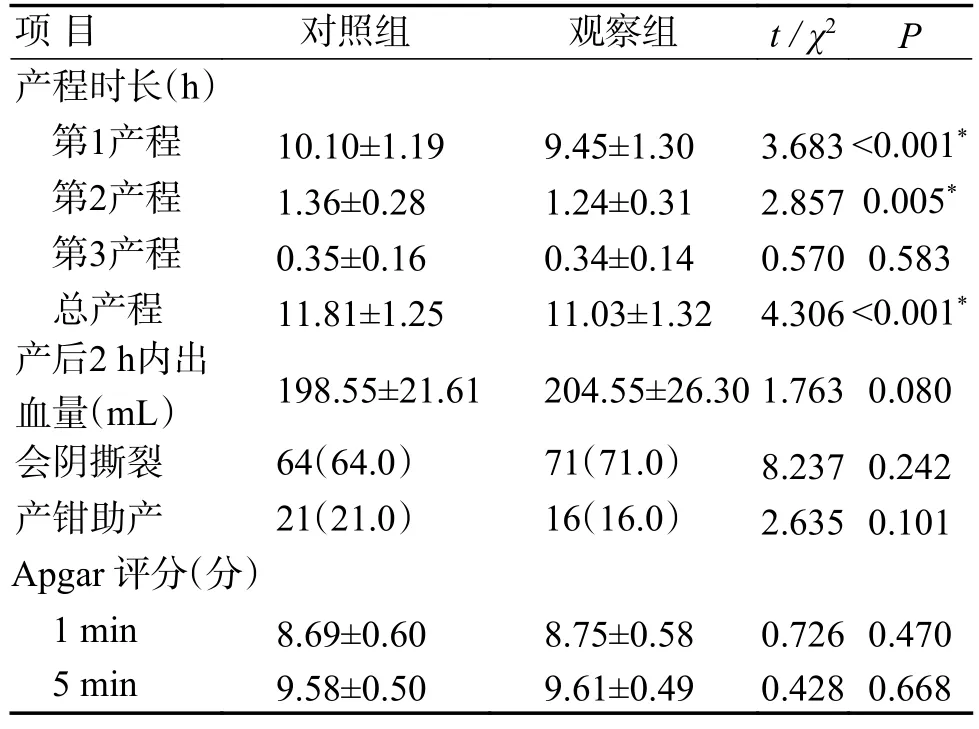
表3 2 组产妇分娩结局的比较 [()/ n(%)]Tab.3 Comparison of maternal delivery outcome between the two groups [()/ n(%)]
*P <0.05。
2.4 2 组产妇麻醉相关并发症发生率的比较
观察组产妇麻醉相关并发症总发生率为20%,对照组为 41%,观察组明显低于对照组,差异具有统计学意义(P<0.05),见表4。

表4 2 组产妇麻醉相关并发症发生率的比较 [n(%)]Tab.4 Comparison of incidence of anesthetic complications between the two groups [n(%)]
2.5 分娩镇痛护理满意度的比较
观察组产妇对分娩镇痛护理总满意度为88%,对照组为74%,观察组显著高于对照组,差异有统计学意义(P<0.05),见表5。
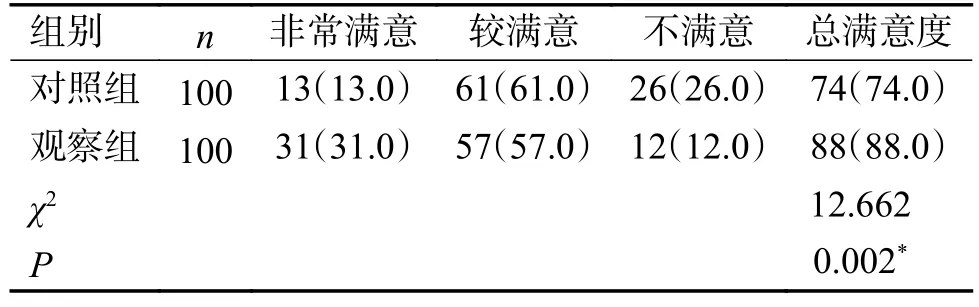
表5 2 组产妇对分娩镇痛护理满意度的比较 [n(%)]Tab.5 Comparison of maternal satisfaction with labor analgesic care between two groups [n(%)]
3 讨论
3.1 麻醉护士干预的分娩镇痛护理能够有效减轻分娩疼痛程度
本研究观察组分娩疼痛VAS 评分均低于对照组,且第1 产程、第2 产程和第3 产程的疼痛程度均控制在轻度疼痛范围。该结果与李提提等[7]、高平等[8]的研究结果相似。究其原因可能是麻醉护士熟练而专业的护理有助于提升分娩镇痛的效率和镇痛效果。首先,分娩镇痛前麻醉护士主动对产妇进行分娩镇痛的宣教并时时关注其疼痛情况,对有镇痛需求的产妇,快速协助麻醉医生完成分娩镇痛的评估和麻醉,从而使产妇尽快减轻疼痛;其次,在分娩镇痛期间,麻醉护士动态评估产妇的镇痛效果,并结合产妇产程进展和疼痛情况,遵医嘱调整麻醉药量,从而确保良好的镇痛效果;最后,麻醉护士全程给予产妇精神上的鼓励和安慰,有研究表明[15]对产妇进行个性化的心理护理有助于减轻分娩痛,增强产妇分娩的信心。
3.2 麻醉护士干预的分娩镇痛护理有助于缩短产程
本研究结果显示,观察组第1 产程、第2 产程和总产程时间均短于对照组,该结果与李提提等[7]、高平等[8]的研究结果一致。可能的原因是在第1 产程期间,麻醉护士根据产妇实际情况进行相应的干预,保证镇痛过程的连续性和完整性,从而使产妇能积极配合参与到产程的管理中,有助于缩短产程时间。此外,由于产妇疼痛缓解后充分的休息为第2 产程保存体力和精力,有助于第2 产程的顺利进展。
3.3 麻醉护士干预的分娩镇痛护理能够有效降低麻醉相关并发症发生率
本研究中观察组产妇麻醉相关并发症发生率低于对照组,这与李提提等[7]的研究结果一致。椎管内分娩镇痛虽然安全有效,但也会引发尿潴留、恶心呕吐、低血压、发热等并发症,而有效的护理干预可减少麻醉相关并发症的发生[15-17]。麻醉护士熟知椎管内分娩镇痛麻醉方式及其相关并发症和处理方法,了解镇痛药物的药理作用和不良反应,能运用麻醉学和护理学双重专业知识分析产妇潜在或存在的护理问题,并对麻醉相关并发症进行预防和处理,因此更能为产妇分娩镇痛安全提供保障。
3.4 麻醉护士干预的分娩镇痛护理能够提高护理满意度
本研究观察组产妇对分娩镇痛护理的满意度高于对照组,说明麻醉护士的护理方法更受青睐,该结果与李提提等[7]、高平等[8]的研究结果一致。这可能是麻醉护士主动对产妇进行分娩镇痛的健康宣教,并为产妇提供了专业的镇痛管理,提高分娩镇痛效果,减轻产妇生产中的痛苦,增强其自然分娩的信心,契合产妇的身心需求。
综上所述,由麻醉护士干预的分娩镇痛护理能够有效减轻分娩疼痛程度、缩短产程、降低麻醉相关并发症发生率、提高分娩镇痛护理满意度,为产妇提供安全、舒适、有效的分娩过程。本研究进一步证明了麻醉护士在椎管内分娩镇痛工作中的价值,但麻醉护士在分娩镇痛中的角色定位以及相关制度规范有待进一步研究。

