MRI平扫联合DWI在宫颈癌术前检查中的应用价值*
赵文云 张清恒 张海三
1.新乡医学院第二附属医院核磁共振科 (河南 新乡 453002)
2.漯河市中心医院核磁共振科 (河南 漯河 462000)
核磁共振成像(MRI)平扫联合扩散加权成像(DWI)在宫颈癌手术前的检测中扮演着关键角色,宫颈癌是女性常见的恶性肿瘤之一,其早期诊断和准确分期对于制定有效的治疗方案至关重要[1]。传统的核磁共振成像平扫成像通过提供高分辨率的解剖学信息,可帮助医生评估宫颈癌的局部扩散和淋巴结转移,但在评估肿瘤的组织细胞特性和局部浸润情况方面存在局限[2]。与传统核磁共振成像相比,扩散加权成像技术可以衡量组织中水分子的扩散运动,反映了组织微结构的变化,它通过测量水分子在组织中的随机运动来提供更多关于组织细胞密度和结构的信息,因此在宫颈癌术前分期诊断中具有独特的优势[3]。
核磁共振成像平扫联合扩散加权成像的结合应用,通过融合高分辨率的解剖学信息和组织微结构特征,提供了更全面、准确的宫颈癌评估[4]。扩散加权成像能够检测癌组织的细胞密度增加或坏死等特征,为评估肿瘤的恶性程度和局部浸润情况提供了更多信息[5]。同时,结合核磁共振成像平扫和扩散加权成像技术,可以更好地评估宫颈癌的淋巴结转移情况,有助于指导手术方案的制定和治疗策略的选择。核磁共振成像平扫联合扩散加权成像在宫颈癌术前分期诊断中的应用有望在宫颈癌的早期发现和个体化治疗中发挥重要作用。
1 资料与方法
1.1 一般资料本次研究选取我院宫颈癌患者100例,年龄在28到76岁之间。平均(54.9±9.4)岁。其中在这些所有参与研究的对象当中,最终被确诊为鳞癌的患者有63例,最后检查结果是腺癌有25例,最终确诊患有腺鳞癌的患者有12名。每名患者所呈现的症状均有所不同,呈现出多样化趋势,如(急性阴道大出血、阴道内部有液体排出、肚子疼、停经后以及出现不明原因的接触性出血)以及其他有关表现。研究对象选择标准:研究对象办理住院后,经各项检查确诊为宫颈癌,术后病理分析结果明确;患者在治疗前没有接受过放射药物的有关治疗。实验对象排除标准:由于某种原因不能进行放射科有关检查的患者;有精神异常的患者;需要脏器受到损害的患者:资料不齐全的患者。
1.2 检查方法 所有参与实验的患者在进行有关检查前五个小时停止进食,大量饮用水是膀胱保持充足。检查时取仰卧姿势,双手交叉放在头部后方,脚部先行进入,双腿自然平放。磁共振检查:采用3.0T核磁共振成像系统,从患者耻骨联合扫描至髂骨上棘,轴位及矢状位脂肪抑制T1加权成像:重复时间/回波时间3.9毫秒/1.7毫秒,层厚4毫米,层距 1毫米。矩阵552x414,重复4次的激励脉冲,轴位及矢状位脂肪抑制 T2:重复时间/回波时间4200毫秒/112毫秒,层厚4毫米,层距1毫米。矩阵480x480。扩散加权成像检查:重复时间/回波时间5000毫秒/72毫秒,层厚4毫米,层距1毫米,采集次数2。两名经验丰富的有关医师采用专业的方法进行读片,查看肿瘤(大小、位置、信号特点)以及对周围组织结构浸润情况,分布对核磁共振成像以及核磁共振成像+扩散加权成像扫描结构进行分期评价,分析时记得避开流出血的位置、坏死及囊肿的位置,采取患者颈癌组织与癌旁正常组织行扩散系数值的检验,取三次的平均值作为最终的结果。
1.3 观察参数和评估标准关注所有参与实验患者的核磁共振检查结果并分析寻找其中有关规律,患者肿瘤浸润范围、有关信号呈现出的特点,以病理学分析诊断结果作为标准参考,记录并分析核磁共振成像以及核磁共振成像+扩散加权成像在术前检测中的准确性。
1.4 统计学分析采用相关统计学软件对收集到的数据进行整理分析,如SPSS 26.0。所有参与计算的资料以百分比的形式表现,采用χ2进行检验,P<0.05为两者之间的差异在统计学上具有统计学意义。
2 结 果
2.1 MRI平扫联合DWI检查对宫颈癌患者术前检查中的准确性进行比较在100 例患者经组织活检和病理学诊断结果中,第一B期为12例,第二A期为21例,第二B期为34例,第三A期为11例,第三B期期为12例,第四A期为10例,核磁共振成像平扫联合扩散加权成像检查的准确率与核磁共振成像平扫两组间存在巨大差异,两组间差异有统计学意(P<0.05)。见表1。

表1 核磁共振成像平扫与核磁共振成像 平扫联合扩散加权成像检查对宫颈癌患者术前分期诊断的准确性比较[n(%)]
2.2 患者关于放射科的检查结果表现为核磁共振成像平扫结果显示病灶为圆形或不规则的软组织肿块,77例显示T1加权成像呈等信号,23例稍低信号;T2呈高信号;扩散加权成像显示出弥漫性高信号改变;表观扩散系数图显示为明显的低信号。详见图1至图5。
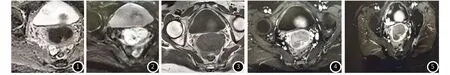
图1 Adc:高b值宫颈癌呈明显底信号。图2 DWI呈明显弥散受限。图3 T1WI病灶呈等信号。图4 增强30秒病灶局部明显强化。图5 延迟强化病灶呈相对低信号灶。
3 讨 论
近年来,医疗技术的进步促进了宫颈癌术前分期诊断方法的不断发展,影像学检查作为重要的诊疗手段之一备受关注。常规超声和CT等影像学检查虽然便捷,但在评估病灶的微血管情况方面存在局限,难以提供准确的微灌注信息,准确的肿瘤定位和分期评估在宫颈癌诊断中具有关键作用。核磁共振成像平扫联合扩散加权成像技术已经成为评估宫颈癌定位和分期的重要影像学工具之一[6]。这种技术结合了核磁共振成像平扫成像的高分辨率解剖学信息和扩散加权成像的组织微结构信息,为医生提供了更全面、准确的肿瘤定位和分期评估[7]。
核磁共振成像平扫成像能够提供高分辨率的解剖学信息,清晰显示宫颈癌的位置、大小以及与周围组织的关系。通过不同的序列和参数,核磁共振成像可以观察肿瘤在T1加权图像和T2加权图像上的信号表现,从而帮助确定肿瘤的组织性质和形态特征。扩散加权成像技术则利用水分子的弥散运动来揭示组织的微结构信息[8]。它测量水分子在组织中的弥散情况,能够对肿瘤细胞密度、细胞排列方式等进行评估。扩散加权成像可以通过表观扩散系数值来反映组织的弥散情况,肿瘤组织的细胞密度高或坏死区域等特征会导致表观扩散系数值的变化。结合核磁共振成像平扫和扩散加权成像的成像信息,医生可以更准确地定位宫颈癌病灶,评估其对周围组织的浸润情况,进而进行分期诊断[9]。比如,肿瘤的大小、浸润程度、是否侵犯邻近结构,以及淋巴结是否受累等,都能通过这种综合成像技术更精确地评估。此外,核磁共振成像平扫联合扩散加权成像技术还有助于检测微小的肿瘤转移或淋巴结转移,这些转移病灶在常规影像学检查中可能难以发现。扩散加权成像对早期或微小病灶的敏感性能够提高转移病灶的诊断准确性,有助于更精准地确定宫颈癌的分期情况[10]。
对于宫颈癌的更全面的肿瘤特性评估,核磁共振成像平扫联合扩散加权成像技术提供了多方面的信息,涵盖了肿瘤的生物学特性、组织微结构和生理学特征等方面[11]。这种综合成像技术在评估肿瘤的恶性程度、确定治疗方案以及预测患者预后方面发挥着关键作用[12]。首先,核磁共振成像平扫成像技术通过提供高分辨率的解剖学信息,可以清晰显示宫颈癌病灶的形态、大小、位置和与周围结构的关系[13]。利用不同的序列和参数,核磁共振成像能够在T1加权图像和T2加权图像(T2WI)上显示病灶的信号表现,帮助医生了解肿瘤的组织特性,如腺癌、鳞癌等的信号特点,以及肿瘤的内部结构特征[14]。其次,扩散加权成像技术对肿瘤组织的微结构提供了独特的信息。扩散加权成像通过测量水分子在组织中的弥散运动来反映组织的细胞密度、排列方式和组织结构的变化。这种技术能够利用表观扩散系数值表征水分子扩散程度的参数)来评估肿瘤组织的弥散情况,辅助判断肿瘤的细胞密度增加、坏死区域和局部浸润情况等特征。另外,扩散加权成像技术还可以检测肿瘤内部的微环境变化。肿瘤细胞的增殖和组织内的微血管生成会影响水分子的弥散情况,导致表观扩散系数值的改变。这种变化可以反映出肿瘤的血管生成情况和细胞代谢活性,进而间接反映出肿瘤的恶性程度。
核磁共振成像平扫联合扩散加权成像技术的结合应用不仅提供了对肿瘤的定性评估,更重要的是能够进行定量评估[15]。通过测量表观扩散系数值等参数,可以对不同类型、不同恶性程度的肿瘤进行量化比较,辅助判断肿瘤的生物学行为,为制定个性化治疗方案提供依据。此外,扩散加权成像技术对于评估宫颈癌淋巴结转移也具有重要意义。它能够更加敏感地检测微小转移病灶,提高淋巴结转移的诊断准确性。这对于评估肿瘤的分期、制定治疗方案以及预测患者的预后至关重要。总之,核磁共振成像平扫联合扩散加权成像技术在宫颈癌的更全面特性评估中发挥着关键作用。它能够提供对肿瘤的定性和定量评估,包括形态学特征、组织微结构、微环境特性等多方面信息,为医生提供更全面、准确的肿瘤特性评估,从而为制定个性化治疗方案、评估预后和指导临床决策提供重要依据。
淋巴结转移在宫颈癌患者的治疗和预后中扮演着重要的角色。核磁共振成像平扫联合扩散加权成像技术的应用显著提高了对淋巴结转移的敏感性,使其成为评估淋巴结受累情况的关键工具。宫颈癌常常通过淋巴系统进行转移,对于了解淋巴结是否受累以及受累程度,对宫颈癌的准确分期和治疗方案的制定至关重要[16]。然而,传统影像学检查如CT或常规核磁共振成像对于微小或早期淋巴结转移的敏感性有限,这可能导致漏诊或误判。而核磁共振成像平扫联合扩散加权成像技术的应用,则在提高淋巴结转移诊断的准确性和灵敏度方面展现出了显著优势。
扩散加权成像技术通过测量组织中水分子的弥散运动,能够反映组织的微结构和细胞密度。在评估淋巴结转移时,扩散加权成像的高灵敏度能够帮助检测出微小的转移病灶,即使这些病灶在常规核磁共振成像中可能无法清晰显示。这种高灵敏度能力有助于在早期发现或确定淋巴结的受累情况,尤其是在宫颈癌患者中,早期发现淋巴结转移对于治疗和预后的影响至关重要[17]。此外,扩散加权成像技术对淋巴结转移的诊断还能提供定量化的信息。表观扩散系数值作为衡量水分子弥散程度的参数,可以反映组织的细胞密度和排列方式。淋巴结受累后,其组织结构和细胞密度的改变会导致表观扩散系数值的变化。因此,扩散加权成像技术可以通过表观扩散系数值的变化来辅助判断淋巴结的受累情况,提高诊断的准确性。核磁共振成像平扫联合扩散加权成像技术结合了核磁共振成像平扫的高分辨率解剖学信息和扩散加权成像的组织微结构信息,为淋巴结转移的评估提供了更全面、更准确的成像信息。这种综合成像技术可以对淋巴结的大小、形态、信号特征、表观扩散系数值等多个方面进行评估,有助于检测微小的转移病灶和提高对淋巴结受累情况的敏感性。核磁共振成像平扫联合扩散加权成像技术在宫颈癌患者中对淋巴结转移的敏感性显著提高。其高灵敏度和定量化的能力使其成为评估淋巴结受累情况的可靠工具,为准确分期和个体化治疗提供了更为准确的影像学依据。这种技术的应用有望帮助医生更早地发现淋巴结转移,有针对性地制定治疗策略,提高患者的治疗效果和生存率。
个体化治疗方案是针对每位患者的独特情况和肿瘤特性设计的治疗策略。在宫颈癌管理中,核磁共振成像平扫联合扩散加权成像技术的应用为制定个体化治疗方案提供了重要的影像学依据。首先,核磁共振成像平扫联合扩散加权成像技术通过提供详细的肿瘤特性评估,包括肿瘤的位、大小、形态、组织特性、淋巴结受累情况等信息,为医生全面了解患者病情提供了基础。这种技术不仅提供了高分辨率的解剖学信息,还能够通过扩散加权成像的功能成像评估肿瘤的细胞密度、水分子弥散情况等生物学特性,从而为制定治疗策略提供了更为全面的信息。核磁共振成像平扫联合扩散加权成像技术的高准确性和灵敏度为临床医生提供了详细的肿瘤特征信息,这对于制定个体化的治疗方案至关重要。具体而言,这项技术有助于全面评估肿瘤的扩散情况和对周围组织的影响程度,为选择适当的治疗方式(手术、放疗、化疗等)提供了可靠的影像学依据[18]。在手术治疗方面,对于肿瘤的手术范围和切除程度的准确定位至关重要。通过核磁共振成像平扫联合扩散加权成像技术提供的高分辨率解剖学信息,医生能够清晰地了解肿瘤与周围组织的解剖关系,包括与重要血管、神经结构的距离和关系,以及肿瘤对邻近器官或组织的侵犯情况。这些详细的信息有助于医生精确规划手术方案,最大限度地切除肿瘤组织,同时尽可能地保护周围的健康组织。
此外,核磁共振成像平扫联合扩散加权成像技术还能提供对肿瘤的生物学特性的评估,如细胞密度、水分子扩散情况等。这些信息可以帮助医生更全面地了解肿瘤的性质,包括其生长速度、恶性程度、局部浸润性等特点。这对于确定手术范围、手术方式以及术后的治疗方案具有重要指导意义。在手术中,准确的肿瘤定位和精细的手术规划可以帮助医生在手术过程中更精细地切除肿瘤组织,并确保肿瘤周围的边缘清楚可见。这不仅有助于减少术后的残留肿瘤组织,还能降低术后复发的风险,提高手术的治疗效果。因此,核磁共振成像平扫联合扩散加权成像技术在手术治疗中的应用为医生提供了精准的肿瘤定位和详尽的解剖学信息,使其能够制定更精细的手术方案,提高手术的安全性和有效性,同时最大限度地保护患者的组织功能和生活质量。这种个体化的手术治疗方案有望为宫颈癌患者提供更优质的医疗服务和更好的治疗效果。
综上所述,核磁共振成像平扫联合扩散加权成像技术在个体化治疗方案的制定中发挥着重要作用。其提供的全面的肿瘤特性评估和淋巴结转移情况的准确评估,有助于医生根据患者独特的病情特点,制定更为个体化、针对性的治疗方案,以达到更好的治疗效果和患者生存率。这种技术的应用有望帮助医生更精准地选择治疗方式、调整治疗强度,并且在治疗过程中进行更精细的监测和调整,从而提高患者的治疗反应和预后。

